In caso di prima manifestazione, i farmaci antipsicotici devono essere somministrati per almeno dodici mesi, e poi in modo continuativo per due-cinque anni dopo una possibile prima ricaduta. Dopo diverse ricadute, si deve prendere in considerazione un trattamento antipsicotico a vita, tenendo conto della motivazione della persona colpita e della sua situazione psicosociale. Il seguente articolo esamina in particolare i vantaggi e gli svantaggi dei farmaci depot nella terapia a lungo termine e sottolinea l’importanza di un’informazione completa al riguardo da parte del medico. Inoltre, viene esaminata criticamente la polifarmacia.
Attualmente è in fase di elaborazione una linea guida sul trattamento della schizofrenia valida per la Svizzera. La Linea Guida S3 Schizofrenia della Società Psichiatrica Tedesca DGPPN (Deutsche Gesellschaft für Psychiatrie, Psychotherapie und Nervenheilkunde [1]), attualmente in fase di aggiornamento, prevede una terapia fase-specifica della schizofrenia. L’obiettivo principale della terapia antipsicotica a lungo termine o di mantenimento, oltre alla riduzione dei sintomi, è la prevenzione delle ricadute. Da un lato, il 20% di tutti i pazienti che hanno sperimentato un primo episodio psicotico non mostra ulteriori sintomi psicotici nel corso successivo, dall’altro, non esistono predittori affidabili con l’aiuto dei quali si possa stimare quali pazienti al primo episodio apparterranno a questo 20%. Pertanto, secondo la linea guida, “per la maggior parte delle persone con schizofrenia confermata”, la somministrazione di farmaci antipsicotici è indicata oltre la fase acuta. La linea guida afferma anche che gli antipsicotici dovrebbero essere utilizzati per una terapia a lungo termine (forza della raccomandazione A).
Nei casi di manifestazioni multiple, la somministrazione orale continua è preferibile a una strategia di trattamento intermittente. Dopo la remissione dei sintomi, la dose di antipsicotico nel trattamento a lungo termine può essere gradualmente ridotta per periodi più lunghi e adattata a una dose di mantenimento più bassa. Per motivi di spazio, di seguito non viene fornita una descrizione dettagliata dei dosaggi. In questo caso, si fa riferimento alle rispettive istruzioni di assunzione e alla linea guida S3 della DGPPN [1].
Decisione sulla terapia: “Processo decisionale condiviso
Il processo decisionale condiviso, per cui si usa spesso anche il termine inglese “Shared Decision Making”, può essere valutato come un imperativo etico [2]. La linea guida NICE del Regno Unito raccomanda che la scelta del farmaco sia fatta congiuntamente dal paziente e dall’operatore sanitario [3]. Anche se il processo decisionale congiunto di solito non viene svolto in modo standardizzato, dovrebbe esserci almeno un corrispondente scambio di informazioni in una conversazione libera, che permetta poi di raggiungere una decisione congiunta ben fondata. Occorre tenere presente che i pazienti e gli psichiatri valutano comunque in modo molto diverso l’effettiva ponderazione della decisione, se più dalla parte del paziente o più dalla parte del medico [4]: Anche se lo psichiatra può avere l’impressione che la decisione sia stata presa di comune accordo, in molti casi il paziente avrà comunque l’impressione di essere stato costretto a prendere la decisione.
Conformità alla terapia
Gli studi sull’aderenza al trattamento antipsicotico hanno dimostrato che una percentuale significativa di farmaci prescritti non viene assunta. In una revisione, il tasso medio di compliance per gli antipsicotici nei pazienti con schizofrenia è risultato pari al 58%. Questo è significativamente inferiore al tasso medio del 76% per le malattie somatiche croniche [5]. In considerazione dell’elevato rischio di ricaduta, pari all’80% entro cinque anni, questo sembra particolarmente problematico [6]. Allo stesso tempo, è stato dimostrato che il trattamento neurolettico a lungo termine può ridurre significativamente il rischio di ricaduta [7]. Una meta-analisi [8] di 65 studi con un totale di 6493 pazienti ha mostrato che dopo un anno, si è verificato un numero significativamente inferiore di ricadute (27%) con i farmaci rispetto al placebo (64%). Per quanto riguarda il termine “conformità”, che viene utilizzato anche qui, va detto che il termine “aderenza” è sempre più favorito. L’OMS definisce l'”aderenza” come la misura in cui il comportamento di una persona – assumere un farmaco, seguire una dieta, apportare modifiche allo stile di vita – è conforme alle raccomandazioni precedentemente concordate da un operatore sanitario, sottolineando l’accordo del paziente con le raccomandazioni come la principale differenza dell'”aderenza” dalla semplice “conformità”. Alcuni autori parlano anche di “concordanza” per sottolineare l’importanza di un processo decisionale congiunto sulle misure terapeutiche [9].
Medicinali in deposito
L’assunzione irregolare di farmaci antipsicotici orali aumenta il rischio di ricaduta, e anche una breve interruzione della terapia da uno a dieci giorni porta a un raddoppio del tasso di riospedalizzazione [10]. La terapia a lungo termine raccomandata può essere garantita in modo particolare da un farmaco depot, per quanto riguarda la sicurezza dell’assunzione. La somministrazione in vaschetta previene efficacemente le interruzioni del farmaco, il principio attivo viene rilasciato in modo affidabile per un periodo di tempo più lungo. In Svizzera, in particolare, la somministrazione di farmaci depot gioca ancora un ruolo piuttosto marginale. Tuttavia, oggi esistono preparazioni depotenziate parenterali con intervalli di iniezione compresi tra una e quattro settimane.
Grazie alla migliore biodisponibilità dei farmaci depot (nessun “effetto di primo passaggio”), è possibile un dosaggio inferiore rispetto ai farmaci orali. Inoltre, livelli plasmatici più costanti hanno generalmente comportato meno effetti collaterali rispetto al trattamento orale con lo stesso agente [11], ma i dati in merito non sono coerenti [12, 13]. Un possibile svantaggio dei farmaci depot è che sono meno controllabili (le modifiche della dose hanno effetto solo con un ritardo significativo, possono verificarsi sovradosaggi come risultato dell’accumulo). Possono verificarsi anche dolore e reazioni cutanee occasionali nel sito di iniezione.
Leucht et al. concludono in una meta-analisi [14] di dieci studi dal 1975 al 2010 che il trattamento con neurolettici depot ha un tasso di ricaduta inferiore rispetto al trattamento orale.
Preparati depot atipici rispetto a quelli tipici
Le preparazioni depotenziate di antipsicotici atipici hanno il vantaggio, rispetto ai neurolettici depot tipici, di un tasso inferiore di effetti collaterali motori extrapiramidali e, probabilmente, anche un rischio inferiore di comparsa di discinesia tardiva. Per quanto riguarda il depot di olanzapina, occorre prestare attenzione al rischio di sindrome post-iniezione, che richiede l’osservanza delle misure di monitoraggio post-iniezione.
Indicazioni per i farmaci depot e consulenza
La linea guida S3 sulla schizofrenia ritiene che il trattamento depot sia indicato quando non è possibile garantire la somministrazione regolare di farmaci per via orale ed è necessario allo stesso tempo, ad esempio a causa di un grave pericolo per se stessi o per gli altri. È indicato anche se il paziente preferisce questo tipo di farmaco. Tuttavia, ciò è contrastato dal fatto che molti pazienti non sono nemmeno informati sulla possibilità di assumere farmaci depot dai loro fornitori di cure [15, 16]. Un sondaggio tra i pazienti ha mostrato che la percentuale di pazienti che hanno dichiarato di accettare in generale i farmaci depot era significativamente più alta della percentuale di pazienti che assumevano farmaci depot [17]. Se ne deduce che il tasso di utilizzo dei farmaci depot dovrebbe aumentare semplicemente attraverso un’adeguata educazione al riguardo.
Non è chiaro se i farmaci depot siano generalmente più vantaggiosi di quelli orali a causa della maggiore aderenza, in base alla situazione dello studio attuale. Ad esempio, un recente studio di coorte dimostra che, rispetto ai farmaci orali a base di risperidone, non solo il risperidone depot, ma anche la clozapina orale e l’olanzapina orale sono associati a un tasso di riospedalizzazione significativamente inferiore [18].
Polifarmacia/terapie combinate
Sebbene le prove favoriscano le monoterapie, molti pazienti con disturbi mentali cronici spesso sperimentano combinazioni di farmaci estese.
Questo vale soprattutto per i pazienti con malattie gravi e prolungate. L’European College of Neuropsychopharmacology (ECNP) raccomanda quanto segue in un documento di consenso sulle combinazioni di antipsicotici:
- Le combinazioni devono essere somministrate solo se la monoterapia è solo parzialmente efficace rispetto alla sintomatologia principale.
- Le combinazioni devono essere somministrate solo se la monoterapia è stata efficace per alcuni sintomi concomitanti ma non per altri e quindi si ritiene necessario un farmaco aggiuntivo.
- Una particolare combinazione potrebbe essere indicata de novo per singole indicazioni.
- La combinazione potrebbe migliorare la tollerabilità se due preparati possono essere somministrati al di sotto della rispettiva soglia individuale di effetti collaterali [19].
Soprattutto nelle terapie a lungo termine, la polifarmacia sembra comunque essere la regola piuttosto che l’eccezione, anche se fondamentalmente non ci sono prove solide a favore di un regime terapeutico polifarmaceutico. Se, nelle condizioni sopra citate, la polifarmacia appare comunque indicata nei singoli casi, ciò deve essere fatto tenendo conto delle possibili interazioni e induzioni enzimatiche. Per evitare questo, sono disponibili ausili elettronici e anche le tabelle collaudate del Compendio di Farmacoterapia Psichiatrica [20].
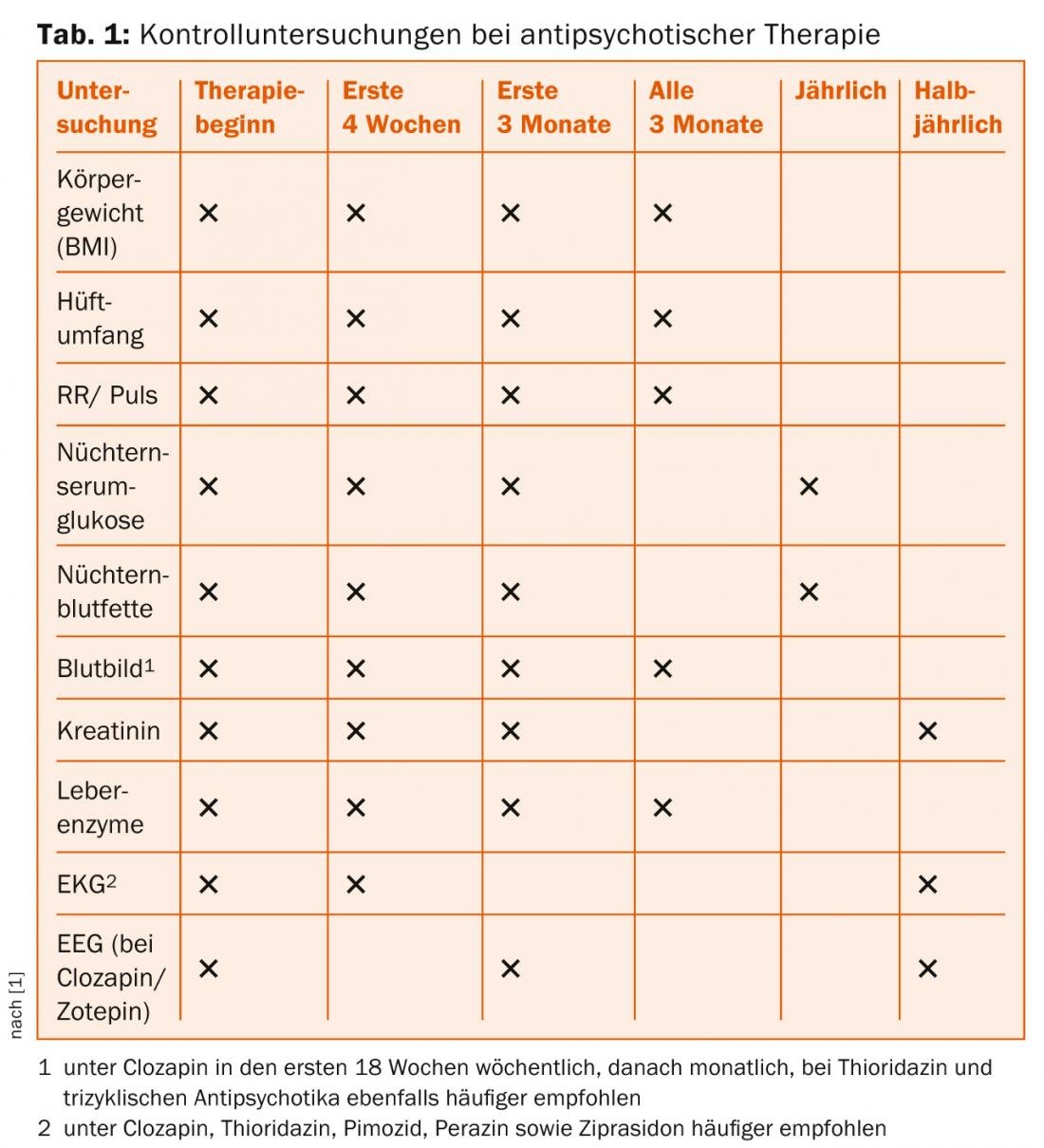
Effetti collaterali e controlli
Il paziente e chi lo assiste devono essere informati sugli effetti collaterali e sui loro sintomi. Questa formazione deve essere ben documentata. Questi includono i disturbi motori extrapiramidali (EPS), le discinesie precoci e tardive, la sindrome neurolettica maligna e i cambiamenti cardiaci e metabolici, come l’aumento di peso indotto dagli antipsicotici, il diabete e i disturbi del metabolismo lipidico. Naturalmente, questa formazione deve essere ben documentata. Si dovrebbe anche cercare di identificare i pazienti a rischio di sviluppare il diabete di tipo II e una ridotta tolleranza al glucosio fin dall’inizio: I fattori di rischio includono un’anamnesi familiare positiva di diabete mellito, l’età avanzata, l’obesità addominale, alcune etnie, una ridotta attività fisica, determinate abitudini alimentari e una dislipidemia preesistente [1]. La linea guida S3 raccomanda controlli regolari (Tab. 1).
PD Wolfram Kawohl, MD
Letteratura:
- Società tedesca di psichiatria, psicoterapia e neurologia (DGPPN) (a cura di): Behandlungsleitlinie Schizophrenie. Darmstadt: Steinkopf 2006.
- Deegan PE, Drake RE: Processo decisionale condiviso e gestione dei farmaci nel processo di recupero. Servizi psichiatrici 2006; 57: 1636-1639.
- Istituto Nazionale per la Salute e l’Eccellenza Clinica: Schizofrenia: Interventi di base nel trattamento e nella gestione della schizofrenia nell’assistenza primaria e secondaria. Linea guida 82. Londra: NICE 2009.
- Quirk A: Ostacoli al processo decisionale condiviso nella pratica psichiatrica: risultati di tre studi osservazionali. Tesi di dottorato. Uxbridge, Brunel University 2008.
- Cramer JA, Rosenheck R: Conformità ai regimi farmacologici per i disturbi mentali e fisici. Servizi psichiatrici 1998; 49: 196-201.
- Shepherd M, et al: La storia naturale della schizofrenia: uno studio di follow-up di cinque anni sull’esito e la previsione in un campione rappresentativo di schizofrenici. Supplemento monografico di medicina psicologica 1989; 15: 1-46.
- Gilbert PL, et al: Astinenza da neurolettici nei pazienti schizofrenici. Una revisione della letteratura. Archivi di Psichiatria Generale 1995; 52: 173-188.
- Leucht S, et al: Farmaci antipsicotici contro placebo per la prevenzione delle ricadute nella schizofrenia: una revisione sistematica e una meta-analisi. Lancet 2012; 379: 2063-2071.
- De las Cuevas C: Verso un chiarimento della terminologia nel comportamento di assunzione di farmaci: compliance, aderenza e concordanza sono termini correlati, anche se diversi con usi diversi. Farmacologia clinica attuale 2011; 6: 74-77.
- Weiden PJ, et al: Conformità parziale e rischio di riospedalizzazione tra i pazienti Medicaid della California affetti da schizofrenia. Servizi psichiatrici 2004; 55: 886-891.
- Lambert M, et al: Farmacoterapia della schizofrenia (ICD-10 F2) In: Vorderholzer U, Hohagen F (eds.): Therapie psychischer Erkrankungen. Monaco, Jena: Urban und Fischer 2011; 47-85.
- Adams CE, et al: Meta-revisione sistematica dei farmaci antipsicotici depot per le persone con schizofrenia. British Journal of Psychiatry 2001; 179: 290-299.
- Taylor D: Psicofarmacologia ed effetti avversi delle iniezioni antipsicotiche a lunga durata d’azione: una revisione. Supplemento al British Journal of Psychiatry 2009; 52: 13-9.
- Leucht C, et al: Farmaci antipsicotici orali rispetto a quelli depot per la schizofrenia – una revisione sistematica critica e una meta-analisi di studi randomizzati a lungo termine. Schizophrenia Research 2011; 127: 83-92.
- Heres S, et al: Atteggiamento degli psichiatri nei confronti dei farmaci antipsicotici depot. Journal of Clinical Psychiatry 2006; 67: 1948-1953.
- Jäger M, Rössler W:Atteggiamento nei confronti degli antipsicotici a lunga durata d’azione: un sondaggio tra pazienti, familiari e psichiatri. Psychiatry Research 2010; 175: 58-62.
- Heres S, et al: L’atteggiamento dei pazienti nei confronti del trattamento antipsicotico depot. Psicofarmacologia clinica internazionale 2007; 22: 275-282.
- Tiihonen J, et al: Uno studio di coorte a livello nazionale sugli antipsicotici orali e depot dopo il primo ricovero per schizofrenia. American Journal of Psychiatry 2011; 168: 603-609.
- Goodwin G, et al.:Vantaggi e svantaggi del trattamento combinato con antipsicotici ECNP Consensus Meeting, marzo 2008, Nizza. Neuropsicofarmacologia europea 2009; 19: 520-532.
- Benkert O, Hippius H: Compendio di farmacoterapia psichiatrica. Berlino, Heidelberg: Springer 2011.
- Quirk A, et al: Come viene applicata la pressione nelle decisioni condivise sui farmaci antipsicotici: uno studio analitico di conversazione sulle consultazioni ambulatoriali psichiatriche. Sociologia della salute e della malattia 2012; 34: 95-113.
InFo Neurologia & Psichiatria 2014; 12(1): 8-10











