L’anamnesi delle cadute nei pazienti geriatrici è solitamente vaga e poco utile. Nella ricerca di possibili cause di caduta, la valutazione strutturata del modello di andatura è molto più importante dei chiarimenti tecnici. I deficit muscolari dei polpacci e delle anche sono cause comuni di disturbi dell’andatura nei pazienti geriatrici. L’allenamento dell’equilibrio per la prevenzione delle cadute è particolarmente efficace quando vengono impostati compiti cognitivi aggiuntivi. Altri aspetti importanti della prevenzione delle cadute sono le buone calzature, la rimozione dei pericoli di inciampo, il miglioramento dell’acutezza visiva e una dieta ricca di proteine. Il valore target per il livello ematico di vitamina D è di 75 nmol/l.
Le misure di prevenzione delle cadute sono utili per tutti gli anziani?
Sì, sicuramente. Da anni si sa che l’allenamento regolare dell’equilibrio, come il Tai Chi [1], e la sostituzione della vitamina D hanno un effetto positivo sull’incidenza delle cadute negli anziani sani [2]. Tuttavia, l’attenzione del medico o del medico di base si concentra di solito sui pazienti che hanno già un rischio maggiore di cadere a causa di un disturbo dell’andatura o che hanno già subito delle cadute.
Quanto è utile per questi pazienti sapere perché sono caduti per ultimi?
In linea di principio, questo è molto importante. Tuttavia, l’esperienza clinica dimostra che dobbiamo basarci principalmente sull’anamnesi del paziente – e purtroppo solo raramente è utile per una chiara classificazione eziologica della caduta. L’evento della caduta e la sua interpretazione di solito suonano in modo diverso quando il paziente lo descrive ripetutamente. Questo fenomeno si accentua ulteriormente in caso di deterioramento cognitivo. Inoltre, c’è da aspettarsi un elevato effetto suggestivo, soprattutto con le domande sulla possibile breve incoscienza.
Questo chiarisce troppo in direzione della sincope?
Assolutamente sì. La sincope come causa di caduta rappresenta solo una piccola percentuale della popolazione anziana. Secondo una compilazione di vari studi, la cifra è addirittura dello 0,3%! Di questa piccola percentuale, sono significative anche le varianti ortostatiche e neurogene, mentre la sincope cardiogena rappresenta una percentuale ancora più piccola [3]. Conclusione: ancora oggi, si spendono troppi soldi in esami tecnici con risultati poco utili [4]. La registrazione sistematica e la successiva modifica dei fattori di rischio di caduta sono molto meglio di chiarimenti tecnici eccessivi e di uno sguardo sfocato al passato (autostoria). Il punto centrale è la valutazione strutturata di un disturbo dell’andatura e dell’equilibrio, che di solito deriva dalla sovrapposizione di diverse patologie.
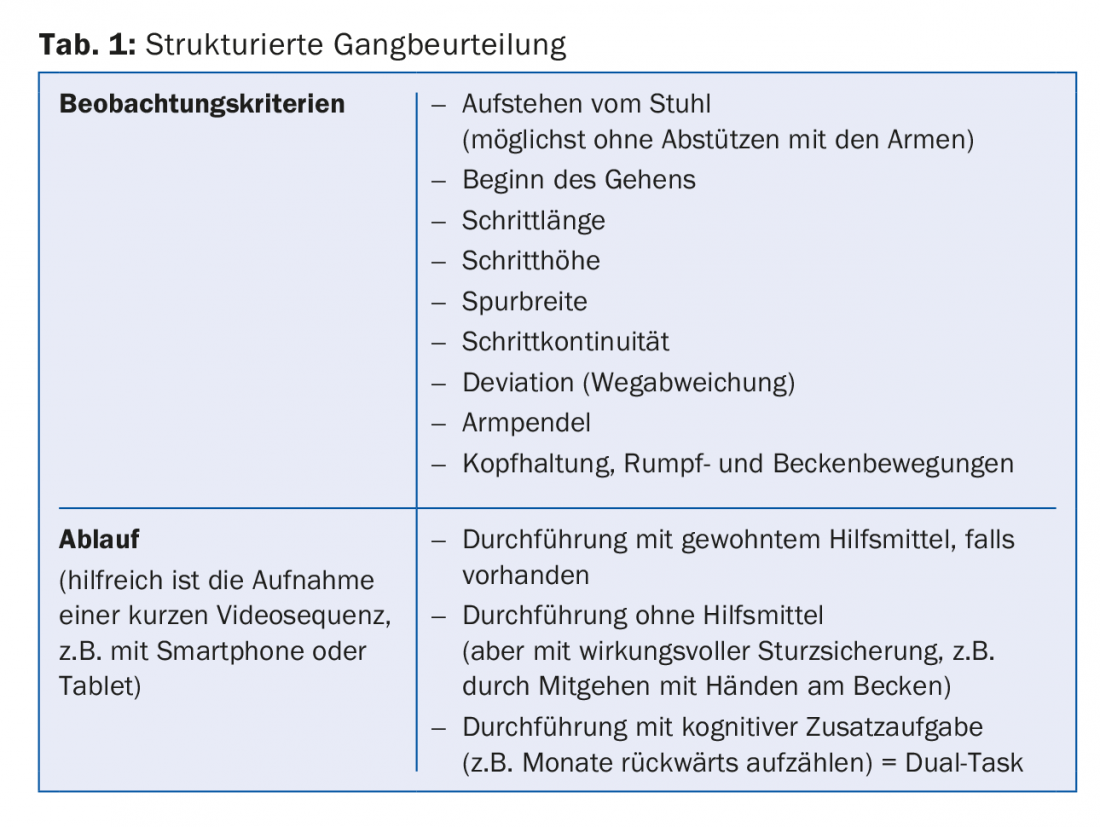
Cosa si intende per valutazione strutturata del disturbo dell’andatura e dell’equilibrio?
Non deve essere una cosa che richiede molto tempo. È sufficiente osservare come il paziente si alza e cammina per qualche metro. È importante tenere a mente i criteri di osservazione pertinenti (Tab. 1) e sapere come dovrebbe essere la camminata normale (Fig. 1) [5]. Se si ha un’idea di questo, si possono riconoscere le deviazioni abbastanza rapidamente ed eseguire ulteriori test mirati per arrivare alle cause del disturbo della deambulazione.
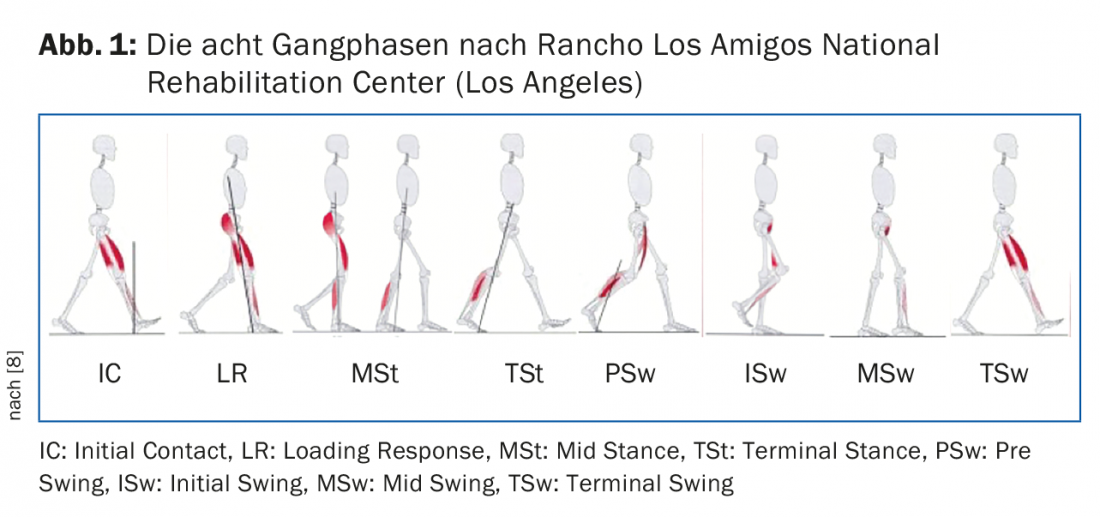
Quali sono le cause comuni del disturbo dell’andatura in età geriatrica?
Spesso si tratta di deficit muscolari. In età avanzata, la forza dei muscoli del polpaccio spesso diminuisce a un ritmo superiore alla media, sebbene siano proprio questi muscoli a rivestire un’enorme importanza per la generazione del passo. Nel modello di andatura, questo si può notare in un’eccessiva flessione dell’articolazione del ginocchio nelle fasi a gamba singola, ma anche in una lunghezza del passo troppo breve e in un’andatura lenta. Se sospetta i muscoli del polpaccio, può testare la loro forza in modo rapido e semplice stando in piedi su una gamba con le punte dei piedi – il ginocchio deve rimanere esteso (Fig. 2). Secondo la nostra esperienza, per un modello di andatura normale in età avanzata, questo esercizio deve essere eseguito almeno cinque volte (il valore normale per la mezza età è di almeno venti volte) [5,8].

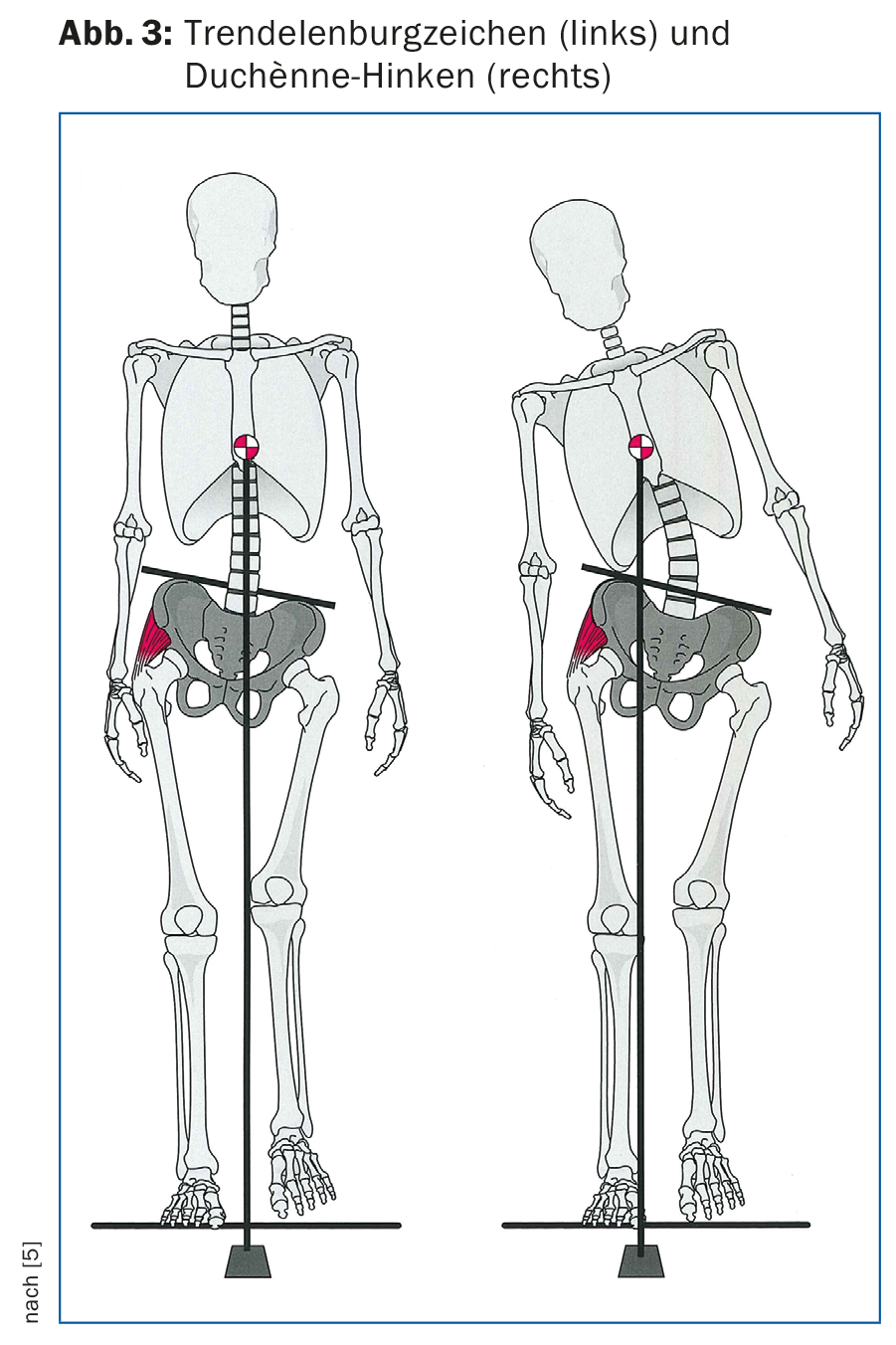
Anche gli abduttori dell’articolazione dell’anca sono spesso troppo deboli, non di rado dopo l’impianto di una protesi totale dell’anca. Questo si riflette in un modello di andatura molto tipico, il cosiddetto “segno di Trendelenburg”, un abbassamento controlaterale del bacino (Fig. 3, a sinistra). Spesso si osserva un’inclinazione laterale compensatoria della parte superiore del corpo verso il lato debole, la cosiddetta “zoppia di Duchènne” ( Fig. 3, a destra).
Quali sono i programmi di formazione adatti per la prevenzione delle cadute?
Se sono stati identificati dei deficit di forza, è certamente necessario porvi rimedio con un allenamento mirato. L’allenamento dell’equilibrio è l’aspetto più importante della prevenzione delle cadute. Le attività che richiedono un alto livello di concentrazione e di controllo del corpo si sono dimostrate particolarmente efficaci. Oltre al Tai Chi e alla Ritmica Jacque Dalcroze, è interessante anche l’allenamento cognitivo-motorio specifico, ad esempio su una pedana ( Fig. 4).

Quanto è importante eliminare le trappole anticaduta a casa?
Molto importante, poiché la maggior parte delle cadute avviene in ambiente domestico. Un buon programma di prevenzione delle cadute include sempre una valutazione dell’abitazione [6]. Spesso, in questo caso, è sufficiente una domanda mirata. Le classiche trappole per le cadute sono, ad esempio, i tappeti scivolosi o l’illuminazione inadeguata. Entrambi possono essere corretti in modo relativamente semplice. Tuttavia, l’importanza delle calzature non deve essere sottovalutata in questo contesto.
Cosa sono le scarpe “buone” e “cattive”?
Prima di tutto, una scarpa deve calzare bene, cioè non essere troppo grande o troppo piccola, e includere la zona del tallone. Una tipica ciabatta aperta non è adatta al piede geriatrico. Se sono già presenti problemi di sensibilità, è preferibile una suola più solida piuttosto che una sospensione eccessiva, in modo da percepire meglio il terreno. Un tacco piccolo spesso aiuta la propulsione in avanti ed è più adatto delle scarpe troppo piatte, ad esempio se soffre di debolezza ai polpacci. Per l’esterno, una scarpa alta fino alla caviglia con un buon battistrada offre il miglior supporto.
Che ruolo ha la vitamina D?
Per i nostri pazienti a maggior rischio di cadute, puntiamo a un’integrazione quotidiana di vitamina D di (800-)1000 UI al giorno. Tuttavia, è possibile anche una somministrazione settimanale di 7000 UI, purché la somministrazione sia più facile e sicura. Solo se sospettiamo una costellazione ad alto rischio (ad esempio, fratture, demenza), a volte determiniamo il livello ematico, in modo da poter aumentare forzatamente il dosaggio in caso di grave carenza (ad esempio, una volta alla settimana 45.000 UI per quattro-sei settimane). Il livello ematico target è di 75 nmol/l (30 ng/ml) [7].
Quali sono gli altri punti di partenza per la modifica del rischio?
Questi importanti punti di partenza vengono sistematicamente registrati nella valutazione geriatrica. Una perdita muscolare generale (sarcopenia) è particolarmente comune. Questo deve essere contrastato non solo con l’allenamento, ma anche con una dieta migliorata e ricca di proteine. Anche i problemi sensoriali sono molto importanti e il miglioramento dell’acuità visiva è un obiettivo realistico. Anche la valutazione critica della lista di farmaci, solitamente lunga, in relazione alle sostanze che favoriscono le cadute, fa sempre parte del processo.
Tra l’altro, l’influenza delle alterazioni degenerative diffuse e microvascolari del cervello sul controllo motorio centrale è sottovalutata, senza che debba essere presente un quadro clinico neurologico tipico. Per esempio, anche nelle fasi iniziali della malattia di Alzheimer, si possono riscontrare cambiamenti discreti nell’andatura (soprattutto se eseguita con un compito cognitivo aggiuntivo!) e un aumento delle cadute. L’esempio sottolinea che una solida valutazione della deambulazione include sempre una valutazione cognitiva, per poter fornire una consulenza e una terapia ottimali in caso di demenza incipiente.
Letteratura:
- Wolf SL, et al: Ridurre la fragilità e le cadute nelle persone anziane: un’indagine sul Tai Chi e sull’allenamento computerizzato dell’equilibrio. Gruppo FICSIT di Atlanta. Fragilità e lesioni: studi cooperativi sulle tecniche di intervento. J Am Geriatr Soc 1996; 44(5): 489-497.
- Moyer VA, et al: Prevenzione delle cadute negli anziani che vivono in comunità: dichiarazione di raccomandazione della U.S. Preventive Services Task Force. Ann Intern Med 2012; 157(3): 197-204.
- Rubenstein LZ, et al: L’epidemiologia delle cadute e della sincope. Clin Geriatr Med 2002; 18: 141-158.
- Mendu ML, et al: Rendimento dei test diagnostici nella valutazione degli episodi sincopali nei pazienti anziani. Arch Intern Med 2009; 169(14): 1299-1305.
- Götz-Neumann K: Capire la camminata. Analisi del cammino in fisioterapia. Georg Thieme Verlag, 2006.
- www.bfu.ch/de/fuer-fachpersonen/sturzprävention.
- Lamy O, et al: Osteomalacia e vitamina D. Swiss Medical Forum 2015; 15(48): 1118-1121.
- Lunsford BR, Perry J: Il test di sollevamento del tallone in piedi per la flessione plantare della caviglia: criterio di normalità. Terapia fisica 1995; 8: 694-698.
PRATICA GP 2016; 11(3): 26-31