La gestione della malattia da reflusso gastro-esofageo non è una questione banale. Spesso, i sintomi sono solo leggermente correlati alla gravità. In quali casi è necessario eseguire l’endoscopia?
La malattia da reflusso gastro-esofageo (GERD) è la causa più comune dei sintomi del tratto gastrointestinale superiore [1]. Una complicazione benigna della GERD è l’esofagite da reflusso, che aumenta il rischio di ulcera o di stenosi peptica. Una complicanza potenzialmente maligna è lo sviluppo dell’esofago di Barrett, una condizione precancerosa per lo sviluppo dell’adenocarcinoma dell’esofago distale (carcinoma di Barrett). I sintomi tipici della sindrome da reflusso sono il bruciore di stomaco, una sensazione di bruciore o dolore che di solito sale dall’epigastrio, il rigurgito e il rigurgito di acido. Altre manifestazioni comuni sono il dolore addominale superiore e i disturbi del sonno dovuti al reflusso notturno. Nell’esofago si possono formare infiammazioni visibili di gravità variabile (grado Los Angeles da A a D) e stenosi peptica.
Si raccomanda il monitoraggio dei gruppi a rischio
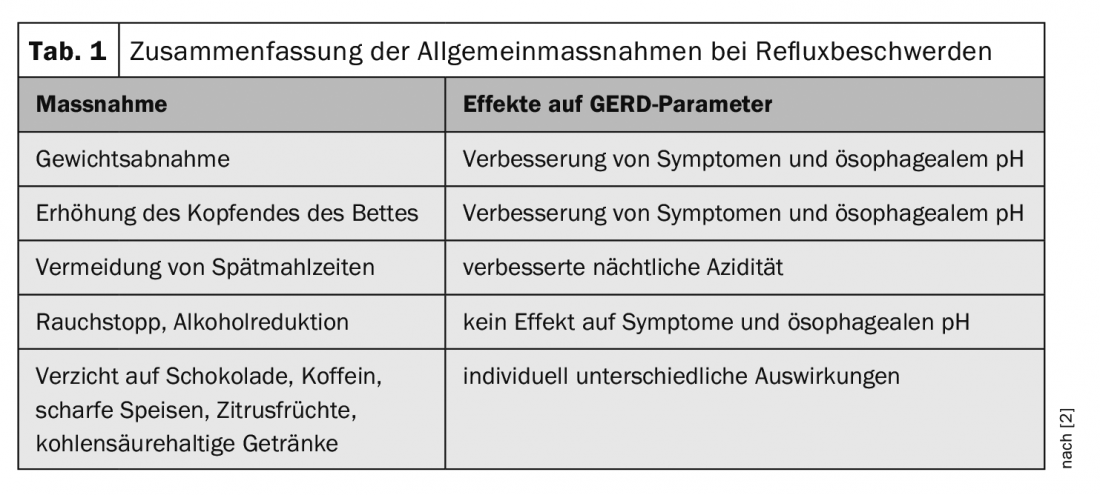
I sintomi della malattia da reflusso non sono correlati al grado di gravità, per cui non si possono trarre conclusioni sulle cause dai sintomi. È relativamente comune che i pazienti con GERD non erosivo presentino più sintomi rispetto a quelli con una forma complicata. Se i disturbi scompaiono dopo quattro settimane di trattamento con inibitori della pompa protonica (PPI), questo è un indicatore relativamente sicuro che non ci sono erosioni o al massimo erosioni minori (ad esempio Los Angeles A), spiega Marcel Halama, MD, Studio di Gastroenterologia, Zurigo [2]. Le misure generali per i sintomi del reflusso sono riassunte nella tabella 1.
Il reflusso nella faringe o i meccanismi di riflesso vago-vagale indotti dal reflusso possono causare manifestazioni extra-esofagee (ad esempio tosse, asma, sintomi laringei ed erosioni dentali). Le manifestazioni di reflusso extra-esofageo possono insorgere attraverso i seguenti meccanismi:
- Meccanismo diretto: reflusso del contenuto gastrico dall’esofago alle vie respiratorie, che può portare alla polmonite da aspirazione.
- Meccanismo indiretto (più comune): Il contenuto dello stomaco entra nell’esofago distale, dove si verifica la distensione e la tosse o i sintomi asmatici sono innescati dalle vocalizzazioni vagali.
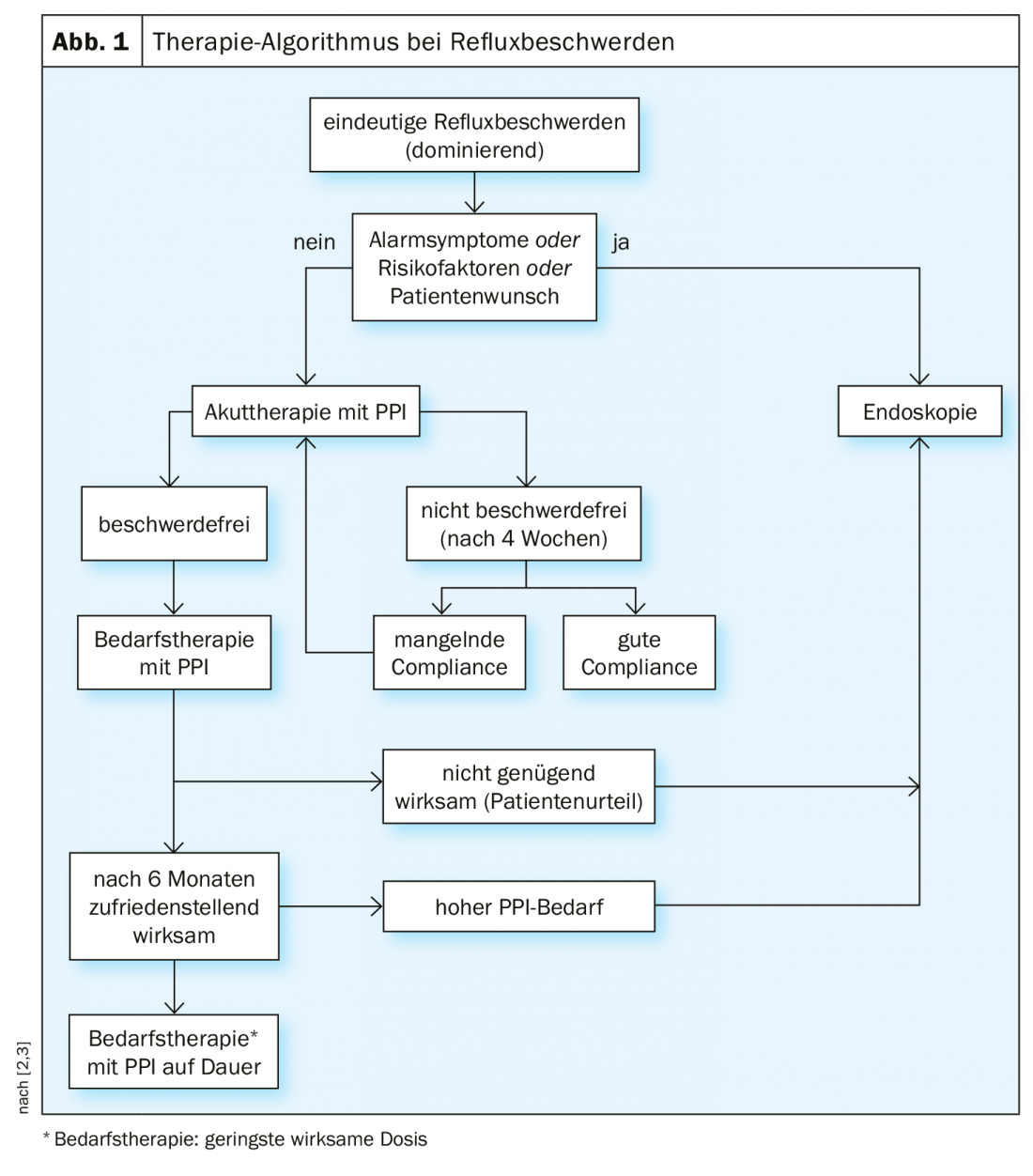
Nelle linee guida della Società Tedesca di Gastroenterologia, Malattie Digestive e Metaboliche ( DGVS), è stato formulato un algoritmo per il trattamento dei disturbi da reflusso (Fig. 1) [2,3]. Per quanto riguarda la terapia acuta con gli IPP, esistono diversi rappresentanti di questa classe di sostanze che hanno un’efficacia simile sia in termini di controllo dei sintomi che di guarigione delle lesioni infiammatorie. Dopo un periodo di trattamento con PPI di quattro settimane, si raccomanda una valutazione della condizione. Se il paziente non è libero da sintomi, si deve verificare se la mancanza di compliance con l’assunzione di farmaci è una possibile spiegazione. In caso contrario, il dosaggio dell’IPP può essere raddoppiato e si può eseguire un’endoscopia per determinare se si tratta di una malattia da reflusso di grado superiore. “Ora è chiaro: l’esofago di Barrett è una manifestazione della malattia da reflusso”, ha detto il relatore [2]. Fattori di rischio per l’evoluzione dell’esofago di Barrett in carcinoma di Barrett: Lunghezza di Barrett >3 cm, pelle chiara, >60 anni, fumatore. I pazienti con sintomi di reflusso che rientrano in questo profilo dovrebbero essere sottoposti a un’endoscopia di sorveglianza ogni tre anni.
I pazienti che continuano ad avere sintomi nonostante 8 settimane di PPI 1× al giorno sono considerati affetti da esofagite da reflusso persistente. Prima di tutto, occorre verificare se c’è un margine di miglioramento per quanto riguarda la conformità. Dopodiché, si può provare la terapia farmacologica secondo il seguente schema [2]:
- Doppia dose di PPI (1-0-1) per 8 settimane
- Antistaminico (ad esempio Zantic 300 mg)
- Bloccante del reflusso (ad es. Gaviscon 1-2 tbl. postprandiali)
- Procinetico (ad esempio Motilium 10 mg)
Quando si dovrebbe eseguire l’intervento chirurgico?
Se non c’è sollievo dai sintomi del reflusso, si tratta di un caso di esofagite resistente alla terapia e si deve verificare se c’è un’indicazione per un intervento chirurgico. Oltre all’esofagite da reflusso erosiva refrattaria ai PPI, le indicazioni per l’intervento chirurgico includono il reflusso volumetrico (soprattutto nelle ernie iatali di grandi dimensioni, cioè >4 cm) e l’intolleranza ai PPI nell’esofagite da reflusso erosiva [2]. I dati a 5 anni per la fundoplicatio sono buoni, ha detto il relatore. Lo studio Lotus [4,5] ha dimostrato che sia gli IPP che la fundoplicazione sono in grado di ridurre il rischio di cancro esofageo. Dopo cinque anni, >l’80% dei pazienti in entrambe le condizioni era in remissione: Esomeprazolo (PPI)=92%, LARS (Chirurgia antireflusso laparoscopica)=85%. Il relatore sottolinea che la fundoplicatio non è adatta a tutti i pazienti, tuttavia, poiché il vomito, ad esempio, è difficilmente possibile dopo questa procedura, che può portare a spiacevoli disagi in caso di gastroenterite. Il relatore sconsiglia la fundoplicatio, soprattutto ai giovani e agli atleti. Esistono le seguenti alternative relativamente nuove al trattamento chirurgico:
- Fascia magnetica: una catena composta da magneti viene impiantata intorno all’apertura inferiore dell’esofago. L’attrazione dei magneti restringe l’ingresso esofageo per la risalita dei succhi gastrici, ma è abbastanza debole da consentire il passaggio del cibo in arrivo.
- Endostim: in laparoscopia, due elettrodi vengono inseriti nella giunzione gastro-esofagea e collegati a un pacemaker impiantato sottocute. Il pacemaker può essere regolato elettromagneticamente tramite un tablet. Il pacemaker stimola il nervo che conduce allo sfintere
Effetti collaterali della terapia con PPI a lungo termine
Negli ultimi anni, c’è stato un aumento degli studi sulla possibile connessione tra l’uso di PPI a lungo termine e l’aumento di vari effetti avversi [2]. Gli effetti collaterali indipendenti dall’acido includono: Colite microscopica da collagene, nefrite interstiziale acuta, malattia renale cronica. I possibili effetti collaterali acido-dipendenti sono: sovracrescita batterica nell’intestino tenue, infezioni gastrointestinali, ipomagnesiemia, carcinoma gastrico, peritonite batterica spontanea, encefalopatia epatica.
I risultati sulla questione se l’uso di PPI a lungo termine aumenti il rischio di osteoporosi sono controversi. Non sono possibili raccomandazioni chiare, ha detto l’oratore. Lo gestisce in modo tale che il calcio venga prescritto come add-on per i gruppi a rischio con terapia PPI a lungo termine (ad esempio, le giovani donne). Inoltre, non c’è consenso sulla questione se l’uso di PPI a lungo termine aumenti il rischio di demenza. Secondo uno studio prospettico danese pubblicato nel 2018, non esiste un’associazione statisticamente verificabile [6].
Fonte: FOMF Zurigo
Letteratura:
- Sauter M, Fox MR: La tasca acida: un nuovo bersaglio per il trattamento della malattia da reflusso gastroesofageo. Z Gastroenterol 2018; 56(10): 1276-1282.
- Halama M: Presentazione diapositiva Dr. med. Marcel Halama, Studio di Gastroenterologia di Zurigo. Ulcera e malattia da reflusso. Medicina interna FOMF – Aggiornamento, 04.12.2019, Zurigo.
- Società Tedesca di Gastroenterologia, Malattie Digestive e Metaboliche, www.dgvs.de
- Galmiche JP, et al: Chirurgia antireflusso laparoscopica vs trattamento con esomeprazolo per il GERD cronico: lo studio clinico randomizzato LOTUS. JAMA 2011; 305(19): 1969-1977.
- Maret-Ouda J, et al: Rischio di adenocarcinoma esofageo dopo la chirurgia antireflusso nei pazienti con malattia da reflusso gastroesofageo nei Paesi nordici. JAMA Oncol 2018; 4(11): 1576-1582.
- Wod M, et al: Mancanza di associazione tra uso di inibitori della pompa protonica e declino cognitivo. Gastroenterologia Clinica ed Epatologia 2018; 16: 681-689.
HAUSARZT PRAXIS 2020; 15(1): 32-33 (pubblicato il 25.1.20, prima della stampa).