Le infezioni sessualmente trasmesse dell’ano-retto possono simulare la malattia infiammatoria intestinale. Per una diagnosi corretta, il colloquio anamnestico deve svolgersi in un’atmosfera di fiducia ed empatia.
Breve descrizione del caso: un uomo di 41 anni si è presentato per anum a causa di una perdita mucosa-sanguinolenta. Le lamentele andavano avanti da un anno. Dieci mesi fa, è stato visitato e gli è stato prescritto un antibiotico, che ha ridotto i sintomi per qualche tempo. L’anamnesi personale comprende un trattamento per un canale spinale stretto e una carenza cronica di ferro. I documenti richiesti mostrano che il paziente è stato indirizzato da un reparto di emergenza al reparto di gastroenterologia dello stesso edificio dieci mesi fa. L’esame di allora, rettoscopia ed endosonografia rigida, ha rivelato un’ulcera rettale e una proctite. Sono state fatte delle biopsie, ma non sono stati fatti degli strisci. Il fatto che l’uomo abbia avuto rapporti sessuali con uomini è menzionato nel rapporto investigativo.
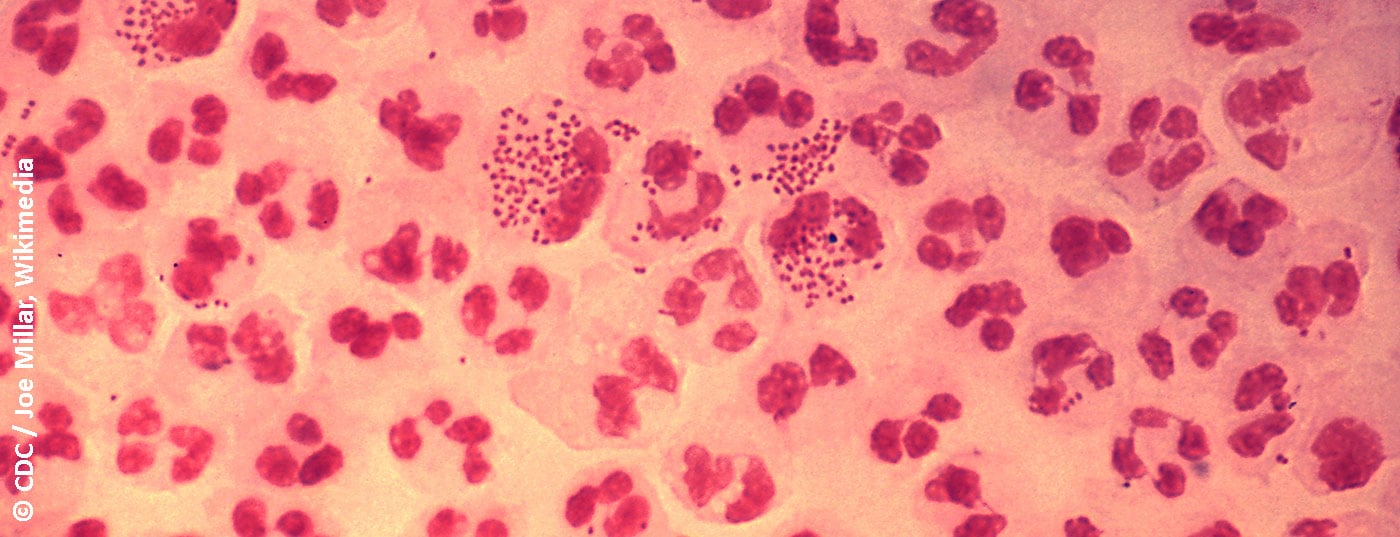
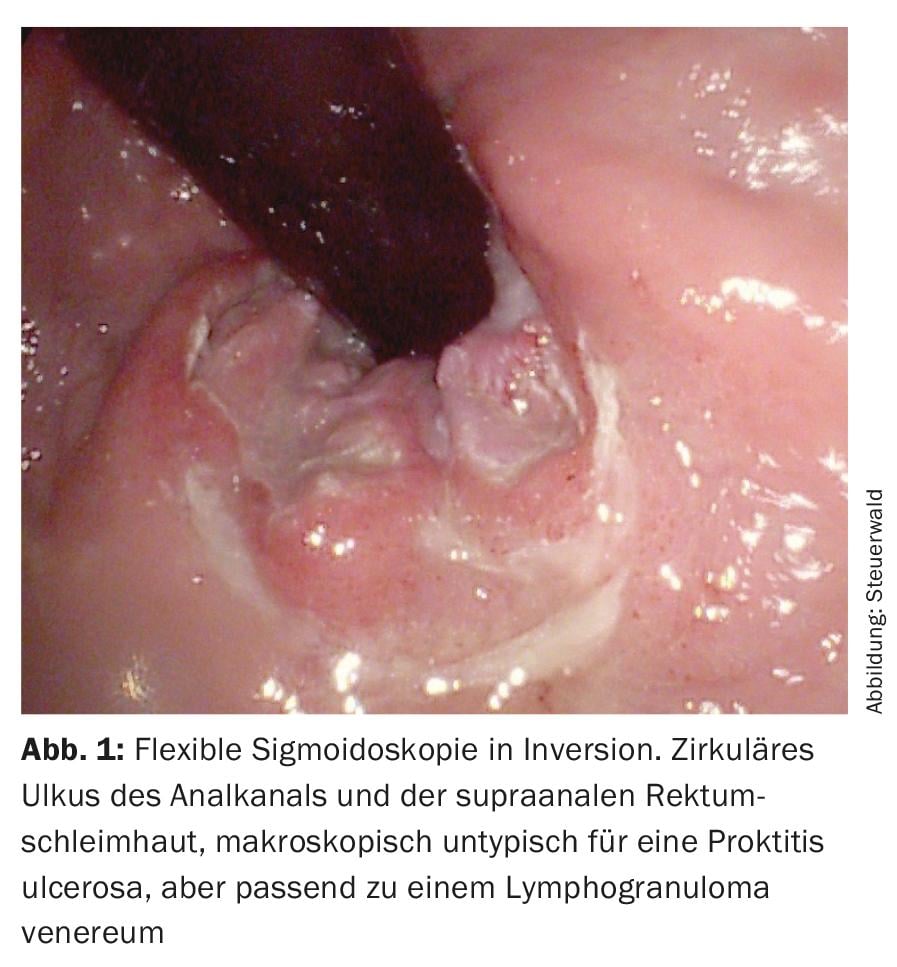
L’anoscopia e la sigmoidoscopia flessibile eseguite presso la nostra clinica (Fig. 1) mostrano un’ulcera nel canale anale, corrispondente a un effetto primario di lues o a un linfogranuloma venereo. Lo striscio è positivo per N. gonorrhoeae e Chlamydia trachomatis, sierovari L1, L2, L3 e L2B. Dopo la terapia con 2× 100 mg di doxiciclina, il paziente è libero dai sintomi dopo alcune settimane. I controlli successivi rivelano condilomi acuminati trattati con il beamer ad argon, da allora senza recidive. Un anno dopo, si è auto-riferito di nuovo dopo un contatto sessuale con un uomo a cui è stata diagnosticata la gonorrea. I tamponi (orale, anale, uretrale) nel nostro paziente erano negativi, è stato somministrato un trattamento preventivo con 2 g Rocephin® i.m..
Un secondo caso: un uomo di 48 anni assegnato per proctite cronica. Scarico di muco e sangue per ano da due mesi, dorsalmente c’è un mariske fortemente dolente. Episodio simile quattro anni fa, allora valutato come proctite ulcerosa. Infezione da HIV nota da cinque anni, trattata per otto mesi con conta delle cellule CD4+ ora normale e virus HI soppresso. Il paziente ha avuto rapporti sessuali non protetti con uomini.
L’anorettoscopia mostra una proctite distale molto florida con ampie pieghe cutanee, in parte macerate. Gli strisci sono positivi per N. gonorrhoeae e C. trachomatis. La loro differenziazione porta al sierovar L2b, che dimostra la diagnosi di linfogranuloma venereo. Il processo di guarigione è lento. Dopo un secondo trattamento con 2× 100 mg di doxiciclina per tre settimane, la proctite guarisce completamente. I marischi persistenti vengono resecati su richiesta del paziente. Un anno dopo, una nuova presentazione con il quadro di una recidiva di LGV, che viene confermata con la PCR e nuovamente trattata con successo con la doxiciclina.
Anamnesi
Nella proctite di nuova diagnosi negli uomini, si deve considerare la possibilità di un’infezione a trasmissione sessuale. Il medico deve essere consapevole che l’omosessualità significa cose diverse: comportamento sessuale, preferenza sessuale e identità. La domanda pertinente è: “Ha avuto rapporti sessuali con un uomo in passato?”. Come si fa ad arrivare con tatto a questa domanda durante una conversazione? Un modo è quello di ricordare che gli agenti patogeni a trasmissione sessuale possono causare modelli di malattia simili a quelli del “nostro” paziente. Dopodiché, si deve sottolineare che è difficile ma comunque importante parlare di sesso, seguito da una dichiarazione che il medico non dà importanza all’attività sessuale o alle malattie trasmissibili. Per esempio, dicendo: “Il sesso fa parte di una vita sana, ognuno lo pratica a modo suo”. Va anche detto che queste malattie sono comuni tra gli uomini che hanno avuto rapporti sessuali con altri uomini e che possono essere trattate in modo efficace. Al paziente deve essere data l’opportunità di rispondere a queste affermazioni con delle pause. Una conversazione empatica e piena di tatto crea fiducia e abbatte le barriere. Se si può rispondere alla domanda precedente, si è molto più vicini alla diagnosi. Evitare le malattie intestinali croniche autoimmuno-mediate, meno “delicate”, porta a mancare la diagnosi.
Diagnostica
L’anamnesi e gli esami clinici devono essere integrati da tamponi intraanali per individuare l’agente patogeno. La tecnica è semplice: inserire con cautela un tampone di 2-4 cm nell’ano con un movimento rotatorio e tamponare la parete anale in più punti. Il paziente può anche farlo da solo, dopo aver ricevuto le istruzioni. Altri tamponi vengono prelevati a livello uretrale e faringeo. Per motivi di costo, i tamponi possono essere raggruppati, cioè i tre tamponi possono essere inviati in un unico contenitore di campioni. Dovrebbe essere richiesta la PCR per i patogeni più comuni, come Chlamydia trachomatis, N. gonorrhoeae e T. pallidum, e inoltre una coltura e un test di resistenza per N. gonorrhoeae. I patogeni più rari della proctite infettiva includono l’herpes simplex e, se c’è una storia di viaggio, le amebe e Giardia lamblia. Secondo il produttore, la PCR di solito non è approvata per gli strisci rettali, ma negli studi è risultata superiore a tutti gli altri metodi. Le sierologie per Chlamydia trachomatis e N. gonorrhoeae non sono utili a causa della scarsa sensibilità e specificità. Come per tutte le malattie a trasmissione sessuale, devono essere prescritte anche le sierologie per l’HIV, l’epatite A, B e C e la T. pallidum.
È fondamentale che questi risultati vengano spiegati al paziente in modo tempestivo e copiati agli altri medici coinvolti. La terapia deve essere monitorata e sottoposta a debriefing per garantire l’aderenza e prevenire le recidive. Durante un consulto di follow-up, si dovrebbe parlare di profilassi, ossia di “sesso sicuro”, di test regolari e di PrEP (chemioprevenzione dell’HIV).
Terapia
Il trattamento della proctite clamidia, gonococcica o sifilitica è sostanzialmente identico a quello di un’infezione genitale. Nel caso della clamidia, viene fatta una distinzione genotipica tra diverse sierovar, che differiscono nel tropismo tissutale e vengono trattate in modo diverso. I sierovari A-C causano il tracoma, i sierovari D-K causano uretrite, cervicite, faringite e raramente proctite. I sierovar da L1 a L3 causano proctite e infezioni genitali come il linfogranuloma venereo (LGV). I sierovari di clamidia A-K sono trattati con doxiciclina 100 mg due volte al giorno per una settimana. I sierovari di clamidia da L1 a L3 devono essere trattati con doxiciclina 2× 100 mg per tre settimane. La determinazione del sierovar comporta un lavoro supplementare, motivo per cui alcuni laboratori non offrono queste analisi. Se i sierovari non sono noti, è indicata la terapia di tre settimane, poiché i sierovari da L1 a L3 sono più frequenti, soprattutto nella proctite.
Esistono diverse raccomandazioni terapeutiche per il trattamento della N. gonorrhoeae. Queste derivano dalla considerazione della diversa epidemiologia della resistenza (regioni, gruppi a rischio). Attualmente si raccomanda una terapia doppia con una dose singola di ceftriaxone 1 g i.m. (o i.v.) più azitromicina 1,5 g p.o.. (o i.v.) più azitromicina 1,5 g p.o. è consigliato.
La sifilide viene trattata con penicillina benzatina 2,4 UI i.m. per via ventroglutea. In caso di sifilide precoce (infezione <1 anno), è sufficiente una singola iniezione; in caso di sifilide tardiva o se la durata della malattia è sconosciuta, l’iniezione deve essere ripetuta nei giorni 8 e 15.
I partner sessuali degli ultimi sei mesi devono essere testati per le infezioni uretrali, rettali e faringee, se possibile, e deve essere somministrato un trattamento antibiotico se l’agente patogeno è positivo. Se il test non è possibile, la terapia può essere effettuata anche senza una diagnosi preliminare.
Discussione
Il fatto comune a entrambi i casi è che la proctite è stata giudicata non infettiva, anche se entrambi i pazienti avevano detto ai loro medici di aver avuto rapporti sessuali con uomini. Tuttavia, entrambi i pazienti si sono sentiti inosservati, il che ha impedito di affrontare in modo più ‘dettagliato’ gli incontri sessuali passati. Entrambi i casi sono caratterizzati da infezioni multiple ed entrambi gli uomini sono tornati dopo un anno con una nuova infezione.
Le malattie sessualmente trasmissibili sono comuni tra gli uomini che fanno sesso con altri uomini (MSM). Il rischio di queste infezioni batteriche è aumentato negli ultimi anni. Il motivo è che da alcuni anni la trasmissione dell’HIV può essere prevenuta con la chemioprevenzione (PrEP) e i pazienti con infezione da HIV non sono infettivi sotto terapia. A causa di un cambiamento nella percezione del rischio, la necessità di usare il preservativo per proteggersi dall’infezione da HIV durante i rapporti sessuali al di fuori delle relazioni monogame non è più necessaria. I preservativi non impediscono la trasmissione delle classiche infezioni veneree, ma ne riducono la diffusione. L’aumento delle malattie sessualmente trasmissibili “classiche” è stato documentato anche in Svizzera.
Queste malattie sono asintomatiche nella maggior parte degli MSM. Nei pazienti con proctite, la diagnosi può essere mancata perché i risultati della clinica e degli esami (anoscopia, sigmoidoscopia) vengono erroneamente interpretati come malattia infiammatoria cronica dell’intestino. Una serie proveniente da Israele descrive 16 pazienti di un centro in cui la diagnosi iniziale errata ha portato a un ritardo nella diagnosi corretta compreso tra uno e 24 mesi. Le infezioni da clamidia, N. gonorrhoeae e T. Pallidum sono croniche e sono associate a un tasso di trasmissione dell’infezione da HIV fino a nove volte superiore.
Conclusione
Le infezioni sessualmente trasmesse dell’ano-retto possono imitare in modo ingannevole le malattie infiammatorie croniche dell’intestino (malattia di Crohn o colite ulcerosa). La diagnostica clinica ed endoscopica a volte non permette di differenziare la genesi infettiva da quella cronica autoimmune. Un buon rapporto medico-paziente basato sulla fiducia e sull’empatia è fondamentale per la diagnosi. L’anamnesi deve essere fatta senza giudizio, con tatto ed empatia. La diagnosi è semplice: un tampone ciascuno per Neisseria gonorrhoeae, Chlamydia trachomatis e Treponema pallidum (PCR), prelevato da ano, meato uretrale e gola, inviato in un kit di tamponi. La terapia può essere iniziata immediatamente se c’è un sospetto clinico fondato o dopo aver ottenuto i risultati se c’è qualche incertezza. A seconda dell’epidemiologia (storia del viaggio), la diagnostica per le amebe e Giardia lamblia deve essere estesa. In caso di ulcere dolorose dell’anoderma, si deve prendere in considerazione un’infezione da herpes.
La diagnostica sierologica per HIV, T. pallidum, epatite A, B e C deve essere effettuata durante il trattamento. I pazienti devono essere istruiti sulla trasmissione, sul chiarimento del partner e sulla prevenzione delle recidive delle malattie sessualmente trasmissibili. È fondamentale avere un programma rigoroso di visite di controllo (sierologia, ambulatorio) e mostrare ai pazienti dove possono rivolgersi per domande sulla salute sessuale, se non è possibile farlo nello studio medico. La cura di questi pazienti richiede una collaborazione interdisciplinare tra le discipline della medicina di famiglia, della dermatologia/venerologia, della gastroenterologia e dell’infettivologia.
Messaggi da portare a casa
- Le infezioni sessualmente trasmesse dell’ano-retto possono imitare in modo ingannevole le malattie infiammatorie croniche dell’intestino (malattia di Crohn o colite ulcerosa).
- Un rapporto fiducioso ed empatico tra medico e paziente è fondamentale per la diagnosi.
- La diagnosi è fondamentalmente semplice: tamponi per Neisseria gonorrhoeae, Chlamydia trachomatis e Treponema pallidum (PCR) da ano, meato uretrale e gola, inviati in un kit di tamponi. Se c’è una storia di viaggio corrispondente, la diagnosi deve essere estesa per includere le amebe e Giardia lamblia.
- La terapia può essere iniziata immediatamente se c’è un sospetto clinico fondato o dopo aver ottenuto i risultati se c’è qualche incertezza.
- I pazienti devono essere informati sulla trasmissione, sul chiarimento del partner e sulla prevenzione di nuove malattie sessualmente trasmissibili.
Ulteriori letture:
- De Vries HJ: Infezioni sessualmente trasmesse negli uomini che fanno sesso con altri uomini. Clinics in Dermatology 2014; 32: 181-188.
- Lourtet Hascoet J, et al: Aspetti clinici diagnostici e terapeutici di 221 infezioni ano-rettali consecutive da Chlamydia trachomatis e Neisseria gonorrhoeae trasmesse sessualmente tra uomini che hanno rapporti sessuali con uomini. International Journal of Infectious Diseases 2018; 71: 9-13.
- Hoentjen F, Rubin DT: Proctite infettiva: quando sospettare che non sia una malattia infiammatoria intestinale. Dig Dis Sci 2012; 57: 269-273.
- Levy I, et al: Ritardo nella diagnosi delle malattie sessuali a trasmissione sessuale del colon-retto a causa della loro somiglianza con le malattie infiammatorie intestinali. International Journal of Infectious Diseases 2018; 75: 34-38.
- Farfour E, et al: Aumento delle infezioni sessualmente trasmesse in una coorte di uomini sieropositivi ambulatoriali che fanno sesso con uomini nella regione parigina. Médecine et maladies infectieuses 2017; 47: 490-493.
PRATICA GP 2019; 14(1): 17-19