La sindrome delle gambe senza riposo è un disturbo del sistema nervoso che provoca irrequietezza nei movimenti e fastidio alle gambe, che si manifesta principalmente la sera e la notte e migliora con il movimento. La riduzione dell’efficienza del sonno e le interruzioni del sonno possono comportare limitazioni rilevanti della qualità della vita. Una terapia efficace è quindi fondamentale.
La sindrome delle gambe senza riposo (RLS) è un disturbo neurologico cronico che è accompagnato da un intenso e spiacevole impulso a muovere le gambe (raramente anche in altre parti del corpo) ed è solitamente accompagnato da sensazioni sgradevoli difficili da descrivere. I sintomi sono particolarmente evidenti di notte o nei momenti di riposo. I sintomi sono stati descritti per la prima volta a metà del XVII secolo e poi etichettati come RLS, la “sindrome delle gambe senza riposo”, nel 1945. Stare comodamente sdraiati sul divano o dormire è difficile o addirittura impossibile per le persone colpite, man mano che la gravità aumenta. Molti pazienti camminano per casa più volte durante la notte per alleviare i sintomi. Questo ha un enorme impatto fisico e psicologico sulle persone colpite. Si stima che il 5-10% della popolazione ne sia affetto – le donne più spesso degli uomini. I sintomi di solito compaiono per la prima volta intorno ai 30 anni. All’inizio solo occasionalmente, poi con l’aumentare dell’età a intervalli sempre più brevi.
Le cause alla base della RLS non sono ancora note nel dettaglio. Le teorie si concentrano su un metabolismo del ferro alterato nel cervello o sul sistema oppioide endogeno. Ci sono anche indicazioni che un disturbo del metabolismo della dopamina nel cervello potrebbe essere collegato alla malattia. Questo è supportato dal fatto che i sintomi possono spesso essere alleviati dalla L-dopa o dagli agonisti della dopamina. Oltre alla forma idiopatica, può verificarsi anche la sindrome delle gambe senza riposo secondaria o sintomatica. Poi si verifica in relazione ad altre malattie o a determinate circostanze, come la gravidanza. Nel frattempo, però, sta diventando sempre più chiaro che questa distinzione non è appropriata. Perché le transizioni sono spesso fluide. I pazienti RLS spesso soffrono anche di polineuropatia, per esempio. Le malattie originariamente classificate come causali, come la carenza di ferro o l’insufficienza renale, devono quindi essere considerate come comorbide. È possibile che esista una predisposizione genetica alla RLS, ma che questa entri in gioco solo perché entra in gioco un altro fattore scatenante, come una malattia in comorbidità.
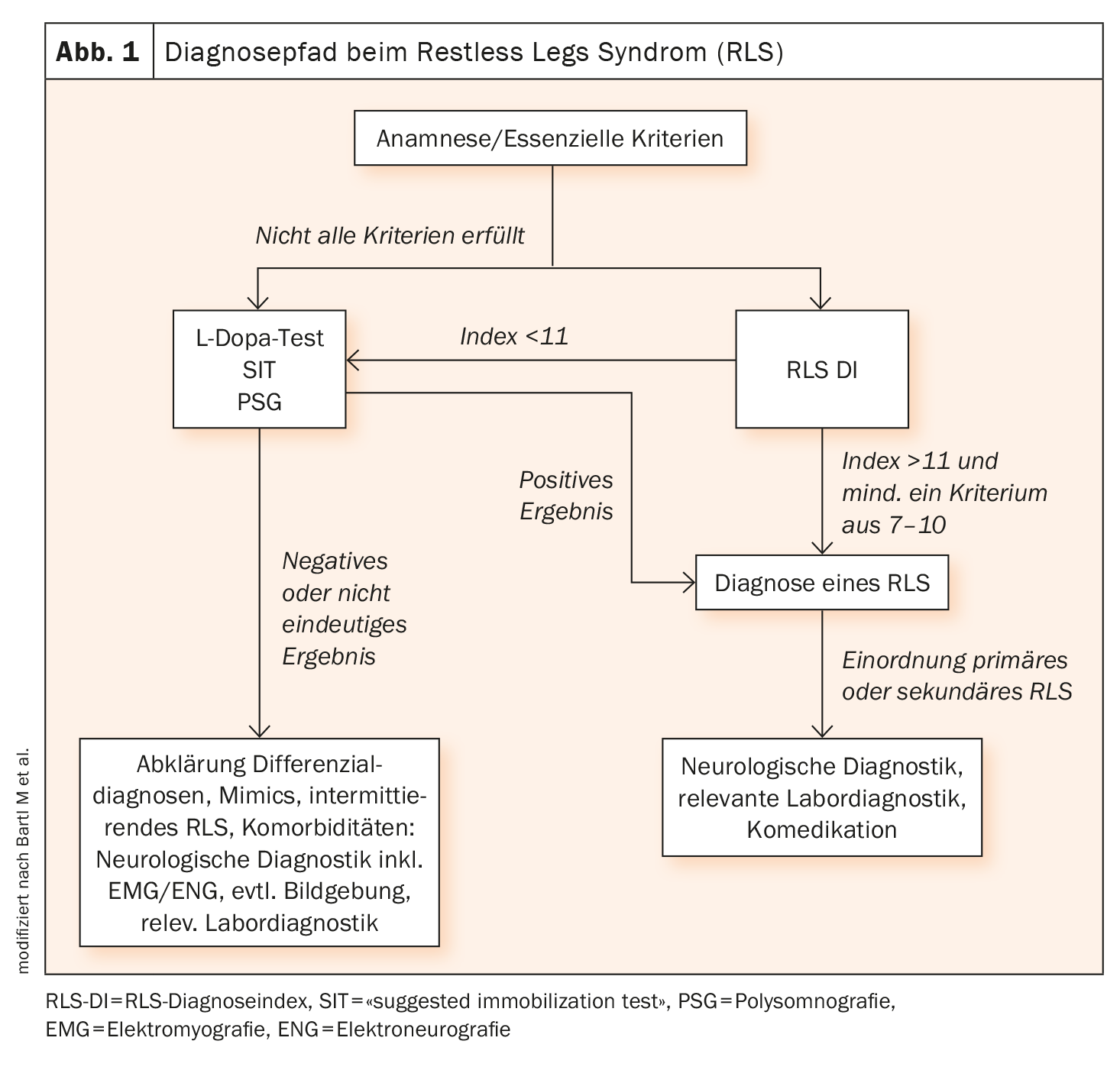
Criteri minimi per la RLS
I criteri minimi per il sospetto di RLS sono i seguenti:
- Disturbi sensoriali e un forte impulso a muovere gli arti, soprattutto le gambe, ma anche le braccia e altre parti del corpo,
- i sintomi si manifestano quando il corpo si riposa,
- L’esercizio fisico, come alzarsi, camminare o fare stretching, porta a un miglioramento parziale o completo dei sintomi,
- i sintomi sono più gravi la sera o la notte rispetto al giorno o si verificano esclusivamente la sera o la notte,
- la comparsa dei segni non può essere considerata principalmente come un sintomo di un’altra causa medica o comportamentale.
Inoltre, il sospetto può essere confermato da un test della L-dopa (Fig. 1). Devono essere escluse altre malattie o comorbidità. Oltre all’esame neurologico clinico, possono essere eseguiti esami di laboratorio, una misurazione della velocità di conduzione nervosa, un esame nel laboratorio del sonno e un esame muscolare come parte di ulteriori diagnosi.
La gestione del trattamento viene quindi pianificata individualmente e adattata alle esigenze e ai sintomi delle persone colpite. Se c’è un fattore scatenante noto, questo viene affrontato. Altrimenti, si utilizza una terapia sintomatica. Dal punto di vista farmacologico, il gabapentin, gli agonisti della dopamina e la levodopa sono i farmaci di scelta.
Ulteriori letture:
- www.usz.ch/krankheit/restless-legs-syndrom (ultimo accesso il 24.01.2024)
- https://hirnstiftung.org/alle-erkrankungen/restless-legs-syndrom (ultimo accesso il 24.01.2024)
- www.restless-legs.org/restless-legs/syndrom/allgemein (ultimo accesso il 24.01.2024)
- Bartl M, Trenkwalder C, Muntean ML, Sixel-Döring F: (2020). Sindrome delle gambe senza riposo: un aggiornamento. Il neurologo 2020; 91(10): 955-966.
InFo NEUROLOGIA & PSICHIATRIA 2024; 22(1): 38