L’obesità patologica è associata a complicazioni in vari sistemi di organi. Oltre alle misure di stile di vita e ai farmaci, esistono diverse procedure endoscopiche per favorire la perdita di peso. Tuttavia, il beneficio a lungo termine è spesso un punto critico.
Il tessuto adiposo non è solo una riserva di energia, ma svolge anche molte altre funzioni nell’organismo. Il tessuto adiposo regola numerosi processi fisiologici, le cui disfunzioni sono associate a disturbi dell’omeostasi metabolica, all’insulino-resistenza e al diabete di tipo 2 negli individui obesi [1] (Fig. 1) . Le adipochine regolano non solo il metabolismo, ma anche una serie di altri processi, come l’appetito e l’infiammazione. Nella sua presentazione, il PD Dr. med. Jörn M. Schattenberg, Medicina Universitaria di Mainz (D), ha spiegato la base metabolica delle interazioni tra il tessuto obeso e altri sistemi di organi [2].
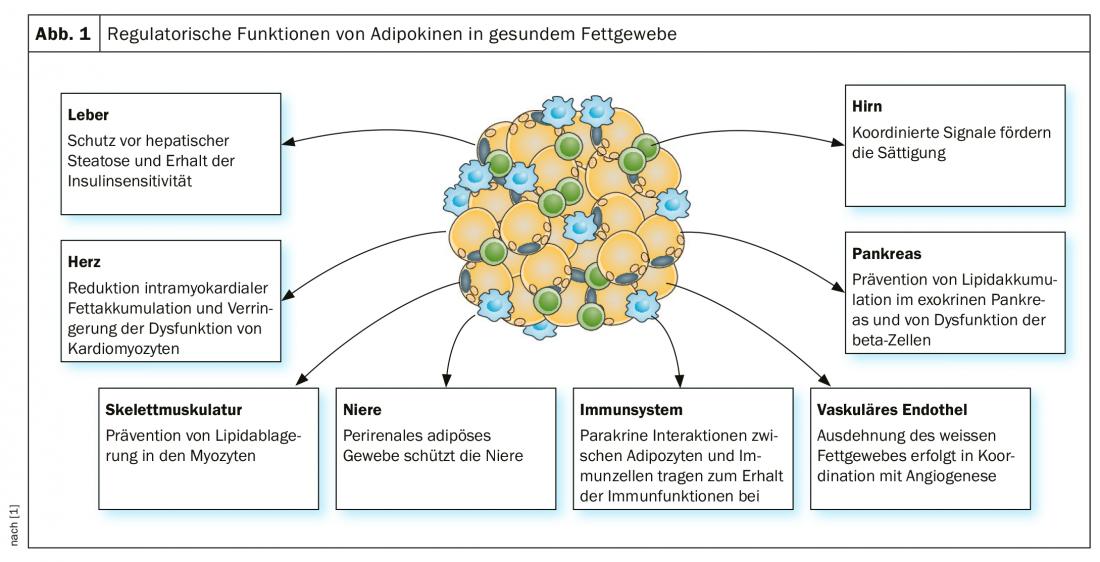
La fibrosi come predittore di riduzione del peso dopo la chirurgia bariatrica
Nell’obesità, il tessuto adiposo, mediato da messaggeri pro-infiammatori, è coinvolto nell’aumento dell’aterogenesi e della crescita tumorale [3]. Si fa una distinzione tra il tessuto adiposo bruno, che svolge un ruolo importante nella termogenesi, tra le altre cose, e il tessuto adiposo bianco, che è più fortemente coinvolto nei processi infiammatori. Tra l’altro, il TNF-α, un mediatore infiammatorio che promuove lo sviluppo dell’insulino-resistenza e del diabete di tipo 2, viene secreto dal tessuto adiposo bianco. Il relatore sottolinea che i processi infiammatori svolgono un ruolo centrale anche in altre limitazioni della salute associate all’obesità, come i disturbi del sonno e gli sbalzi d’umore/sintomi depressivi. A livello metabolico, la fibrosi è una possibile conseguenza dell’infiammazione cronica, che può verificarsi in vari organi. È stato dimostrato che nei pazienti obesi l’entità della fibrosi è un predittore del successo della riduzione del peso dopo la chirurgia bariatrica, assegnando alle biopsie di tessuto adiposo sottocutaneo un punteggio (0-3; 0=nessuna fibrosi) e correlandolo al tasso di risposta (riduzione del peso) [4] (Fig. 2).
Tutti i metodi endoscopici presentano vantaggi e svantaggi.
Il Prof. Dr. med. Ralf Kiesslich, Helios HSK Wiesbaden, ha presentato i risultati attuali su varie procedure endoscopiche [5]. Un tubo gastrico endoscopico (“endosleeve”) è un metodo minimamente invasivo per favorire la riduzione del peso nell’obesità. In questa procedura, il ventricolo viene ripiegato durante una gastroscopia con una speciale tecnica di sutura, ottenendo una riduzione del volume fino al 70%. Il passaggio dello stomaco per il cibo viene rallentato, favorendo una sensazione di sazietà rapida e duratura. È stato possibile dimostrare empiricamente che i pazienti con un “endosleeve” o un palloncino gastrico hanno ottenuto una perdita di peso maggiore con una dieta appropriata rispetto ai pazienti senza questi interventi, ma a lungo termine spesso si verifica un effetto yoyo, spiega il relatore [5].
Dopo aver capito che è fondamentale che la polpa alimentare raggiunga gli strati più profondi dell’intestino tenue, è stata sviluppata una procedura con un tubo di plastica basato sul principio dello stent (“endobarrier”). A differenza del 2016, quando prevaleva l’opinione che “Endobarrier” dovesse essere utilizzato come terapia primaria nei pazienti diabetici obesi, grazie agli effetti positivi a breve termine sul peso e sui parametri rilevanti per il diabete, ora c’è molto scetticismo. Questo perché i dati a lungo termine hanno dimostrato che i tassi di ascessi epatici erano significativamente più alti nei pazienti con “endobarriere”, per cui questa procedura è stata tolta di nuovo dal mercato [5]. Il relatore cita una procedura con un palloncino gastrico deglutibile come un altro metodo per favorire la riduzione del peso. Questo sistema ha portato a effetti positivi sulla riduzione del peso e su altri parametri in uno studio, ma non è ancora stato approvato per il mercato, ha detto il relatore. Secondo uno studio comparativo pubblicato nel 2018 [6], tutti e quattro i metodi comportano una riduzione del peso simile in un periodo di 12 mesi – nessuno dei metodi ha mostrato una superiorità significativa. Il relatore sottolinea che quando si interpretano i risultati, è importante tenere presente che non si tratta di uno studio randomizzato.
Anche la modifica dello stile di vita da sola può teoricamente essere utile per ridurre il peso nelle persone con obesità patologica, ma gli ostacoli sono elevati. Per ottenere effetti positivi a lungo termine, i cambiamenti dietetici devono avvenire per un periodo di almeno 12 mesi, in modo da riprogrammare i processi metabolici rilevanti, ha detto il relatore. Per quanto riguarda l’esercizio fisico, sono necessari almeno 12.000 passi al giorno per ottenere un beneficio misurabile in termini di riduzione del peso.
Fonte: DGIM Wiesbaden (D)
Letteratura:
- Kusminski CM, Bickel PE, Scherer PE: Puntare sul tessuto adiposo nel trattamento del diabete associato all’obesità. Nat Rev Drug Discov 2016; 15(9): 639-660.
- Schattenberg JM: Adiposità: le cellule adipose attive a livello endocrino o: le diverse sfumature di grasso, presentazione di diapositive, PD Dr med. Jörn M. Schattenberg. Universitätsmedizin Mainz (D), Adipositas und seine Folgen in der Gastroenterologie, DGIM 5 maggio 2019, Wiesbaden (D).
- Stulnig T: Il tessuto adiposo come organo endocrino, Journal of Nutritional Medicine, www.jem-online.at/expertenbericht/fettgewebe-als-endokrines-organ-189.html
- Bel Lassen P, et al: Il FAT Score, un punteggio di fibrosi del tessuto adiposo: predire il risultato della perdita di peso dopo il bypass gastrico. Il Journal of Clinical Endocrinology & Metabolism 2017; 102(7): 2443-2453.
- Kiesslich R: Obesità ed endoscopia: cosa considerare? Presentazione di diapositive, Prof. Dr. med. Ralf Kiesslich, Helios HSK Wiesbaden (D), Adipositas und seine Folgen in der Gastroenterologie, DGIM 5 maggio 2019, Wiesbaden (D).
- Lopez-Nava G, et al: Confronto tra 4 tecniche di endoscopia bariatrica: Ce n’è uno migliore a 1 anno? Endoscopia gastrointestinale 2018; 87(6); Supplemento AB67-AB68.
HAUSARZT PRAXIS 2019; 14(11): 26-27 (pubblicato il 21.11.19, prima della stampa).