Nei pazienti anziani e molto anziani con malattie reumatiche e muscoloscheletriche, la multimorbilità e la polifarmacia in particolare richiedono un’attenta considerazione dei possibili effetti di interazione.
La prevalenza delle malattie reumatiche infiammatorie croniche con prima manifestazione in età avanzata sta aumentando a causa del cambiamento demografico con l’aumento dell’aspettativa di vita media. Il trattamento adeguato dei pazienti gerontoriumatologici deve essere adattato all’età, orientato al paziente e multidimensionale. Le malattie reumatiche infiammatorie croniche in età avanzata sono caratterizzate, tra l’altro, da alcuni cambiamenti fisiologici legati all’età che influenzano la farmacocinetica e sono importanti per la sicurezza delle terapie farmacologiche (panoramica 1).

Pertanto, una valutazione del rischio individuale prima della terapia antireumatica è fondamentale. Tutte le fasi farmacocinetiche (assorbimento, distribuzione, biotrasformazione, eliminazione) sono influenzate dai cambiamenti delle condizioni legati all’età. Per quanto riguarda la fase di eliminazione, i processi renali in particolare sono soggetti a modifiche legate all’età, spiega il Prof. Dr. med. Werner Mayet, specialista in medicina interna e gastroenterologia, Nordwestkrankenhaus Sanderbusch a Sande (D). La considerazione appropriata dell’alterazione dell’eliminazione renale e dell’aumento del rischio di comorbidità renale è estremamente importante (attenzione: somministrazione di farmaci eliminati prevalentemente per via renale).

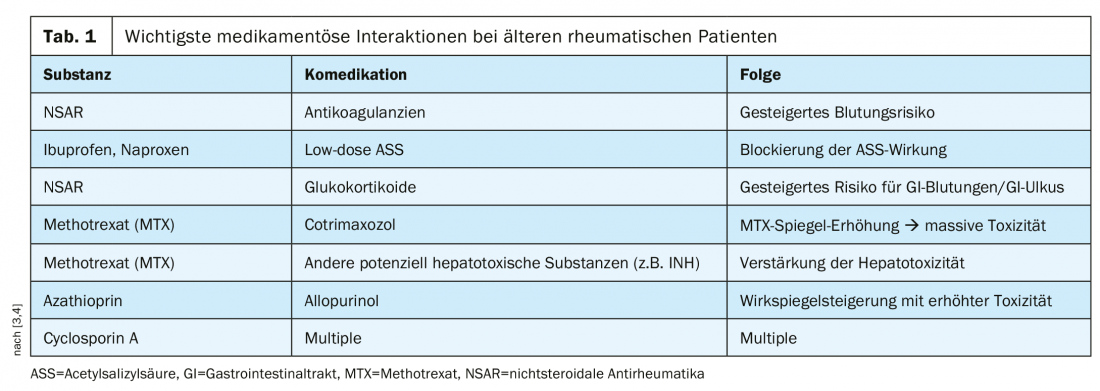
La multimedicazione è comune nei pazienti anziani in relazione alla multimorbilità e la polifarmacia non è rara (criterio: regolare ≥5 farmaci al giorno), che è associata a determinati rischi (panoramica 2). Le interazioni farmacologiche più importanti, con particolare rilevanza per il paziente reumatico anziano, sono riassunte nella tabella 1 .
Strategia terapeutica adattata
“I farmaci antireumatici modificanti la malattia (DMARD) sono sostanze che hanno un’efficacia che va oltre il sollievo dei sintomi e modificano il decorso della malattia. I DMARD biologici e sintetici sono tra i farmaci di base per l’artrite reumatoide. La combinazione di più terapie di base è rischiosa nei pazienti reumatici più anziani, quindi il passaggio ai biologici è spesso più sicuro. Inoltre, secondo il Prof. Mayet, nei pazienti gerontoiatrici devono essere prese in considerazione le seguenti peculiarità legate alle sostanze:
- DMARDs non biologici: Sulfasalazina: in caso di lieve insufficienza renale, si raccomanda un aggiustamento della dose; GFR <50 è considerata una controindicazione. Metotrexato (MTX) (panoramica 3): efficacia comparabile a quella delle persone più giovani, il tasso di interruzione aumenta nelle persone anziane; il GFR <50 è considerato una controindicazione. Leflunomide: ampiamente indipendente dalla funzione renale, buona alternativa al MTX; rischio di exsiccosi in caso di diarrea; rischio di aumento della pressione sanguigna.
- DMARDs biologici (biologici/biosimilari): c’è la maggiore esperienza con gli inibitori del TNF-alfa: i tassi di risposta sono paragonabili a quelli delle persone più giovani, i tassi di infezione sono leggermente aumentati.
- Farmaci antinfiammatori steroidei (glucocorticosteroidi): hanno una buona efficacia nell’inibire l’infiammazione e il dolore, anche negli anziani, e non hanno un ruolo significativo sulla funzione renale. Le reazioni avverse ai farmaci dipendono dalla dose; nei pazienti anziani, anche l’uso regolare a basso dosaggio può aumentare significativamente il rischio di infezione. Per quanto riguarda i rischi generali di effetti collaterali dei glucocorticoidi sistemici, si raccomandano le seguenti misure: Misurazione della densità ossea prima di iniziare la terapia, profilassi dell’osteoporosi, controllo oftalmologico (cataratta/glaucoma).

Aumento della prevalenza correlato all’età
Il Prof. Dr. med. Rieke Alten, primario di Medicina Interna II della Schlosspark-Klinik di Berlino (D), ha affrontato su i modelli di malattia reumatica infiammatoria cronica che si verificano più frequentemente con l’aumentare dell’età [1].
Artrite reumatoide (RA): Nella RA ad insorgenza tardiva (LORA), la prima manifestazione si verifica all’età di >60-65 anni, mentre nella RA ad insorgenza precoce (EORA) al di sotto di tale età [2]. Poiché l’età media della popolazione di pazienti con RA continua ad aumentare, la rilevanza di LORA aumenta in futuro. Circa un terzo di tutti i pazienti con RA ha più di 60 anni . Nella popolazione di pazienti LORA, il rischio di malattie cardiovascolari e infettive e di comorbidità è più elevato rispetto all’EORA. La terapia di LORA è cambiata: La terapia a lungo termine con glucocorticoidi è stata sostituita da una terapia di base adattata all’età con DMARD. Attualmente, il metotrexato (MTX) è considerato il gold standard nel trattamento di EORA e LORA. La base di dati sull’efficacia dei farmaci antireumatici sintetici convenzionali modificanti la malattia nei pazienti anziani è piccola, ma finora non è nota un’efficacia ridotta, spiega il Prof. Alten. Nonostante l’uso diffuso, soprattutto nei pazienti anziani, in letteratura ci sono poche informazioni sul dosaggio iniziale, sulla durata del trattamento e sulle strategie di riduzione. La regola empirica è: dose più bassa e più breve possibile, soprattutto nel paziente anziano e fragile. La MTX in combinazione con etanercept, infliximab, adalimumab, abatacept, tocilizumab può arrestare la progressione clinica e radiologica analoga all’EORA. Esistono dati di efficacia comparabili sulla combinazione di MTX con i nuovi inibitori orali della Janus chinasi, tofacitinib e baricitinib. Per EORA e LORA, l’elevata attività della malattia è un fattore di rischio indipendente per la mortalità, le malattie cardiovascolari e le infezioni. Una terapia con DMARDs che riduce l’attività della malattia ha senso nell’EORA e nel LORA.
Polimialgia reumatica (PMR): Questa malattia si verifica quasi esclusivamente nel gruppo di età superiore ai 50 anni. Dopo la RA, è la seconda malattia reumatica infiammatoria più comune in età avanzata. Non esistono esami diagnostici specifici, la diagnosi viene fatta per esclusione differenziale. Se viene diagnosticata la PMR, deve essere trattata innanzitutto con glucocorticoidi. In caso di rischio elevato di ricaduta o di effetti collaterali, si può passare all’MTX.
Spondiloartrite assiale (axSpA): Solo il 5% dei pazienti con SpA ha più di 50 anni al momento della prima presentazione. Le caratteristiche particolari dell’axSpA negli anziani sono l’interessamento della colonna vertebrale cervicale; l’interessamento periferico delle articolazioni degli arti superiori e inferiori; e le forme miste con coinvolgimento assiale e periferico.
Artrite psoriasica (PsA): la manifestazione della PsA si verifica solitamente circa dieci anni dopo la diagnosi di psoriasi. Le caratteristiche particolari della PsA nelle persone anziane sono un esordio con sintomi più gravi e un decorso molto più distruttivo. L’affaticamento e le comorbidità sono più comuni, i livelli di dolore e i marcatori infiammatori sono più elevati, mentre la dattilite e il coinvolgimento delle unghie sono meno comuni. Come il fumo e l’età, la PSA è un fattore di rischio indipendente per l’aterosclerosi subclinica [3].
In sintesi, un’adeguata sicurezza del trattamento farmacoterapeutico riveste un ruolo centrale nei pazienti anziani e molto anziani con malattie reumatiche e muscoloscheletriche, e la terapia deve sempre tenere conto dei fattori di rischio individuali.
Letteratura:
- DGIM: Prof. Dr. med. Rieke Alten, primario di Medicina Interna II della Schlosspark-Klinik di Berlino (D), Presentazione diapositive: Gerontorheumatology, 125. Congresso della Società tedesca di medicina interna, Wiesbaden, 4 maggio 2019.
- Krams T, et al: Effetto dell’età all’esordio dell’artrite reumatoide sugli esiti clinici, radiografici e funzionali: la coorte ESPOIR. Joint Bone Spine 2016; http://dx.doi.org/10.1016/j.jbspin.2015.09.010.
- DGIM: Werner Mayet, MD, Specialista in Medicina Interna e Gastroenterologia, Nordwestkrankenhaus Sanderbusch in Sande, presentazione diapositiva: Gerontorheumatology, 125. Congresso della Società tedesca di medicina interna, Wiesbaden, 4 maggio 2019.
- Krüger K, Strangfeld A, Kneitz C: Sicurezza della terapia dei reumatismi in età avanzata. Journal of Rheumatology 2014; 3: www.springermedizin.de/sicherheit-der-rheumatherapie-im-alter/8387360.
PRATICA GP 2019; 14(8): 38-39
InFo PAIN & GERIATURE 2019; 1(1): 30-31











