L’incontinenza urinaria è comune e il livello di sofferenza è spesso misconosciuto. L’incontinenza urinaria deve essere ulteriormente de-taboizzata. L’incontinenza urinaria deve essere chiarita razionalmente e trattata principalmente in modo conservativo. Le procedure chirurgiche per l’incontinenza urinaria sono efficaci e grate.
L’incontinenza urinaria è qualsiasi forma di perdita involontaria di urina e viene definita una malattia quando causa problemi sociali o igienici al paziente [1]. Dal punto di vista epidemiologico, l’incontinenza è difficile da registrare perché rimane un argomento tabù. Si stima che circa 400.000 donne e uomini in Svizzera siano affetti da incontinenza urinaria. Nella popolazione over 65, si stima che il 15% delle donne e il 10% degli uomini soffrano di incontinenza.
Nell’incontinenza sintomatica, è necessario ottenere un’anamnesi approfondita e uno stato completo per distinguere le diverse forme di incontinenza. Questo include anche l’esclusione di un’infezione delle vie urinarie, la determinazione dell’urina residua e una cistoscopia. Per un ulteriore chiarimento razionale, è utile un esame urodinamico conclusivo [2]. Una volta identificato il tipo di incontinenza, si può iniziare una terapia conservativa adeguata, che di solito consiste nella fisioterapia del pavimento pelvico e nella terapia farmacologica. Se la terapia conservativa non migliora i sintomi, si può valutare un intervento chirurgico.
Il concetto di terapia chirurgica è orientato principalmente all’eziologia di base dell’incontinenza. La Tabella 1 mostra le diverse forme di incontinenza con le loro cause, i sintomi e le opzioni di trattamento.
Incontinenza da sforzo
L’incontinenza da sforzo è causata da una chiusura inadeguata dell’uretra, che si manifesta in situazioni di aumento della pressione intra-addominale. In genere, ciò avviene quando si tossisce o si ride; nelle forme più gravi, la perdita di urina si verifica già quando si salgono le scale e, nella forma più grave, anche a riposo. Nei pazienti maschi, la prostatectomia radicale è la causa più comune di debolezza del pavimento pelvico; nelle donne, si tratta di una diminuzione del tono muscolare del pavimento pelvico legata all’età o al parto. Il trattamento chirurgico dell’incontinenza da sforzo inizia quindi con il supporto meccanico del pavimento pelvico.
Agenti di riempimento: un miglioramento a breve termine della funzione sfinterica può essere ottenuto con gli agenti di riempimento. Questi vengono applicati a livello sottomucoso nella zona dello sfintere durante l’uretrocistoscopia per formare un’imbottitura uretrale. Dato che l’effetto dura in media solo tre mesi, questa soluzione viene presa in considerazione solo per i pazienti che cercano solo un miglioramento temporaneo dei sintomi o che non sono operabili a causa di patologie secondarie [2]. Questo metodo non è adatto agli uomini che hanno subito una prostatectomia, perché il sito di iniezione si trova nell’area dell’anastomosi vescico-uretrale, che di solito è cicatrizzata.
Imbragature: Sia nelle donne che negli uomini, un pilastro artificiale può essere inserito dorsalmente all’uretra, utilizzando un’imbracatura minimamente invasiva per migliorare il meccanismo di chiusura uretrale.
Nelle donne, il nastro uretrale retropubico senza tensione (“Tension-free Vaginal Tape” [TVT]) è il più usato e raggiunge un tasso di continenza del 75% [3]. Si utilizza un ago smussato per inserire le due estremità di un nastro di polipropilene tra la vescica e la sinfisi dalla vagina. In alternativa, l’imbragatura può essere tirata attraverso il forame otturatorio, il che equivale a una TVT transotturatoria. Con questo metodo, tuttavia, i pazienti soffrono più spesso di dolore pelvico post-operatorio rispetto alla TVP retropubica, ma il rischio di perforazione vescicale è inferiore [2]. Il tempo di degenza per questi interventi è breve e possono essere eseguiti anche in età avanzata.
Negli uomini, esistono due concetti per migliorare la continenza utilizzando un’imbragatura. Un approccio si basa sulla compressione uretrale, che aumenta la resistenza uretrale e quindi migliora la continenza. Il secondo approccio mira a riposizionare l’uretra bulbare. Inoltre, esistono sistemi di imbragatura che possono essere serrati in caso di continenza insufficiente dopo l’intervento chirurgico; si tratta delle cosiddette imbragature regolabili. Tuttavia, questi mostrano un aumento del tasso di infezione. I tassi di successo dei diversi sistemi di imbracatura sono comparabili e si aggirano intorno al 50-75% [4–6].
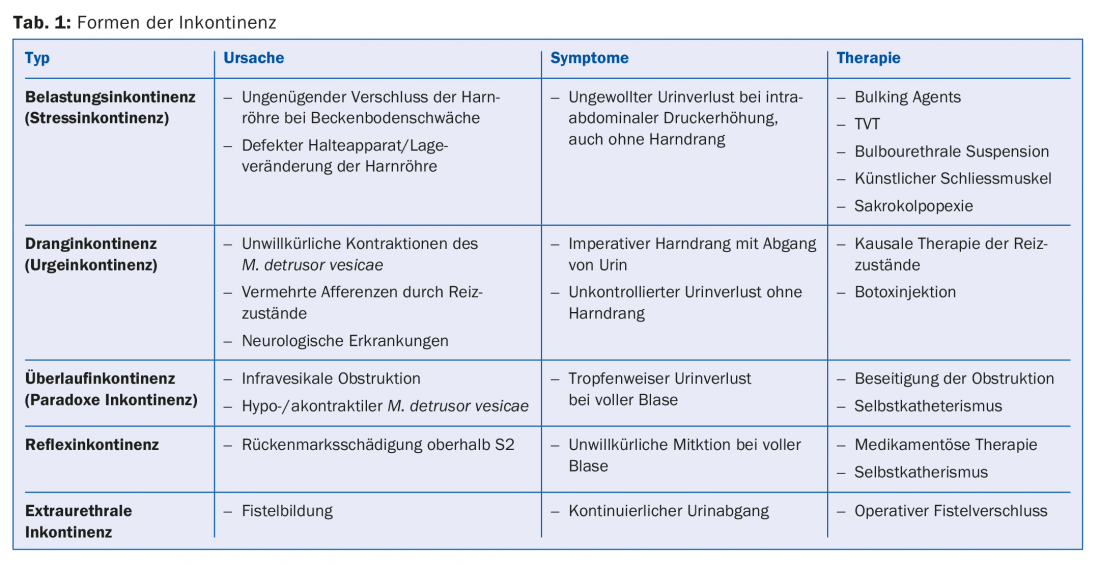
All’Ospedale Cantonale di Winterthur utilizziamo la sospensione bulbouretrale sviluppata dal Prof. Hubert John nel 2002 negli uomini, per la quale l’urodinamica con misurazione della pressione uretrale viene eseguita intraoperatoriamente e regolata di conseguenza (Fig. 1A e B). Il principio d’azione si basa sulla riduzione dell’uretra senza esercitare una compressione sull’uretra. Il tasso di successo di questa tecnica è del 74% [7–10]. Solo il 15% degli uomini richiede la creazione di uno sfintere artificiale dopo questa tecnica di sling, che è ancora tecnicamente possibile – ma nell’85% di questi uomini la minzione spontanea può essere preservata senza l’impianto di materiale estraneo significativo.
Sfintere artificiale: in alternativa alle tecniche a nastro, esiste la possibilità di impiantare uno sfintere AMS. Spesso è la prima scelta per l’incontinenza grave dopo la prostatectomia radicale o la radioterapia pelvica di piccole dimensioni, ma viene utilizzato anche per le donne. Si compone di una cuffia periuretrale gonfiabile, un palloncino di regolazione della pressione e una pompa di controllo. Premendo manualmente il palloncino, che viene posizionato nel compartimento scrotale per gli uomini e nell’area delle labbra per le donne, il bracciale si sgonfia prima della minzione e consente la minzione senza resistenza.
Il sistema viene impiantato attraverso un’incisione perineale per posizionare il bracciale e un’incisione nella parte inferiore dell’addome, attraverso la quale vengono inseriti il palloncino e la pompa di controllo.
Il tasso di successo è dell’80%, superiore a quello dei sistemi di imbracatura. Tuttavia, il tasso di revisione è del 20% nei primi cinque anni [5,11]. I motivi per la revisione sono le infezioni, le arrosioni e le atrofie uretrali. Prima dell’intervento, bisogna assicurarsi che i pazienti siano cognitivamente e manualmente in grado di azionare il sistema sfinterico.
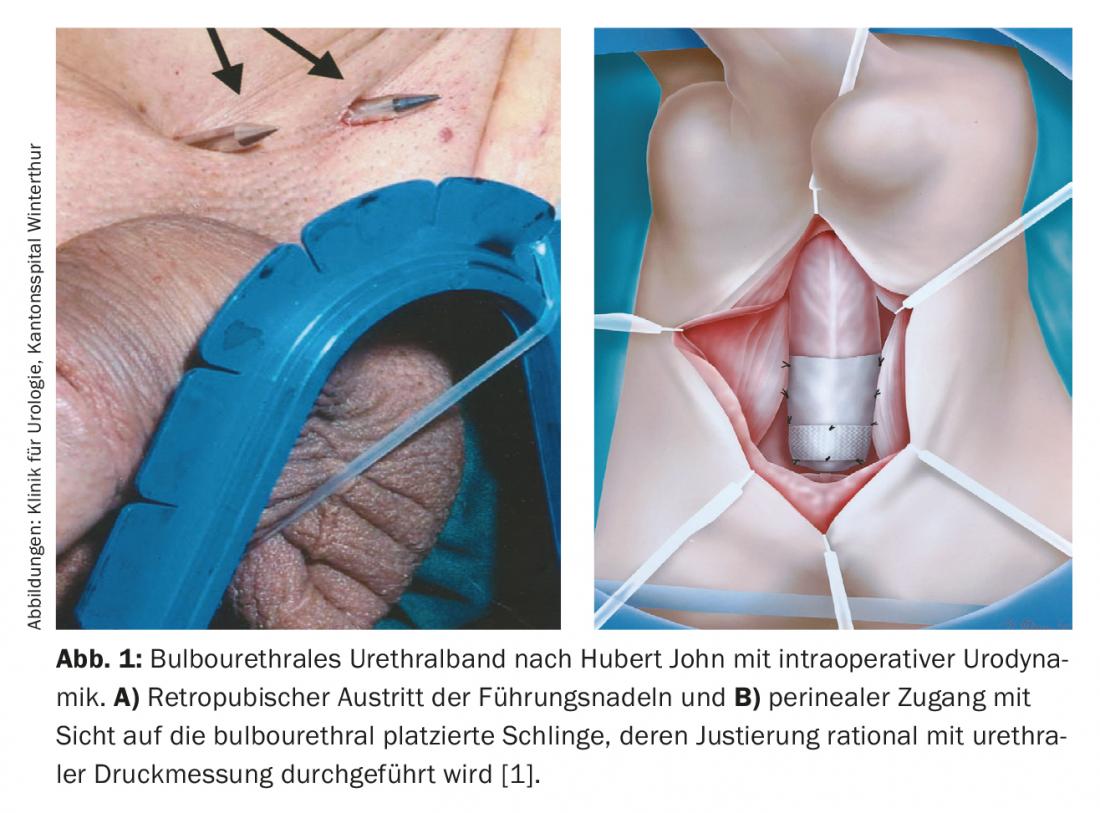
Sacrocolpopessi laparoscopica robot-assistita: in caso di incontinenza da stress con contemporanea descensus genitalis, l’opzione della fissazione sacrospinale vaginale o della sacrocolpopessi addominale è disponibile come terapia per le donne in aggiunta alla terapia pessaria conservativa. Privilegiamo la sacrocolpopessi laparoscopica robot-assistita con il sistema DaVinci™ a 4 bracci. La tecnica è adatta per la riduzione di tutti e tre i compartimenti del pavimento pelvico ed è utile per una donna sessualmente attiva per evitare un intervento chirurgico vaginale. Anche gli inserti di rete vaginale sono oggetto di critiche. Nella sacrocolpopessi dopo isterectomia o con utero in situ, la vescica viene riposizionata dalla parete vaginale anteriore e posteriore al promontorio attraverso le strisce di rete ( interposizione di polipropilene) (Fig. 2). I rischi particolari dell’operazione sono le possibili lesioni intestinali e le emorragie dovute all’accesso, che tuttavia sono rare in letteratura. Occasionalmente, dopo la sacrocolpopessi si verifica un’incontinenza da sforzo non mascherata.
Incontinenza da urgenza
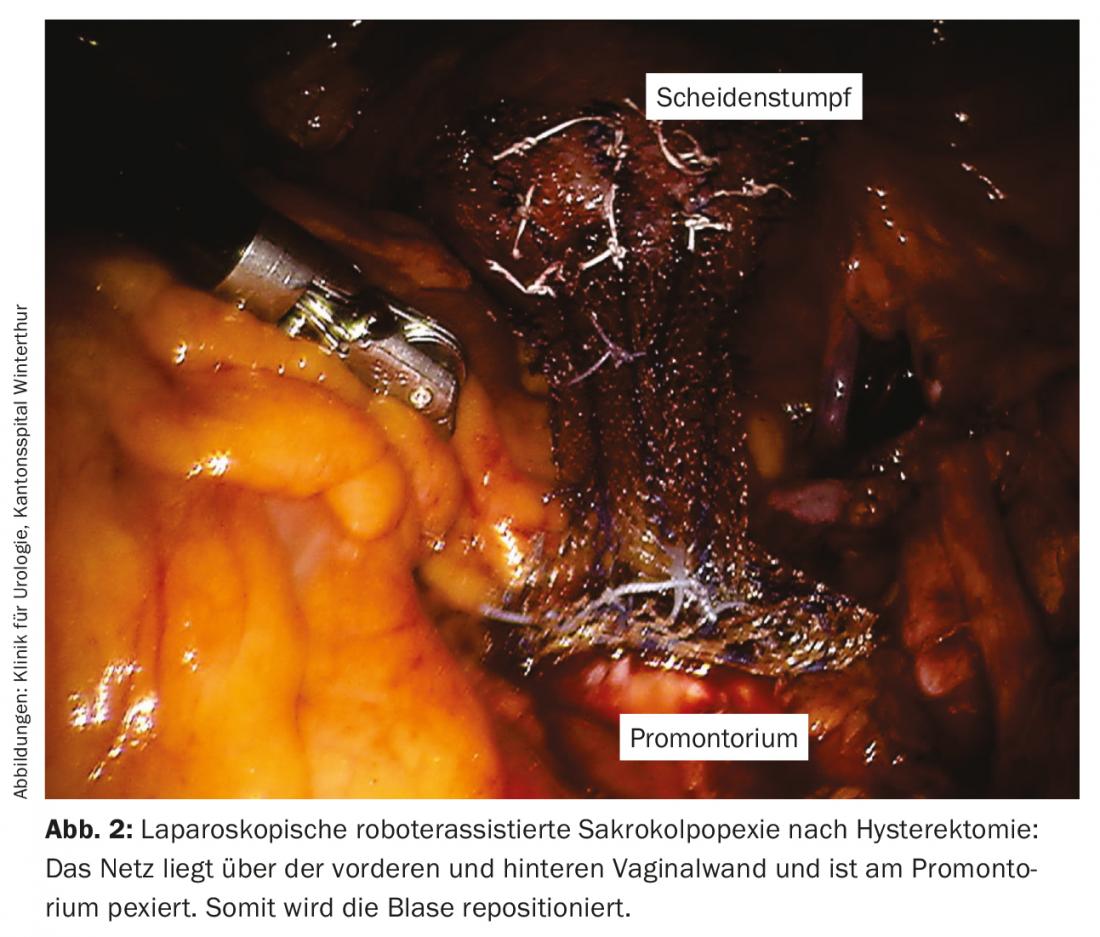
L’incontinenza da urgenza è spesso causata dall’irritazione della vescica, che porta all’ipersensibilità della vescica. Questi includono infezioni, tumori della vescica, vesciche irritabili post-tattiche o ostruzioni infravescicali come l’iperplasia prostatica o le strozzature uretrali. Per queste forme, il trattamento di scelta è la terapia causale. L’incontinenza da urgenza può anche essere scatenata da malattie neurologiche come la sclerosi multipla o il morbo di Parkinson. Se le terapie farmacologiche sono esaurite, esiste l’opzione di un’iniezione transuretrale di tossina botulinica di tipo A nel muscolo detrusore (Fig. 3). La tossina viene iniettata nella parete della vescica in 20 punti, lasciando fuori il trigono. Tuttavia, i pazienti devono essere informati che l’effetto si manifesta solo dopo 10-14 giorni e che la durata dell’azione è in media di sei mesi e che le iniezioni devono essere ripetute di conseguenza [12,13]. C’è anche un rischio maggiore di formazione di urina residua e la possibilità di ritenzione urinaria, che deve essere trattata con un catetere. In circa il 5% dei pazienti si verifica tale ritenzione urinaria, innescata da un effetto troppo forte della tossina, motivo per cui l’urina residua deve essere controllata mediante ecografia dopo due settimane.
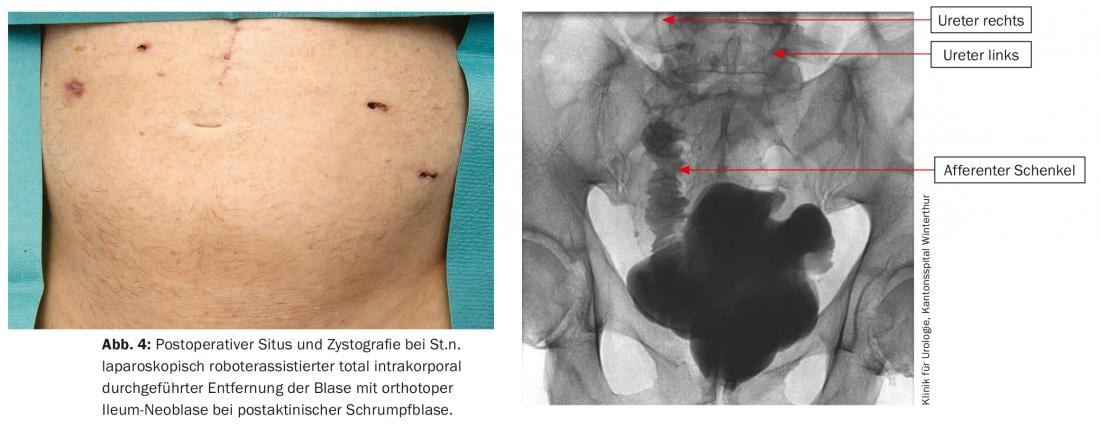
Se le opzioni chirurgiche di cui sopra falliscono, esiste anche l’opzione chirurgica dell’aumento della vescica, in cui la vescica viene espansa con un segmento dell’intestino tenue, che elimina le contrazioni involontarie. La vescica urinaria può essere eliminata completamente mediante una cistectomia con la creazione di un condotto ileale o di una neoblacca; la chirurgia è l’ultima risorsa (Fig. 4).
Incontinenza da sovrariempimento
L’incontinenza da sovrariempimento è la perdita di urina quando la vescica è troppo piena. Nel caso di una vescica ipocontrattile, l’attenzione si concentra sulla terapia farmacologica. Per la vescica iposensibile, lo svuotamento regolare della vescica è il concetto terapeutico decisivo. Se le quantità elevate di urina residua persistono nonostante lo svuotamento regolare della vescica, si può imparare l’autocateterismo intermittente. Nella nostra clinica, questo viene fatto dall’uroterapista, che istruisce donne e uomini in una fascia oraria adeguata.
Tuttavia, la malattia è spesso causata da un’ostruzione subvescicale. Negli uomini, di solito si tratta di iperplasia prostatica, che può essere corretta con la resezione prostatica transuretrale standard. Le infezioni delle vie urinarie sono complicazioni comuni, motivo per cui l’urina viene analizzata dal medico di base per verificare la presenza di infezioni una settimana dopo la rimozione del catetere indwelling. Raramente, l’emorragia postoperatoria è così grave da rendere necessaria l’emostasi chirurgica.
Nelle donne, l’incontinenza da stravaso è spesso dovuta a una vescica ipocontrattile in età avanzata o, come conseguenza iatrogena, a uno svuotamento incompleto dopo una TVP – raramente a uno svuotamento incompleto dopo una vescica sostitutiva ortotopica.
Incontinenza riflessa
L’incontinenza riflessa si verifica a causa di un danno al midollo spinale tra il pons e il livello S2 del midollo spinale. Quando l’inibizione centrale del riflesso spinale, che inizia ad un certo riempimento della vescica, viene meno, si verifica lo svuotamento involontario della vescica. In prima istanza, l’incontinenza riflessa viene trattata con farmaci; se questo fallisce, si può imparare l’autocateterismo o impiantare un sistema di pacemaker vescicale. Inoltre, esiste anche la possibilità di eliminare la vescica mediante la suddetta cistectomia con l’inserimento di un condotto dell’ileo.
Incontinenza extrauretrale
Le fistole urinarie possono essere congenite o verificarsi nel post-operatorio come complicazione dopo un intervento chirurgico pelvico. Si deve prendere in considerazione una fistola urinaria, soprattutto nei casi di perdite continue di urina. Le fistole vescico-vaginali più piccole e nuove (<75 giorni) possono guarire spontaneamente con un catetere transuretrale. Le fistole presenti da molto tempo devono essere trattate chirurgicamente se il paziente soffre di [14].
La chirurgia della fistola dipende dall’estensione della fistola e anche in modo significativo dall’eziologia e richiede una procedura chirurgica individuale da caso a caso. Le fistole vescicali alte semplici dopo piccoli interventi chirurgici pelvici, come l’isterectomia, di solito possono essere chiuse in modo elegante con la chirurgia laparoscopica robot-assistita [15], mentre le fistole ricorrenti e post-attiniche richiedono concetti chirurgici più complessi, fino alla deviazione urinaria superiore nel condotto dell’ileo o nella vescica ombelicale cateterizzabile (Fig. 5).
Letteratura:
- Abrams P, et al: La standardizzazione della terminologia nella funzione del tratto urinario inferiore: rapporto del sottocomitato di standardizzazione della International Continence Society. Urologia 2003; 61: 37-49.
- Lucas MG, et al: Linee guida EAU sul trattamento chirurgico dell’incontinenza urinaria. Eur Urol 2012; 62: 1118-1129.
- Ulmsten U, et al: Sling-plastica intravaginale (IVS): una procedura chirurgica ambulatoriale per il trattamento dell’incontinenza urinaria femminile. Sand J Urol Nephrol 1995; 29: 75-82.
- Bauer RM, et al: Gestione contemporanea dell’incontinenza post-prostatectomia. Eur Urol 2011; 59: 985-996.
- Herschorn S, et al: Trattamento chirurgico dell’incontinenza da sforzo negli uomini. Neurourol Urodyn 2010; 29: 179-190.
- Hubner WA, et al: Sling maschile bulbouretrale regolabile: esperienza dopo 101 casi di incontinenza urinaria da stress maschile da moderata a grave. BJU Int 2011; 107: 777-782.
- John H: Sospensione composita bulbouretrale: una nuova tecnica chirurgica per l’incontinenza post-prostatectomia. J Urol 2004; 171: 1866-1870.
- John H, et al: Esito a medio termine dopo la sospensione composita bulbouretrale per l’incontinenza post-prostatectomia. Urologia 2008; 71: 1191-1195.
- Horstmann M, et al.: Risultati urodinamici pre- e post-operatori in pazienti dopo una sospensione composita bulbouretrale con regolazione intraoperatoria della tensione della sling controllata urodinamicamente per l’incontinenza post-prostatectomia. Urologia 2012; 79: 702-707.
- Horstmann M, et al: Confronto tra la cine-risonanza pelvica funzionale stardizzata prima e dopo l’intervento nei pazienti con una sospensione composita bulbouretrale a causa dell’incontinenza post-prostatectomia. Int Urol Nephrol 2013; 45: 967-973.
- Chung E, et al: 25 anni di esperienza nell’esito dello sfintere urinario artificiale nel trattamento dell’incontinenza urinaria femminile. BJU Int 2010; 106: 1664-1667.
- Chapple C, et al: OnabotulinumtoxinA 100 U migliora significativamente tutti i sintomi della vescica iperattiva idopatica e la qualità della vita nei pazienti con vescica iperattiva e incontinenza urinaria: uno studio randomizzato, in doppio cieco, controllato con placebo. Euro Urol 2013; 64: 249-256.
- Nitti VW, et al: OnabotulinumtoxinA per il trattamento di pazienti con vescica iperattiva e incontinenza urinaria: risultati dello studio di fase 3, randomizzato, controllato con placebo. J Urol 2013; 189: 2186-2193.
- De Ridder D, et al: Fistola. In: Abrams P, Cardozo L, Khoury S, Wein A (eds.): Incontinenza 2013(5a ed.). Parigi: Associazione Europea di Urologia e Consultazione Internazionale sulle malattie urologiche 2012; 1527-1579. www.icud.info/incontinence.
- Kurz M, et al: Riparazione laparoscopica robot-assistita di fistole vescico-vaginali alte con intarsio di lembo peritoneale. Eur Urol 2012; 61: 229-230.
PRATICA GP 2016; 11(12): 22-28











