Il diabete è associato a un aumento della morbilità e della mortalità cardiovascolare. La riduzione del colesterolo LDL stratificata in base al rischio è una componente importante della terapia del diabete e può migliorare la prognosi clinica. Per raggiungere i valori target definiti dall’ESC, si è dimostrata efficace una terapia a tappe. Le statine continuano a svolgere un ruolo importante nella gestione dei lipidi. Oltre all’ezetimibe, oggi sono disponibili anche gli inibitori di PCSK9 e l’acido bempedoico.
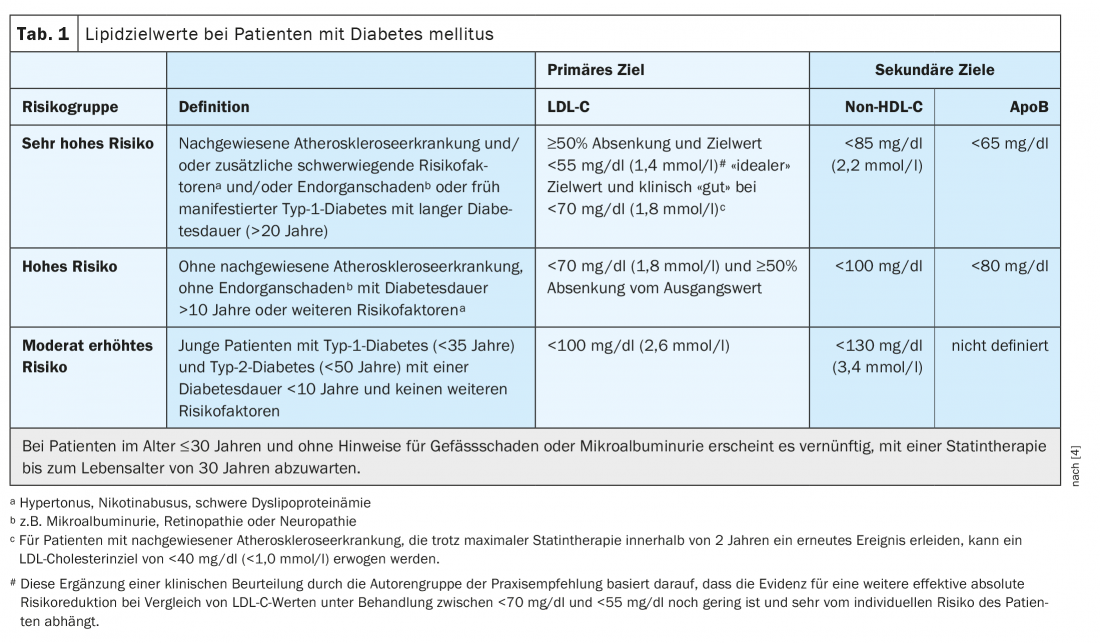
I pazienti con diabete mellito spesso presentano un aumento del rischio cardiovascolare. La riduzione dei lipidi adattata al rischio e basata sull’ESC-SCORE* (“stima sistematica del rischio coronarico”) è una contromisura importante [1,2]. Per i pazienti a rischio cardiovascolare molto elevato, l’obiettivo è un colesterolo LDL (LDL-C) <55 mg/dl o <1,4 mmol/l e una riduzione ≥50 per cento, spiega il Prof. Dr. med. Dirk Müller-Wieland, Ospedale Universitario RWTH Aachen (D) (Tab. 1) [3,4]. L’obiettivo primario è quello di ridurre il colesterolo LDL, ma anche i livelli di colesterolo non-HDL (colesterolo totale meno colesterolo HDL) sono importanti, come sottolinea il relatore, ex presidente della Società tedesca di diabetologia. La differenza tra il colesterolo non-HDL e il colesterolo LDL non deve superare i 30 mg/dl (Tab. 1) [3,4]. Dal punto di vista fisiopatologico, l’attività del recettore LDL nel fegato è un fattore centrale e la chiave per la riduzione terapeutica delle lipoproteine aterogene e del rischio cardiovascolare [5]. Le caratteristiche della dislipidemia diabetica altamente aterogena sono l’ipertrigliceridemia, l’aumento delle particelle residue, le LDL poco dense e il basso colesterolo HDL. La carenza di insulina o l’insulino-resistenza portano a un’inibizione della lipolisi e quindi a un aumento degli acidi grassi liberi, che entrano nel fegato in modo dipendente dalla concentrazione e vengono incorporati nelle lipoproteine ricche di trigliceridi (VLDL) sotto insulina [5]. “Più si attiva intensamente il recettore LDL – e naturalmente un indicatore è la riduzione del colesterolo LDL – più si riduce anche il contenuto di colesterolo aterogeno in queste lipoproteine ricche di trigliceridi”, ha spiegato il Prof. Müller-Wieland. Questo è associato a un rischio cardiovascolare significativamente inferiore, come dimostrato da diversi studi, aggiunge il relatore. Questo viene preso in considerazione di conseguenza nelle raccomandazioni pratiche del DDG per la terapia lipidica nel diabete mellito, nonché nelle linee guida di altre società professionali internazionali [3 .4].
* L’ESC-SCORE è disponibile come strumento online e come tabella a punti e fornisce il rischio assoluto a 10 anni in percentuale di un evento aterosclerotico fatale (compresa la morte cardiaca improvvisa). [1,2]
Le statine sono ancora un’opzione di “prima linea
“La base della terapia lipidica è e rimane la terapia con statine”, afferma Julia Brandts, MD, University Hospital RWTH Aachen [6]. Esistono dati solidi che dimostrano che le statine determinano una riduzione significativa del rischio nella profilassi secondaria e nella profilassi primaria in un confronto con placebo. Per ogni riduzione di 1 mmol/l del colesterolo LDL, si può ottenere una riduzione del rischio cardiovascolare relativo di circa il 20%, ha detto il relatore. Questo vale indipendentemente dal rischio iniziale del paziente e dalla preparazione utilizzata per ottenere la riduzione del colesterolo. Per i pazienti con diabete mellito che presentano un rischio cardiovascolare elevato o molto elevato, si desidera una riduzione dell’LDL-C di almeno il 50 per cento, motivo per cui si utilizzano in particolare l’atorvastatina (40 mg) o la rosuvastatina (20 mg) per il trattamento con statine.
Ezetimibe, acido bempedoico e PCSK9-i per l’escalation della terapia
Se la terapia con statine da sola non è sufficiente a raggiungere i valori target individuali, l’aggiunta di ezetimibe è la fase successiva di escalation, spiega il dottor Brandts [6]. L’ezetimibe riduce l’assorbimento del colesterolo dall’intestino tenue legandosi specificamente alla NPC1L1 (Niemann-Pick C-1 like 1-protein). Lo studio IMPROVE-IT ha dimostrato che l’ezetimibe (10 mg/d) come aggiunta alla simvastatina (40 mg/d) ha ridotto il tasso di eventi cardiovascolari in misura maggiore rispetto alla monoterapia con statine nei pazienti randomizzati a questo trattamento combinato entro 10 giorni dall’insorgenza di una sindrome coronarica acuta, senza aumentare il tasso di eventi avversi [7,8]. Un’altra opzione terapeutica per la riduzione dei lipidi è l’acido bempedoico, che inibisce la biosintesi del colesterolo in modo simile alle statine, ma agisce solo nel fegato, motivo per cui le miopatie sono più rare [4]. La diminuzione della biosintesi del colesterolo determina una riduzione del colesterolo nelle cellule epatiche, che nel meccanismo di feedback porta all’espressione di un maggior numero di recettori LDL per rimuovere il colesterolo LDL dalla circolazione. Nello studio internazionale multicentrico CLEAR Outcomes, attualmente in corso, gli endpoint cardiovascolari vengono seguiti in pazienti ad alto rischio per un periodo di 5 anni [13]. Si può essere curiosi dei risultati.
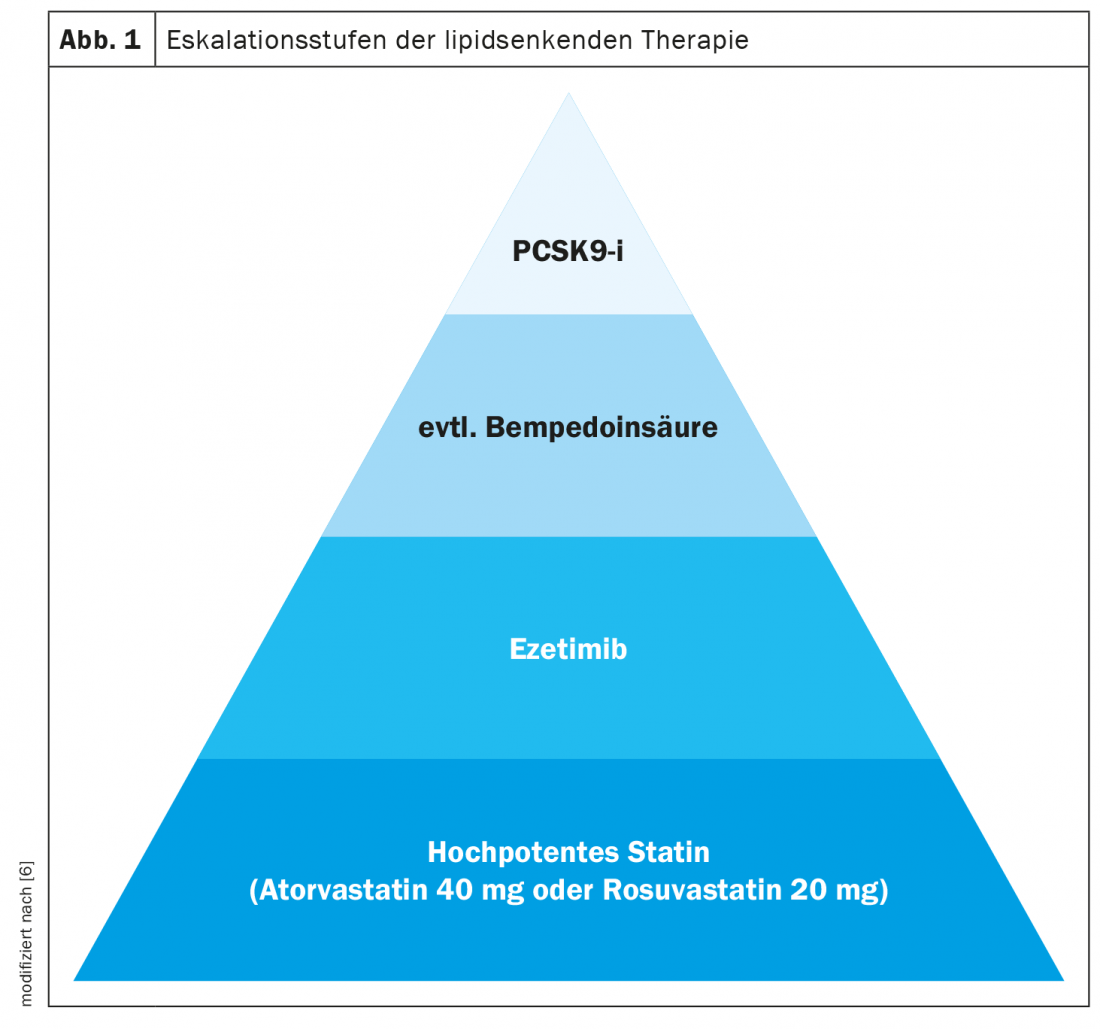
Nei pazienti ad alto rischio che non raggiungono i valori target nonostante l’aggiunta di ezetimibe e/o acido bempedoico, un inibitore di PCSK9, ad esempio alirocumab, evolocumab o il siRNA terapeutico Inclisiran, può essere utilizzato come ulteriore fase di escalation. Alirocumab ed Evolocumab sono anticorpi monoclonali che vengono iniettati per via sottocutanea e si legano selettivamente alla serina proteasi PCSK9 (proprotein convertase subtilisin-kexin type 9). Inclisiran – un “piccolo acido ribonucleico interferente” (siRNA) – blocca la nuova sintesi di PCSK9, una serina proteasi che si lega ai recettori LDL-C sulla superficie delle cellule epatiche e ne promuove la degradazione nei lisosomi degli epatociti. Il blocco della nuova sintesi di PCSK9 o della sua funzione aumenta il numero di recettori LDL sulla superficie degli epatociti. Di conseguenza, legano più LDL-C circolanti nelle cellule epatiche e il livello di LDL-C nel sangue diminuisce [9].
Evolocumab ha mostrato una riduzione del rischio relativo del 20% in 36 mesi nello studio FOURIER. Nello studio ODYSSEE-Outome, il trattamento con alirocumab ha comportato una riduzione del rischio del 15% rispetto al placebo, spiega il dottor Brandts [6,10,11]. Inclisiran ha ridotto significativamente i livelli di colesterolo LDL nei pazienti con ipercolesterolemia familiare o malattia cardiovascolare aterosclerotica nel programma di studio randomizzato ORION [12].
Prospettive: promettenti ulteriori opzioni terapeutiche
“Nell’ulteriore sviluppo clinico degli inibitori della PCSK9, ci sono ancora gli oligonucleotidi antisenso, i cosiddetti ‘ASOS'”, afferma il Dr. Brandts [6]. Si tratta di molecole a singolo filamento che si legano e frammentano l’mRNA grazie alla loro struttura complementare. Di particolare interesse per gli oligonucleotidi antisenso è che con l’applicazione sottocutanea una volta al mese, si può ottenere una riduzione di oltre il 60% dell’LDL-C nell’arco di 80 giorni, ha detto il relatore [6]. Inoltre, è stata testata per la prima volta una forma di somministrazione orale di un inibitore di PCSK9. Se somministrato quotidianamente, si è ottenuta una riduzione del 50% dell’LDL-C a partire dal 7° giorno. Le piccole molecole, le adnectine, sono ancora in fase di sviluppo clinico, riferisce il Dr. Brandts. Questi legano anche la PCSK9 extracellulare circolante e quindi agiscono in modo simile agli anticorpi monoclonali. “Anche in questo caso, ci sono studi iniziali di fase II che dimostrano che una riduzione massima con una dose applicata di quattro settimane di 300 mg ha raggiunto una riduzione del 76% del colesterolo LDL”, ha detto [6].
Congresso: Diabetologia senza frontiere
Letteratura:
- EAPC: HeartScore, www.heartscore.org, (ultimo accesso 05.05.2022)
- ESC: SCORE: European High Risk Chart, www.escardio.org/static_file/Escardio/Subspecialty/EACPR/Documents (ultimo accesso 05.05.2022)
- “Dislipidemie nelle persone con diabete”, Prof. Dr. med. Müller-Wieland, Diabetologia grenzenlos, 4.2.-5.2.2022.
- Parhofer KG, et al.: Terapia lipidica nei pazienti con diabete mellito. www.deutsche-diabetes-gesellschaft.de (ultimo accesso 05.05.2022).
- Müller-Wieland et al.: Principi fisiopatologici della dislipoproteinemia. Dtsch Med Wochenschrift 2021; 146: e103-e112. DOI 10.1055/a-1516-2441
- “La terapia graduale dell’ipercolesterolemia – Nuovi sviluppi terapeutici”, Julia Brandts, MD, Diabetologia grenzenlos, 4.2.-5.2.2022.
- Giugliano RP, et al. (IMPROVE-IT): Circulation 2018 (10); 137(15): 1571-1582.
- DGK: Riduzione intensiva dei lipidi con statina più ezetimibe: chi ne beneficia di più, 29.07.2019, www.kardiologie.org, (ultimo accesso 05.05.2022)
- Lyko C, et al: Inibitori della PCSK9. Swiss Medical Forum 2017; 17 (45): 979-986.
- Sabatine MS, et al. (FOURIER): Evolocumab e risultati clinici nei pazienti con malattie cardiovascolari. N Engl J Med 2017; 376(18): 1713-1722.
- Schwartz GG, et al. (ODYSSEY): Alirocumab e gli esiti cardiovascolari dopo la sindrome coronarica acuta. NEJM 2018; 379(22): 2097-2107.
- Ray KK, et al: Due studi di fase 3 su Inclisiran nei pazienti con colesterolo LDL elevato. N Engl J Med 2020; 382(16): 1507-1519.
- Ray KK, et al; Studio CLEAR Harmony. Sicurezza ed efficacia dell’acido bempedoico per ridurre il colesterolo LDL. N Engl J Med 2019; 380(11): 1022-1032.
PRATICA GP 2022; 17(5): 38-39
CARDIOVASC 2022; 21(2): 24-25