Vengono trattati aspetti del tratto gastrointestinale inferiore, della parietologia e della gestione perioperatoria. Il carcinoma del colon e del retto sono tra le patologie tumorali più comuni in tutto il mondo; in Svizzera, il carcinoma del colon-retto è il terzo tumore più comune negli uomini e il secondo più comune nelle donne. La chirurgia mininvasiva si è ormai affermata sia per il cancro del colon che per quello del retto.
Questo articolo è la continuazione dell’aggiornamento sulla chirurgia viscerale – Parte 1, pubblicato in GASTROENTEROLOGIE PRAXIS 2/2023 e incentrato sul tratto gastrointestinale superiore. A La seconda parte tratta gli aspetti del tratto gastrointestinale inferiore, la parietologia e la gestione perioperatoria. Per la metodologia, faccia riferimento alle spiegazioni nella Parte 1. Per quanto riguarda le domande ECM e l’acquisizione di punti ECM, le due parti sono indipendenti l’una dall’altra.
Carcinoma colorettale
Il carcinoma del colon e del retto sono tra le patologie tumorali più comuni a livello mondiale; in Svizzera, il carcinoma del colon-retto è il terzo tumore più comune negli uomini e il secondo nelle donne [1]. La chirurgia mininvasiva si è ormai affermata sia per il cancro del colon che per quello del retto. Dopo aver dimostrato che nei pazienti ad alto rischio con carcinoma rettale localmente avanzato, la radio-chemioterapia neoadiuvante totale prima della resezione oncologica comporta una libertà dalla recidiva a tre anni significativamente migliore [2], i dati a lungo termine della stessa coorte sono piuttosto preoccupanti: dopo la resezione R0 o R1, le recidive locali si sono verificate significativamente più frequentemente nel gruppo di intervento nel decorso a lungo termine (10,2% vs. 6,1%; p=0,027). I fattori di rischio per la recidiva locale nell’analisi multivariata erano il trattamento di studio, i margini di resezione circonferenziali positivi, le metastasi locali del tumore e lo stato dei linfonodi [3]. Le possibili spiegazioni sono le differenze nella tecnica radioterapica, ma anche gli aspetti chirurgici (qualità dell’escissione mesorettale).
L’insufficienza anastomotica è ancora una complicanza temuta nel carcinoma rettale, ma anche nel carcinoma del colon. L’influenza di questo aspetto sugli endpoint specifici del tumore è stata studiata in un’analisi post-hoc dei gruppi di pazienti COLOR e COLOR II. Nel carcinoma del colon, l’insufficienza anastomotica non ha un’influenza rilevante sul tasso di recidiva locale, sulla sopravvivenza globale e sulla sopravvivenza libera da malattia. I pazienti con cancro rettale hanno mostrato un aumento del tasso di recidiva locale (HR 2,96; 95% CI 1,38-6,34) e una peggiore sopravvivenza libera da malattia (HR 1,67; 95% CI 1,16-2,41) dopo il verificarsi di un’insufficienza anastomotica, senza una riduzione significativa della sopravvivenza globale. Gli autori concludono che i pazienti con insufficienza anastomotica dopo la resezione rettale dovrebbero essere seguiti più da vicino [4]. Questi risultati dovrebbero influenzare la procedura tecnico-chirurgica, in modo che la prevenzione delle insufficienze anastomotiche abbia la massima priorità.
Diverticolite
Uno studio pubblicato di recente ha analizzato il rischio di recidiva della diverticolite (sigmoidea) dopo la resezione sigmoidea. In 364 pazienti esaminati, il rischio di recidiva è risultato pari al 7% dopo un periodo di follow-up di poco meno di cinque anni. I fattori di rischio per la recidiva erano la giovane età del paziente e diverse ricadute prima del primo intervento [5]. Altri studi mostrano un quadro misto: 1,1% dopo cinque anni e 2,1% dopo dieci e 15 anni [6] o 8,6% dopo tre anni [7].
Il trattamento antibiotico o la sua “omissione” nella diverticolite sigmoidea non complicata rimane controverso: La più recente revisione Cochrane sull’argomento mostra che l’effetto della terapia antibiotica per quanto riguarda le complicanze, gli interventi di emergenza, le recidive e le complicanze a lungo termine è “incerto”, con una qualità “bassa” delle prove disponibili [8].
Appendicite acuta
L’appendicite acuta è una delle condizioni chirurgiche generali più comuni. Il trattamento antibiotico dell’appendicite non complicata è un argomento molto discusso da anni e viene ulteriormente differenziato da nuovi studi. A prima vista, due recenti meta-analisi, ciascuna con oltre 3000 pazienti inclusi, hanno mostrato risultati contraddittori: Nel primo studio, la terapia non chirurgica è risultata equivalente alla terapia chirurgica in termini di successo del trattamento a 30 giorni (RR 0,85; 95% CI 0,66-1,11), anche se gli autori hanno poi descritto che nella coorte antibiotica, una media del 18% dei pazienti doveva comunque sottoporsi ad appendicectomia entro il primo anno [9]. Nella seconda meta-analisi, l’appendicectomia è risultata chiaramente superiore alla terapia antibiotica (RR 0,75; 95% CI 0,63-0,90), dove è stato selezionato il follow-up più lungo disponibile di un anno [10]. La terapia antibiotica può essere una valida alternativa all’appendicectomia per l’appendicite non complicata, ma vanno menzionati vari svantaggi della terapia antibiotica: un ricovero più lungo, una riammissione fino a 6 volte più frequente entro il primo anno e – almeno nel secondo studio – un tasso di successo molto significativamente inferiore dopo un anno, pari al 63,0% rispetto al 91,7% per l’appendicectomia. [10]. I dati a lungo termine dei primi studi randomizzati sul trattamento non chirurgico dell’appendicite per un periodo fino a 20 anni hanno anche mostrato che quasi un terzo dei pazienti si sottoponeva ancora all’appendicectomia a lungo termine e che molti più pazienti del gruppo non chirurgico dovevano essere visitati da un medico di emergenza nel corso della malattia a causa di disturbi non specifici. [11]. L’appendicectomia rimane il gold standard, anche nel trattamento dell’appendicite non complicata.
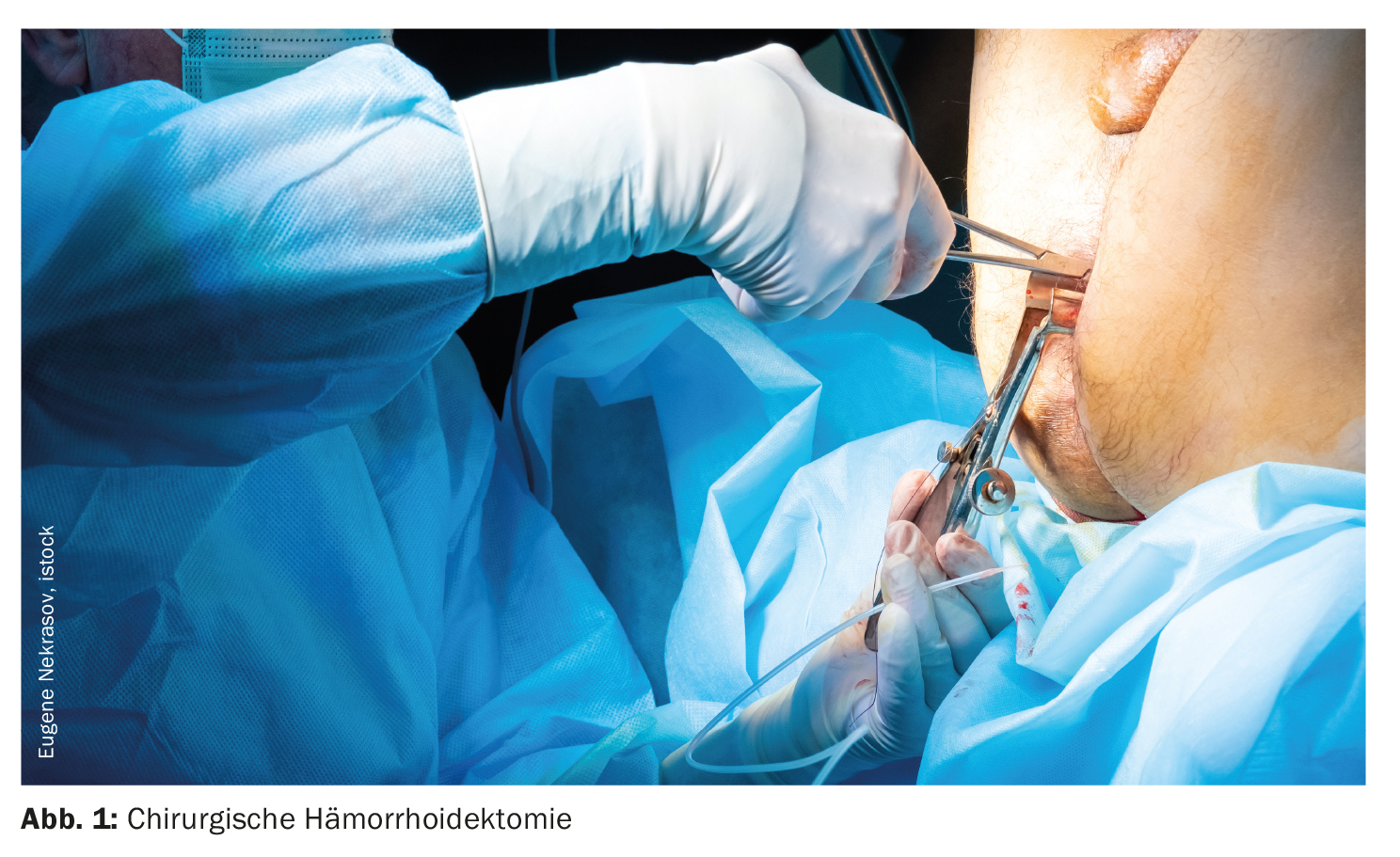
Emorroidi
Il sanguinamento anale è il sintomo principale delle emorroidi e deve essere chiarito ulteriormente per escludere il carcinoma. Se le emorroidi sono confermate, vengono classificate in 4 gradi e trattate in modo diverso. La classificazione più comune secondo Goligher ha mostrato chiari punti deboli nella differenziazione tra grado II e III, che sono rilevanti per l’indicazione dell’emorroidectomia chirurgica [12]. In un’analisi retrospettiva monocentrica, l’emorroidectomia chirurgica è stata chiaramente superiore alla legatura con l’elastico per le emorroidi di terzo grado [13]. Si consiglia cautela nei pazienti con malattia infiammatoria cronica intestinale ed emorroidi: I tassi di complicanze dopo l’emorroidectomia sono significativamente aumentati, soprattutto nei pazienti con morbo di Crohn [14].
Fistola anale e ragade anale
Nel trattamento della ragade anale acuta, la sfinterotomia laterale è ancora citata come il gold standard, anche se comporta tassi significativi di incontinenza a lungo termine [15]. Uno studio randomizzato e controllato condotto nei Paesi Bassi ha potuto dimostrare che la fisioterapia del pavimento pelvico è associata a una riduzione significativa del tono del pavimento pelvico e a migliori tassi di guarigione delle ragadi anali [16], e che il tono sfinterico è ancora significativamente più basso un anno dopo rispetto al valore iniziale [17].
Incontinenza fecale
Le donne hanno un rischio significativamente più elevato di incontinenza fecale e la prevalenza di ipocontrattilità e ipotonia anale è quasi doppia rispetto agli uomini [18]. Come opzione di trattamento, l’impianto di neuromodulatore sacrale (SNM) offre buoni risultati a lungo termine, anche se i problemi in termini di perdita soggettiva dell’effetto o di dolore si verificano spesso entro il primo anno dall’impianto. La riprogrammazione può ottenere un miglioramento in poco più della metà dei casi di perdita di efficacia e in tre quarti dei casi di dolore [19].
Ernia inguinale
Le procedure aperte e minimamente invasive sono ancora disponibili come alternative, anche se nel frattempo vanno menzionate anche le procedure robotiche. Una prima meta-analisi ha mostrato che i pazienti che si sottopongono alla chirurgia robotica sono più spesso leggermente più malati (ASA >2) e più spesso vengono sottoposti a chirurgia bilaterale. I risultati della chirurgia robotica dell’ernia inguinale rispetto alla chirurgia laparoscopica sono inizialmente gli stessi, con un aumento del tempo di intervento e costi di materiale significativamente più elevati [20]. Tuttavia, le analisi comparative pubblicate finora sono difficili da interpretare, e i costi dei materiali per la chirurgia robotica sono già diminuiti in modo significativo negli ultimi anni.
La ritenzione urinaria postoperatoria è una complicanza fastidiosa dopo qualsiasi intervento chirurgico addominale e si verifica nell’1-22% dei casi dopo l’intervento di ernia inguinale. L’effetto dell’inserimento di un catetere perioperatorio profilattico nell’intervento di ernia inguinale laparoscopica è stato analizzato per la prima volta in uno studio randomizzato e controllato. L’inserimento del catetere non ha ridotto il tasso di ritenzione urinaria, anche nell’analisi del sottogruppo di uomini anziani con iperplasia prostatica benigna e farmaci anticolinergici durante l’intervento [21]. L’inserimento di routine del catetere non è quindi raccomandato per l’intervento di ernia inguinale. Oltre alla metodologia, è particolarmente impressionante il fatto che siano stati inclusi pazienti con iperplasia prostatica benigna e dopo un precedente intervento chirurgico inguinale aperto, cioè sono stati raccolti dati reali.
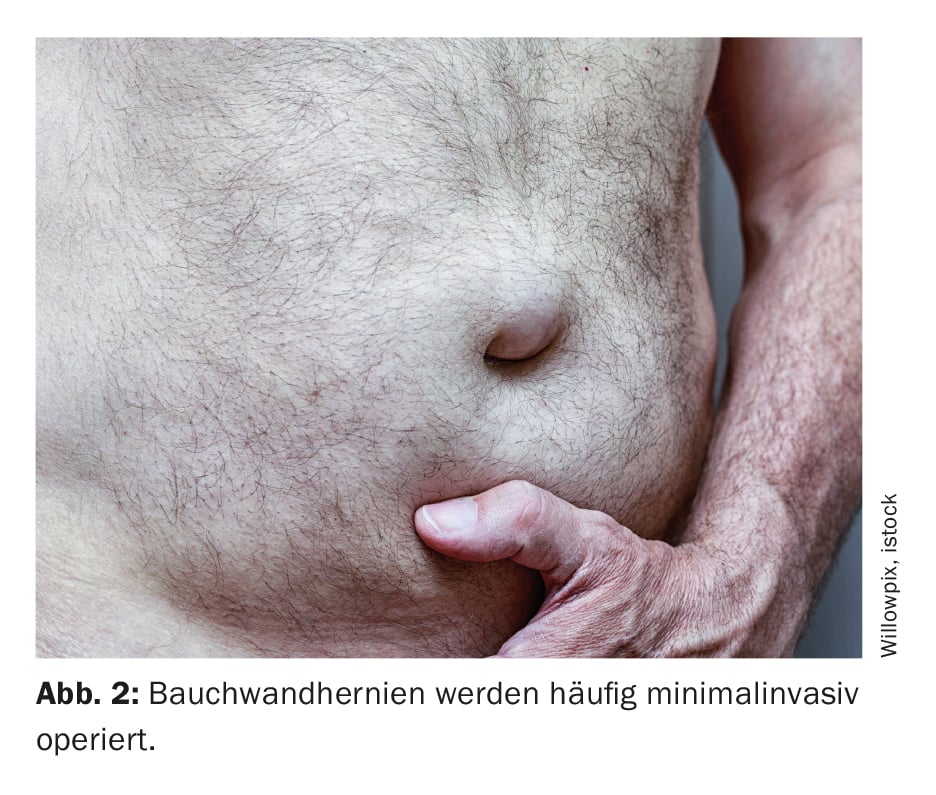
Ernia della parete addominale ventrale
Dopo una laparotomia, può verificarsi un’ernia incisionale fino al 30%. La prevenzione delle ernie incisionali attraverso una tecnica ottimizzata di chiusura della parete addominale è da anni oggetto di ricerca. I risultati dello studio ESTOIH sono stati pubblicati qui nel 2022, dimostrando che la tecnica del punto corto ha comportato una riduzione significativa dell’endpoint combinato (scoppio dell’addome ed ernia incisionale), mentre l’endpoint primario ha mostrato una differenza non significativa. Gli autori ipotizzano che il tasso di ernia insolitamente basso nel gruppo di controllo potrebbe essere responsabile [22].
Un importante studio è stato pubblicato da Rosen et al. che hanno potuto dimostrare che le maglie di plastica convenzionali possono essere impiantate anche nelle ernie contaminate (contaminate e pulite) , in quanto presentano tassi di ernia ricorrente significativamente più bassi con lo stesso profilo di rischio delle maglie suine [23]. In particolare, va ricordato che la rete biologica comporta un rischio quasi dieci volte superiore di ernia incisionale nel periodo di follow-up – relativamente breve – di due anni.
La rete intraperitonealeonlay(IPOM) ha subito una pressione crescente negli ultimi anni, in parte a causa dei tassi di recidiva relativamente elevati nel decorso a lungo termine, ma anche a causa dell’aumento dei tassi di complicanze con la rete (fistole, aderenze). Oltre al classico impianto di rete retromuscolare aperta, l’eTEP (enhanced view Total Extraperitoneal Repair) può essere considerata un’alternativa. Una meta-analisi ha confrontato per la prima volta l’IPOM e l’eTEP. Il dolore postoperatorio e l’ospedalizzazione erano significativamente più bassi con l’eTEP, ma la durata dell’operazione era più lunga [24]. Questi vantaggi potrebbero essere ulteriormente migliorati nel prossimo futuro, utilizzando il robot chirurgico come eTEP robotico.
Antibiotici
La preparazione intestinale preoperatoria è ancora un argomento controverso, anche se l’irrigazione intestinale non ha dimostrato di ridurre il tasso di insufficienza anastomotica e di infezioni della ferita. Ora è stato pubblicato uno studio che ha analizzato l’effetto degli antibiotici orali preoperatori sul tasso di infezione della ferita. È stato dimostrato che una singola dose di ornidazolo il giorno prima di un’asportazione elettiva del colon non solo riduce significativamente il tasso di infezioni della ferita, ma mostra anche un minor numero di complicanze maggiori nel complesso [25]. Risultati promettenti sono stati raggiunti già nel 2020 con un farmaco più comune (ciprofloxacina e metronidazolo), che sono stati pubblicati ad alto livello [26].
Medicina perioperatoria
Il recupero rapido dopo l’intervento chirurgico è un aspetto importante della chirurgia. La reazione allo stress con il rilascio di mediatori neuroendocrini provoca uno squilibrio nell’omeostasi con potenziali complicazioni a livello degli organi. Il concetto di corsia preferenziale è stato sviluppato molti anni fa per ridurre o evitare questo problema. Particolare attenzione viene prestata alla gestione ottimale del dolore, alla prevenzione della nausea postoperatoria, alla gestione equilibrata dei volumi, alla minimizzazione del trauma da accesso e alla rapida alimentazione e mobilizzazione [27].
Nella chirurgia pancreatica, una meta-analisi del 2022 ha dimostrato che l’implementazione di un concetto ERAS era vantaggiosa in tutti gli endpoint analizzati [28]. Risultati simili, con un database più povero, erano stati mostrati in precedenza per la chirurgia colorettale [29].
I pazienti malnutriti rappresentano una sfida importante a livello perioperatorio. Prima dell’intervento, lo stato nutrizionale dei pazienti a rischio deve essere valutato sistematicamente e ottimizzato con integratori nutrizionali [30].
Un tema caldo è la riabilitazione preventiva, in cui lo stato generale dei pazienti viene sistematicamente registrato e i pazienti vengono poi addestrati e supportati in modo strutturato, al fine di soddisfare al meglio i requisiti della chirurgia addominale maggiore. Una revisione Umbrella pubblicata di recente riassume le revisioni esistenti, così come una revisione Cochrane che esamina gli studi sulla riabilitazione prima dell’intervento chirurgico al colon-retto [31,32]: la riabilitazione migliora il recupero funzionale e probabilmente riduce i tassi di complicanze post-operatorie, anche se l’evidenza complessiva riassunta è scarsa.
Messaggi da portare a casa
- La terapia neoadiuvante totale è un approccio promettente per il tumore del retto con rischio aumentato, soprattutto nel decorso a lungo termine.
- Il trattamento antibiotico dell’appendicite acuta non complicata può essere considerato un’opzione terapeutica in casi eccezionali. Il problema è la diagnosi affidabile dell’appendicite acuta non complicata. A causa dell’alto tasso di recidiva, l’appendicectomia rimane il gold standard per l’appendicite acuta.
- Nel caso di ragadi anali croniche, la fisioterapia del pavimento pelvico può portare a un miglioramento significativo del tono muscolare e, a breve termine, a un alto tasso di guarigione.
- Nelle ernie incisionali ventrali, ci sono prove crescenti contro l’uso di reti biologiche (ad esempio, collagene acellulare di suino) e a favore della sicurezza delle reti in polipropilene, anche nella situazione di pulizia-contaminazione e contaminazione.
Letteratura:
- Statistiche B per il Rapporto sul cancro in Svizzera 2021 – Stato e sviluppi. Ufficio federale di statistica 2021; www.bfs.admin.ch/asset/de/19305696 (ultimo accesso: 31.10.2023).
- Bahadoer RR, Dijkstra EA, van Etten B, et al: Radioterapia di breve durata seguita da chemioterapia prima dell’escissione mesorettale totale (TME) rispetto a chemioradioterapia preoperatoria, TME e chemioterapia adiuvante opzionale nel carcinoma rettale localmente avanzato (RAPIDO): uno studio randomizzato, in aperto, di fase 3. Lancet Oncol 2021; 22: 29-42.
- Dijkstra EA, Nilsson PJ, Hospers GAP, et al: Fallimento locoregionale durante e dopo la radioterapia di breve durata seguita da chemioterapia e chirurgia rispetto alla chemioterapia di lunga durata e alla chirurgia: un follow-up di 5 anni dello studio RAPIDO. Ann Surg 2023; 278: e766-e772.
- Koedam TWA, Bootsma BT, Deijen CL, et al: Esiti oncologici in seguito a perdite anastomotiche dopo un intervento chirurgico per cancro al colon o al retto: aumento del rischio di recidiva locale. Ann Surg 2022; 275: e420-e427.
- Mathilde A, Mege D, Monsinjon M, et al: Recidiva di diverticolite dopo sigmoidectomia profilattica: un problema sottovalutato? Colorectal Dis 2023; 25: 757-763.
- Waser A, Balaphas A, Uhe I, et al: Incidenza della recidiva di diverticolite dopo la colectomia sigmoidea: studio retrospettivo di coorte di un centro terziario e revisione sistematica. Int J Colorectal Dis 2023; 38: 157.
- Giulio M, Gaia S, Andrea C, et al: Diverticolite ricorrente dopo chirurgia elettiva. Int J Colorectal Dis 2022; 37: 2149-2155.
- Dichman ML, Rosenstock SJ, Shabanzadeh DM: Antibiotici per la diverticolite non complicata. Cochrane Database Syst Rev 2022; 6: CD009092.
- de Almeida Leite RM, Seo DJ, Gomez-Eslava B, et al: Gestione non operativa vs operativa dell’appendicite acuta non complicata: una revisione sistematica e una meta-analisi. JAMA Surg 2022; 157: 828-834.
- Herrod PJJ, Kwok AT, Lobo DN: Studi clinici randomizzati che confrontano la terapia antibiotica con l’appendicectomia per l’appendicite acuta non complicata: meta-analisi. BJS Open 2022; 6: zrac100.
- Pátková B, Svenningsson A, Almström M, et al: Esito a lungo termine del trattamento non chirurgico dell’appendicite. JAMA Surg 2023; 158: 1105-1106.
- Dekker L, Han-Geurts IJM, Grossi U, et al: La classificazione di Goligher è uno strumento valido nella pratica clinica e nella ricerca sulla malattia emorroidaria? Tech Coloproctology 2022; 26: 387-392.
- Dekker L, Bak MTJ, Bemelman WA, et al: Emorroidectomia rispetto alla legatura con elastico nella malattia emorroidaria di grado III: un ampio studio di coorte retrospettivo con follow-up a lungo termine. Ann Coloproctology 2022; 38: 146-152.
- Grossi U, Gallo G, Di Tanna GL, et al: Gestione chirurgica della malattia emorroidaria nella malattia infiammatoria intestinale: una revisione sistematica con meta-analisi proporzionale. J Clin Med 2022; 11: 709.
- Marti L, Post S, Herold A, et al: Linea guida S3: Fessura anale: numero di registrazione AWMF: 081-010. coloproctologia 2020; 42: 90-196.
- Van Reijn-Baggen DA, Elzevier HW, Putter H, et al: Terapia fisica del pavimento pelvico in pazienti con ragadi anali croniche: uno studio randomizzato controllato. Tech Coloproctology 2022; 26: 571-582.
- Van Reijn-Baggen DA, Elzevier HW, Putter H, et al: Terapia fisica del pavimento pelvico in pazienti con ragadi anali croniche: follow-up a lungo termine di uno studio randomizzato controllato. Int J Colorectal Dis 2023; 38: 3.
- Rasijeff AMP, García-Zermeño K, Di Tanna GL, et al: Revisione sistematica e meta-analisi della disfunzione motoria anale e sensoriale rettale nei pazienti di sesso maschile e femminile sottoposti a manometria ano-rettale per sintomi di incontinenza fecale. Colorectal Dis Off J Assoc Coloproctology G B Irel 2022; 24: 562-576.
- Desprez C, Grange A, Gourcerol G, et al: La riprogrammazione della modulazione del nervo sacrale è efficace dopo l’impianto permanente per l’incontinenza fecale? Colorectal Dis Off J Assoc Coloproctology G B Irel 2022; 24: 754-763.
- Solaini L, Cavaliere D, Avanzolini A, et al: Riparazione dell’ernia inguinale robotica rispetto a quella laparoscopica: una revisione sistematica e una meta-analisi aggiornate. J Robot Surg 2022; 16: 775-781.
- Fafaj A, Lo Menzo E, Alaedeen D, et al: Effetto dell’uso del catetere urinario intraoperatorio sulla ritenzione urinaria postoperatoria dopo la riparazione dell’ernia inguinale per via laparoscopica: uno studio clinico randomizzato. JAMA Surg 2022; 157: 667-674.
- Fortelny RH, Andrade D, Schirren M, et al: Effetti della tecnica di cucitura corta per la chiusura addominale della linea mediana sull’ernia incisionale (ESTOIH): studio clinico randomizzato. Br J Surg 2022; 109: 839-845.
- Rosen MJ, Krpata DM, Petro CC, et al: Rete biologica contro rete sintetica per la riparazione in un unico stadio di ernie ventrali contaminate: uno studio clinico randomizzato. JAMA Surg 2022; 157: 293.
- Li J, Wang Y, Wu L: Il confronto tra eTEP e IPOM nella riparazione dell’ernia ventrale e incisionale: una revisione sistematica e una meta-analisi. Surg Laparosc Endosc Percutan Tech 2022; 32: 252-258.
- Futier E, Jaber S, Garot M, et al: Effetto della profilassi antimicrobica orale sull’infezione del sito chirurgico dopo la chirurgia colorettale elettiva: studio multicentrico, randomizzato, in doppio cieco, controllato con placebo. BMJ 2022; 379: e071476.
- Espin Basany E, Solís-Peña A, Pellino G, et al: Antibiotici orali preoperatori e infezioni del sito chirurgico nella chirurgia del colon (ORALEV): uno studio multicentrico, in singolo cieco, pragmatico, randomizzato e controllato. Lancet Gastroenterol Hepatol 2020; 5: 729-738.
- Bardram L, Funch-Jensen P, Jensen P, et al: Recupero dopo chirurgia laparoscopica del colon con analgesia epidurale, nutrizione orale precoce e mobilizzazione. The Lancet 1995; 345: 763-764.
- Kuemmerli C, Tschuor C, Kasai M, et al: Impatto dei protocolli di recupero migliorati dopo la pancreatoduodenectomia: meta-analisi. Br J Surg 2022; 109: 256-266.
- Lohsiriwat V, Jitmungngan R, Chadbunchachai W, Ungprasert P: Miglioramento del recupero dopo l’intervento chirurgico nella resezione d’emergenza per il cancro colorettale ostruttivo: una revisione sistematica e una meta-analisi. Int J Colorectal Dis 2020; 35: 1453-1461.
- Martínez-Ortega AJ, Piñar-Gutiérrez A, Serrano-Aguayo P, et al: Supporto nutrizionale perioperatorio: una revisione della letteratura attuale. Nutrients 2022; 14: 1601.
- McIsaac DI, Gill M, Boland L, et al: Pre-riabilitazione nei pazienti adulti sottoposti a intervento chirurgico: una revisione generale delle revisioni sistematiche. Br J Anaesth 2022; 128: 244-257.
- Molenaar CJ, van Rooijen SJ, Fokkenrood HJ, et al: Pre-riabilitazione rispetto a nessuna pre-riabilitazione per migliorare la capacità funzionale, ridurre le complicazioni post-operatorie e migliorare la qualità della vita nella chirurgia del cancro colorettale. Cochrane Database Syst Rev 2022; 5: CD013259.
PRATICA DI GASTROENTEROLOGIA 2024; 2(1): 6-9