Non esiste ancora una terapia standard uniformemente definita per il trattamento delle cicatrici; spesso vengono utilizzati vari metodi non invasivi e/o invasivi. La rispettiva efficacia viene valutata in modo diverso a seconda dell’indicazione e dipende da diversi fattori.
Le cicatrici sono caratterizzate da una grande variabilità e il meccanismo patologico non è ancora del tutto compreso [1]. Il ripristino delle condizioni originali della pelle è ancora difficilmente possibile; la riduzione dei sintomi (ad esempio, prurito, dolore, contratture) e il miglioramento degli aspetti estetici sono considerati criteri di successo di un trattamento [1].
Selezione della terapia basata su criteri
Non esiste un trattamento standard, spesso sono indicate terapie combinate [1,13]. Lo spettro terapeutico attualmente disponibile comprende diverse opzioni che variano in termini di invasività e di possibili combinazioni [1]. I criteri per la selezione del metodo di trattamento appropriato sono il tipo di cicatrice, la localizzazione, le dimensioni della cicatrice, la sintomatologia, la clinica, la durata della condizione e l’anamnesi [1].
Oltre alla terapia laser e all’escissione, esistono numerose opzioni di trattamento non invasive, tra cui i prodotti topici esterni con i principi attivi Extractum allii cepae (box), allantoina ed eparina. Non esiste un’unica ricetta per il successo nel trattamento delle cicatrici, ma si consiglia un’adeguata combinazione multimodale di opzioni terapeutiche in base al decorso temporale (fase infiammatoria/proliferativa/ricostruttiva) e alle fasi del processo di guarigione della ferita (fase essudativa/riassorbitiva/riparativa; riepitelizzazione; contrazione della ferita). [1,4]. Determinare il tipo di cicatrice nel modo più accurato possibile come base per la terapia è importante, ma può rivelarsi difficile dal punto di vista clinico [1]. La classificazione dei tipi di cicatrici secondo la linea guida S2k è la seguente [2,3]: cicatrici immature, cicatrici mature, cicatrici ipertrofiche lineari, cicatrici ipertrofiche areali, cheloidi e cicatrici atrofiche. Il prurito e il dolore sono sintomi tipici di molti di questi tipi di cicatrici [3].
Le seguenti opzioni di trattamento sono attualmente disponibili [1,2]:
I glucocorticoidi sono consigliati per la terapia delle cicatrici ipertrofiche e dei cheloidi (possono essere combinati con la crioterapia) e per la terapia post-operatoria dei cheloidi. L’uso può essere considerato per la profilassi postoperatoria nei pazienti ad alto rischio/predisposti. Si tratta di una delle migliori opzioni terapeutiche consolidate; il tasso di successo raggiunge il 50-100%. Oltre agli effetti antinfiammatori, la crescita eccessiva delle cicatrici viene ridotta diminuendo la sintesi di collagene e la sintesi di glucosaminoglicani e la proliferazione dei fibroblasti vengono inibite. Uno svantaggio di questa opzione è che le iniezioni sono dolorose e sono possibili atrofie del sottocute se l’iniezione è troppo profonda, mentre sono possibili teleangectasie e disturbi pigmentari se l’iniezione è troppo superficiale.
La crioterapia è considerata adeguata per il trattamento di cicatrici ipertrofiche e cheloidi e per la terapia post-operatoria in casi individuali. L’uso non è raccomandato per la profilassi postoperatoria nei pazienti ad alto rischio/predisposti. Il freddo è prodotto dal congelamento con azoto liquido, che viene applicato per spruzzatura, per contatto o per via intralesionale. Si tratta inoltre di una procedura consolidata con un’efficacia comprovata e un basso tasso di recidiva. Gli effetti avversi includono depigmentazione, dolore e vesciche con conseguenti problemi di guarigione della ferita o infezioni superficiali.
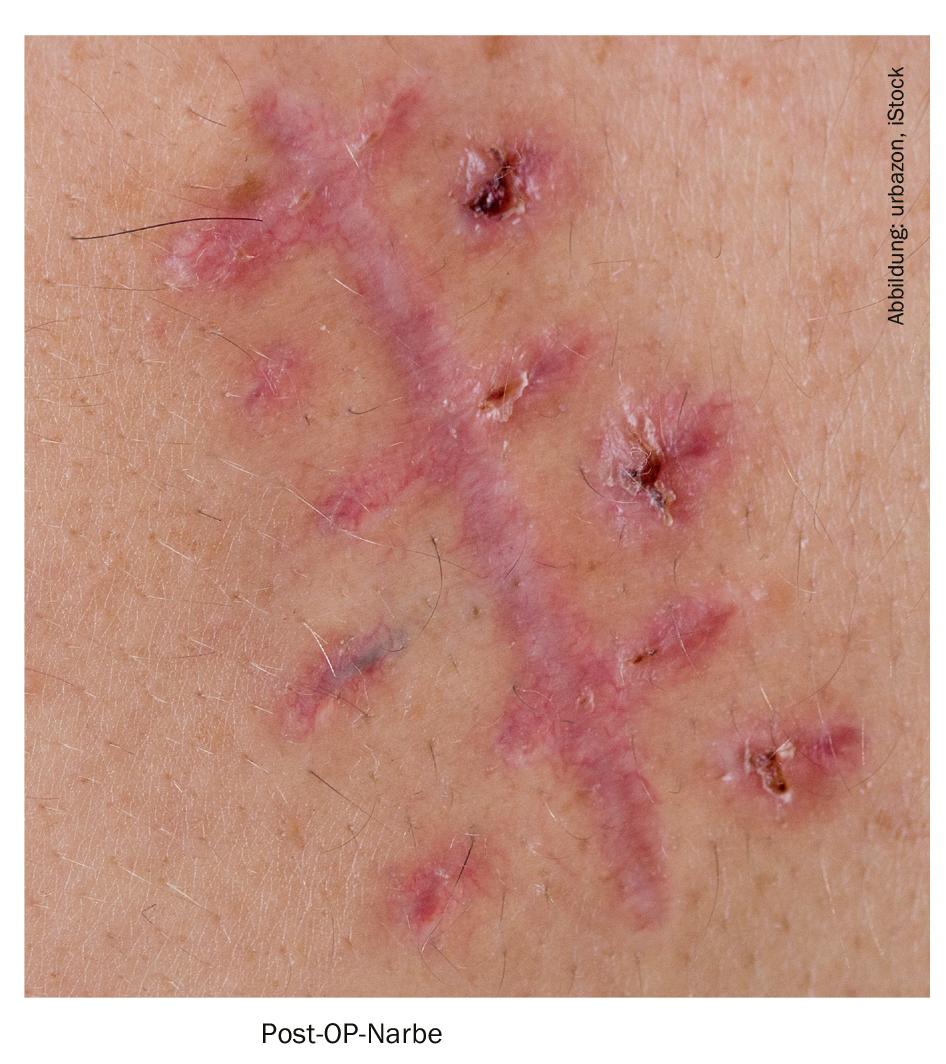
L’intervento chirurgico per trattare le cicatrici ipertrofiche e i cheloidi viene valutato in modo diverso a seconda del tipo, della durata e della deturpazione della cicatrice: Se si tratta di cicatrici ipertrofiche, il trattamento <1 anno non è considerato consigliabile, tranne che con la trazione (ad esempio, da parte di un plastico o per una deturpazione estetica). Se si tratta di cheloidi, la terapia chirurgica primaria è considerata appropriata dopo aver esaurito le terapie conservative, tranne nei casi di cheloidi a base stretta o di cheloidi piccoli e fastidiosi dal punto di vista estetico, dovuti a un’alterata guarigione della ferita. Gli interventi vengono solitamente eseguiti in anestesia locale o in anestesia locale tumescente (TLA). Nel contesto della terapia post-operatoria dei cheloidi, l’uso deve essere solo complementare (complementare al triamcinolone intralesionale, al trattamento a pressione, alla radioterapia, alla crioterapia). L’escissione chirurgica è classificata come l’ultima ratio del trattamento delle cicatrici e non deve essere utilizzata come monoterapia a causa del rischio di recidiva (ad esempio, in combinazione con il triamcinolone).
Il trattamento laser ablativo può essere eseguito con illaser CO2 o con il laser Er:YAG ed è adatto alla terapia delle cicatrici ipertrofiche e dei cheloidi nelle cicatrici non più attive con disturbi del contorno. Un obiettivo è il livellamento del tessuto cicatriziale esofitico. L’ablazione dei cheloidi con CO2 come monoterapia non è raccomandata. Per i cheloidi a base stretta, si raccomanda l’ablazione con CO2 in combinazione con le terapie adiuvanti. I possibili effetti collaterali includono erosione, trasudamento, crosticine, eritema e superinfezione batterica.
Per il trattamento laser non ablativo, si può utilizzare un dispositivo laser FPDL (585 o 595 nm). La fototermolisi induce la distruzione selettiva della microvascolarizzazione nel tessuto cicatriziale, portando alla necrosi coagulativa dei vasi e alla riduzione delle cicatrici patologiche (tramite ipoperfusione e ipossia). Le procedure laser non ablative sono consigliate per la terapia delle cicatrici ipertrofiche e dei cheloidi per la riduzione dell’eritema, ad esempio nelle cicatrici fresche e vascolarizzate. I possibili effetti collaterali includono una porpora che dura circa due settimane, possono comparire vescicole e croste a seconda della densità energetica utilizzata e della pigmentazione della pelle.
L’effetto delle radiazioni ionizzanti (radiatio) sulle cicatrici patologiche è caratterizzato da un lato da un effetto antiproliferativo e dall’altro da un effetto antinfiammatorio. I possibili effetti collaterali temporanei includono arrossamento e desquamazione nel campo di irradiazione, che possono essere trattati localmente con creme idratanti e protezione dalla luce. Gli effetti cronici, come l’iper- e la depigmentazione, la secchezza della pelle e la teleangectasia, dipendono dalla dose totale utilizzata (si raccomanda di non superare una dose totale di 12 Gy). La radiazione è considerata inadeguata per il trattamento delle cicatrici ipertrofiche, ma adeguata per i cheloidi in casi individuali. È consigliato per la terapia post-operatoria in caso di cheloidi, ma non per le cicatrici ipertrofiche. Per la profilassi post-operatoria nei pazienti ad alto rischio/predisposti, questa opzione è considerata sconsigliabile.
Il gel di silicone può essere considerato come terapia aggiuntiva per le cicatrici ipertrofiche e i cheloidi. Per la terapia post-operatoria e la profilassi post-operatoria nei pazienti ad alto rischio/predisposizione, questo metodo è valutato positivamente. Il meccanismo d’azione di questo metodo non è del tutto chiaro, si pensa che l’occlusione porti a un effetto di segnalazione sui fibroblasti attraverso il rilascio di citochine dai cheratinociti. I gel di silicone sono un’opzione di trattamento indolore, ben tollerata e facile da usare.
L’Extractum Allii cepae (scatola) può essere preso in considerazione per il trattamento delle cicatrici ipertrofiche come terapia aggiuntiva; può essere preso in considerazione anche l’uso di preparati contenenti estratto di cipolla ai fini della terapia post-operatoria e come profilassi post-operatoria in pazienti ad alto rischio/predisposti. È un’opzione efficace e ben tollerata.

Il trattamento a pressione determina una riduzione della perfusione capillare, un’accelerazione della maturazione del collagene e quindi un appiattimento della cicatrice. Gli effetti avversi possono includere sensazioni spiacevoli dovute al calore, alla sudorazione e al gonfiore delle estremità, eczema, erosioni da pressione e ulcerazioni. La pressione topica può essere utilizzata per la terapia delle cicatrici ipertrofiche e dei cheloidi in caso di cicatrici e cheloidi di grandi dimensioni o in localizzazioni speciali (ad esempio, l’orecchio); è disponibile una raccomandazione per la terapia post-operatoria in localizzazioni adeguate.
Il 5-fluorouracile è adatto per i cheloidi, soprattutto nei casi resistenti alla terapia. Non ci sono raccomandazioni per l’uso nelle cicatrici ipertrofiche. L’uso non è raccomandato per la profilassi postoperatoria nei pazienti ad alto rischio/predisposti. Il meccanismo d’azione di questo analogo della pirimidina è l’inibizione della proliferazione dei fibroblasti. I possibili effetti collaterali includono dolore da iniezione, iperpigmentazione, irritazione cutanea e ulcerazione. Controindicato in caso di anemia, leucopenia, trombocitopenia, gravidanza, depressione del midollo osseo o infezioni).
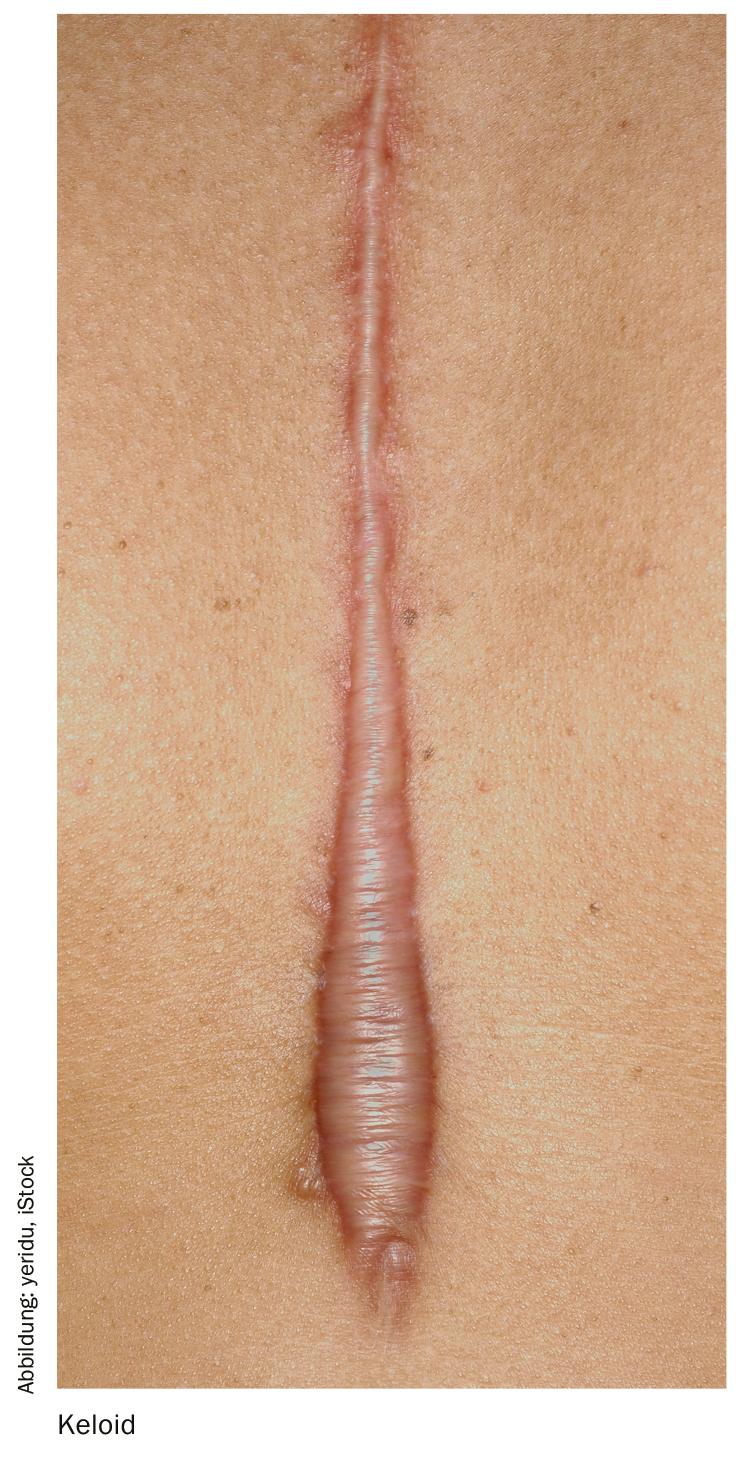
L’interferone come monoterapia non è considerato consigliabile; in combinazione con il trimcinolone, il suo uso può essere considerato in casi individuali. L’interferone-α2b viene iniettato per via intralesionale, di solito in due applicazioni a intervalli di quattro-sette giorni. Possono verificarsi lievi sintomi simil-influenzali, dolore lieve e reazioni infiammatorie nel sito di iniezione. Il principale meccanismo d’azione dell’interferone α e dell’interferone γ è la riduzione della sintesi di collagene I/III e della produzione di glicosaminoglicani nei fibroblasti che formano la cicatrice.
Fonte: Congresso tedesco delle ferite, Brema (D)
Letteratura:
- Wagner JA: Terapia delle cicatrici patologiche. JDDG 2013; 1610-0379/2013/1112. DOI: 10.1111/ddg.12209
- AWMF: S2k-Leitlinie: Narben (hypertrophhe Scben und Keloide), Therapie pathologischer. (numero di registro AWMF: 013-030), aprile 2012 Versione lunga. www.amwf.org
- Poetschke J, Gauglitz GG: Opzioni attuali per il trattamento delle cicatrici patologiche. JDDG 2016; 14(5): 467-478.
- Denk H, et al: Infiammazione e risposta immunitaria. In: Böcker W, Denk H, Heitz PhU: Patologia. Monaco di Baviera: Urban & Fischer, 2001.
- Jenwitheesuk K, et al: Ruolo del derivato del silicone più il gel di estratto di cipolla nella protezione della cicatrice ipertrofica presternale: uno studio prospettico randomizzato, in doppio cieco e controllato. Int Wound J 2012; 9: 397-402.
- Maragakis M, Willital GH, Michel G, Gortelmeyer R: Possibilità di trattamento delle cicatrici dopo la chirurgia toracica. Drugs Exp Clin Res 1995; 21: 199-206.
- Chung VQ, Kelley L, Marra D, Jiang SB: Gel all’estratto di cipolla rispetto a petrolato emolliente su nuove cicatrici chirurgiche: studio prospettico in doppio cieco. Dermatol Surg 2006; 32: 193-197.
- Koc E, Arca E, Surucu B, Kurumlu Z: Uno studio comparativo aperto, randomizzato e controllato sull’effetto combinato di triamcinolone acetonide intralesionale e gel di estratto di cipolla e triamcinolone acetonide intralesionale da solo nel trattamento di cicatrici ipertrofiche e cheloidi. Dermatol Surg 2008; 34: 1507-1514.
- Tarvady S, Anguli VC, Pichappa CV: Effetto dell’eparina sulla guarigione delle ferite. J Biosci 1987; 12: 33-40.
- Araújo LU, et al: Profilo del processo di guarigione delle ferite indotto dall’allantoina. Acta Cir Bras 2010; 25: 460-466.
- Prager W, Gauglitz GG: Efficacia e sicurezza di un cerotto notturno contenente estratto di Allium cepa e allantoina per le cicatrici post-chirurgiche. Estetica Plast Surg 2018; 42(4): 1144-1150.doi: 10.1007/s00266-018-1172-4
- Ocampo-Candiani J, et al: L’uso profilattico di un gel topico per cicatrici contenente estratto di Allium cepae, allantoina ed eparina migliora i sintomi e l’aspetto delle cicatrici da parto cesareo rispetto alle cicatrici non trattate. J Drugs Dermatol 2014; 13(2): 176-182.
- Nast A, et al: Linea guida tedesca S2k sulla terapia delle cicatrici patologiche (cicatrici ipertrofiche e cheloidi). J Dtsch Dermatol Ges 2012; 10: 747-762.
- Fischer S, et al.: Prodotti topici esterni per la prevenzione e la terapia delle cicatrici ipertrofiche e dei cheloidi: una revisione della letteratura. Handchir Mikrochir plast Chir 2015; 47(04): 253-267. DOI: 10.1055/s-0035-1549919.
HAUSARZT PRAXIS 2019; 14(6): 21-22 (pubblicato il 24.5.19, prima della stampa).
PRATICA DERMATOLOGICA 2019; 29(3): 38-39











