La diagnosi errata di polmonite negli adulti ospedalizzati non è rara, soprattutto nelle persone anziane con sindromi geriatriche, ma può essere molto dannosa. Si sa poco sull’incidenza, sui fattori di rischio e sulle conseguenze associate alla diagnosi errata di polmonite acquisita in comunità.
Le infezioni del tratto respiratorio inferiore, compresa la polmonite acquisita in comunità ( CAP), sono la quarta causa principale di ospedalizzazione e la più comune causa di ospedalizzazione legata alle infezioni negli Stati Uniti. Sebbene alcune diagnosi errate di CAP siano inevitabili a causa dell’incertezza diagnostica al momento del primo ricovero, molti pazienti rimangono diagnosticati in modo errato anche quando vengono dimessi dall’ospedale. La diagnosi errata di CAP può danneggiare i pazienti attraverso il riconoscimento e il trattamento ritardato di condizioni acute (ad esempio, esacerbazioni di insufficienza cardiaca), croniche o di nuova diagnosi (ad esempio, cancro ai polmoni) e portare a un uso non necessario di antibiotici, effetti collaterali e resistenza agli antibiotici. Quantificare con precisione la percentuale di pazienti trattati per la CAP che hanno ricevuto una diagnosi errata è una sfida a causa della mancanza di definizioni convalidate. Prof Dr Ashwin B. Gupta, University of Michigan Medical Center, Ann Arbor, e i suoi colleghi hanno sviluppato una metrica per quantificare la diagnosi errata di CAP, convalidata dal National Quality Forum (NQF). Hanno poi applicato questa metrica a uno studio di coorte prospettico di pazienti ospedalizzati trattati per la CAP in 48 ospedali del Michigan, per comprendere l’epidemiologia e gli esiti associati alla diagnosi errata di CAP [1]. Sono stati valutati i pazienti ospedalizzati trattati per CAP tra il 1° luglio 2017 e il 31 marzo 2020. Sono stati inclusi gli adulti che sono stati dimessi con una diagnosi di polmonite e hanno ricevuto antibiotici il primo o il secondo giorno di ricovero. Una diagnosi ingiustificata di CAP è stata definita utilizzando la metrica raccomandata dal National Quality Forum come terapia antibiotica diretta alla CAP in pazienti con meno di 2 segni o sintomi di CAP o imaging toracico negativo.>Sono stati valutati i fattori di rischio per la diagnosi inappropriata e sono stati documentati gli esiti compositi a 30 giorni per i pazienti con diagnosi inappropriata e stratificati in base al trattamento antibiotico completo ( 3 giorni) o breve (≤3 giorni). Gli esiti compositi a 30 giorni sono stati definiti come mortalità, riammissione, visita al pronto soccorso,infezione da Clostridioides difficileed eventi avversi associati agli antibiotici.
Diagnosi errate, soprattutto per gli anziani e le persone affette da demenza.
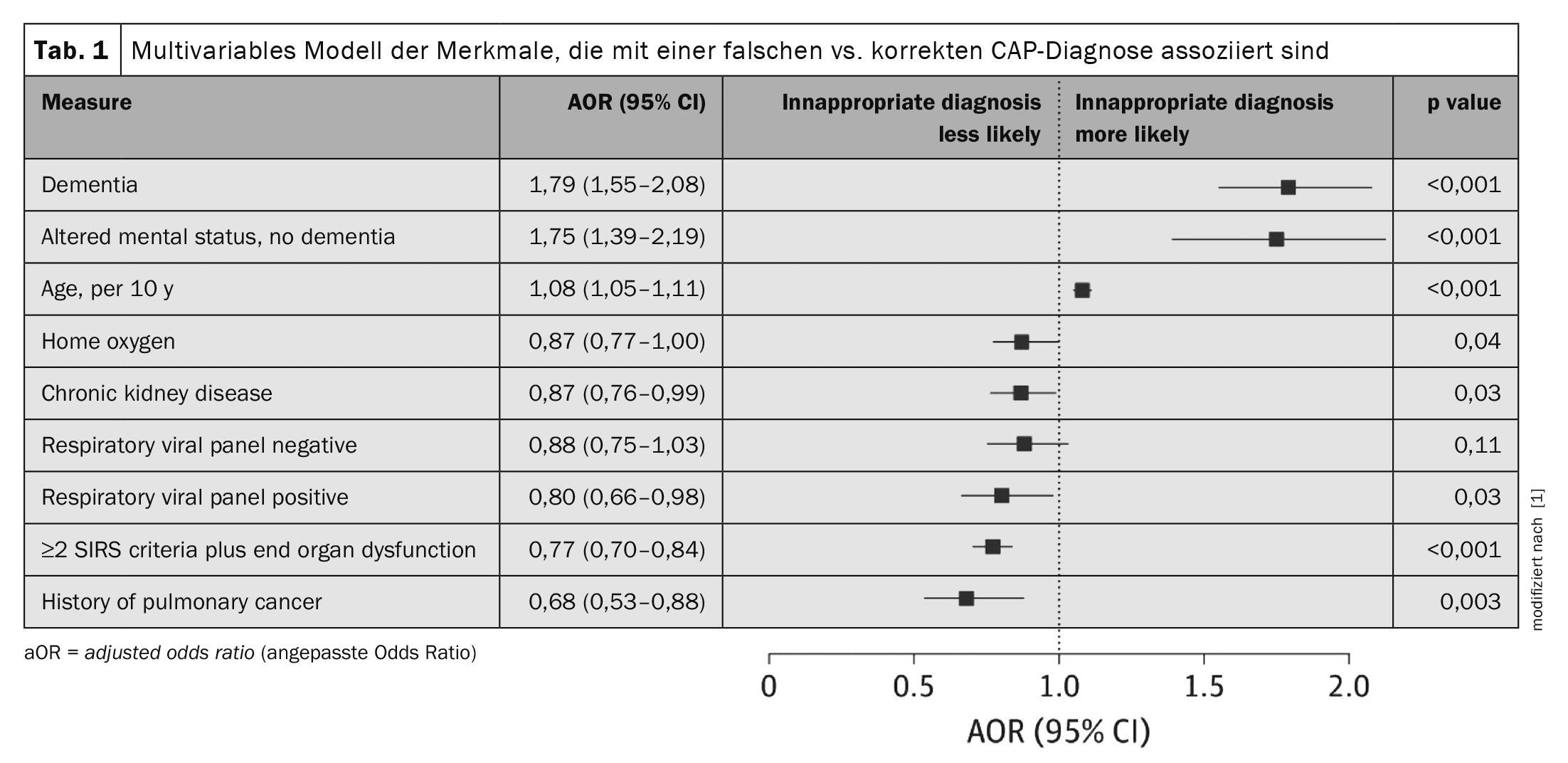
Dei 17.290 pazienti ospedalizzati trattati per polmonite acquisita in comunità, 2079 (12,0%) soddisfacevano i criteri NQF per una diagnosi errata. [5,4%] La percentuale media (SD) di pazienti trattati per la CAP con diagnosi errata variava a seconda dell’ospedale (12,8% ), con 30 dei 48 ospedali (62,5%) che hanno diagnosticato erroneamente il 10% o più dei pazienti con CAP. Dei 2079 pazienti in cui la CAP non è stata diagnosticata in modo appropriato, 1531 (73,6%) non avevano criteri radiologici, 507 (24,4%) avevano meno di 2 segni o sintomi di polmonite e 41 (2,0%) non soddisfacevano nessuno dei due criteri. La tomografia computerizzata del torace è stata eseguita nel 42,1% di tutti i pazienti. Come nei pazienti con CAP, la dispnea e/o la tosse erano più comuni nei pazienti con diagnosi errata. Nell’analisi bivariabile, i pazienti con diagnosi errata di CAP erano più anziani (≥75 anni) rispetto ai pazienti con CAP e avevano maggiori probabilità di avere un’assicurazione sanitaria obbligatoria, di avere uno stato mentale alterato al momento del ricovero, di avere una mobilità limitata (ad esempio, costretti a letto, dipendenti dalla sedia a rotelle) o di essere stati ricoverati negli ultimi 90 giorni. Indipendentemente dalla situazione abitativa al momento del ricovero (ad esempio, a casa o in una struttura di assistenza), i pazienti con diagnosi di CAP avevano maggiori probabilità di essere ricoverati in una struttura di assistenza. In un’analisi multivariabile, i pazienti con una diagnosi errata erano più anziani rispetto ai pazienti con CAP (odds ratio aggiustato, aOR, 1,08; 95% CI 1,05-1,11;<<<p 0,001 per decade) e avevano maggiori probabilità di avere una demenza (aOR 1,79; 95% CI 1,55-2,08; p 0,001) o di presentarsi con uno stato mentale alterato senza demenza (aOR 1,75; 95% CI 1,39-2,19; p 0,001)(Tab. 1).
I pazienti con CAP diagnosticati in modo errato sono associati a eventi avversi legati agli antibiotici.
I pazienti che hanno ricevuto una diagnosi errata di CAP hanno ricevuto una mediana (IQR) di 7,0 (5,0-9,0) giorni di antibiotici, di cui 4,0 (3,0-5,0) giorni di ricovero. La maggior parte dei pazienti con diagnosi errata (87,6%, n=1821) ha ricevuto un ciclo completo di antibiotici. All’analisi bivariabile, i pazienti trattati con una terapia antibiotica empirica completa o breve avevano maggiori probabilità di essere bianchi (75,0% vs. 66,7%), di avere una storia di BPCO (44,6% vs. 35,3%) o di avere un’esacerbazione concomitante di BPCO (28,2% vs. 15,1%). All’analisi multivariabile, l’esacerbazione concomitante di BPCO era associata a una terapia antibiotica completa rispetto a una breve (aOR 1,74; 95% CI 1,13-2,68; p=0,01), mentre l’emodialisi e la procalcitonina negativa (rispetto a quelle non testate) erano associate a terapie di breve durata (aOR 0,29; 95% CI 0,20-0,41; p<0,001 e L’esito composito di un evento avverso entro 30 giorni dalla dimissione si è verificato in 536 dei 2079 pazienti (25,8%) che avevano ricevuto una diagnosi errata di CAP. La terapia antibiotica empirica completa o breve nei pazienti con diagnosi errata di CAP non è stata associata agli esiti compositi a 30 giorni né nelle analisi non aggiustate né in quelle aggiustate (aOR 1,00; 95%CI 0,78-1,29; p=0,99: per gli esiti individuali a 30 giorni, solo gli eventi avversi associati agli antibiotici documentati dal medico sono stati associati alla terapia completa o breve nelle analisi non aggiustate (31 su 1821). [2,1%] contro 1 di 258 [0,4%]Questi risultati hanno mostrato che una diagnosi errata di polmonite è stata fatta in circa un paziente su otto e nella maggior parte degli ospedali la diagnosi errata di polmonite è stata fatta in più del 10% dei pazienti. Complessivamente, quasi l’88% dei pazienti con diagnosi errata di polmonite acquisita in comunità ha ricevuto un ciclo completo di antibiotici associato a eventi avversi associati agli antibiotici documentati dal medico.
I medici tendono a commettere “errori cognitivi”.
Secondo il Prof. Gupta e colleghi, una ragione per la diagnosi errata della CAP è che la CAP è comune e i medici sono ad alto rischio di errori cognitivi come il “pregiudizio di accessibilità” (cioè la tendenza a prendere decisioni basate sulle informazioni che vengono in mente più facilmente). In secondo luogo, i sintomi della CAP sono aspecifici e possono sovrapporsi ad altre condizioni cardiopolmonari (ad esempio, esacerbazione di insufficienza cardiaca), rendendo difficile la diagnosi. Inoltre, visti gli esiti sfavorevoli associati alla CAP in un ambiente di incertezza, gli operatori sanitari possono privilegiare un trattamento eccessivo rispetto a una diagnosi di CAP potenzialmente trascurata. In terzo luogo, gli indicatori di qualità storici imposti da organizzazioni come la Joint Commission negli Stati Uniti (ad esempio, l’obbligo di somministrare antibiotici entro 6 ore) potrebbero aver inavvertitamente portato a un maggior numero di diagnosi errate di CAP. Queste misure possono continuare a influenzare il comportamento diagnostico degli operatori sanitari. Infine, i dati pubblicati in precedenza mostrano una correlazione tra le diagnosi errate di CAP e le diagnosi errate di UTI a livello ospedaliero, suggerendo che le politiche, le procedure o la cultura locali possono influenzare una diagnosi accurata. Non sorprende che i pazienti più anziani, in particolare quelli con deficit cognitivo, abbiano avuto maggiori probabilità di essere diagnosticati in modo errato. I pazienti con deterioramento cognitivo possono avere difficoltà a comunicare. Pertanto, i medici possono basarsi su dati non specifici (ad esempio, conta dei globuli bianchi, febbre) per fare una diagnosi di CAP. Gli anziani, in particolare quelli con demenza o stato mentale alterato, hanno anche maggiori probabilità di essere diagnosticati erroneamente con altre condizioni, come ad esempio un’infezione del tratto urinario (cioè una batteriuria asintomatica). Sebbene l’alterazione dello stato mentale possa essere un segno di infezione, anche grave, ha un’ampia gamma di diagnosi differenziali (ad esempio, polifarmacia, dolore, disidratazione), e concentrarsi sulla CAP può ritardare la diagnosi e il trattamento corretti. Infine, poiché i pazienti anziani con CAP tendono ad avere esiti sanitari peggiori, c’è una maggiore tendenza a diagnosticare e trattare rapidamente la CAP sospetta, portando a tassi più elevati di diagnosi errate, concludono gli autori. Nei pazienti ad alto rischio di esiti sfavorevoli a causa del trattamento ritardato della CAP, può essere appropriato prescrivere antibiotici in modo empirico mentre viene completata la valutazione diagnostica, scrivono gli esperti. In queste popolazioni, le linee guida raccomandano la revisione, la de-escalation e l’interruzione degli antibiotici entro 48-72 ore, una volta esclusa l’infezione. Tuttavia, il presente studio ha trovato poche prove a favore dell’interruzione degli antibiotici. Piuttosto, i pazienti che hanno ricevuto una terapia antibiotica empirica per sospetta CAP hanno solitamente ricevuto un ciclo completo di antibiotici. Rispetto ai cicli brevi di antibiotici empirici, i cicli completi di antibiotici sono risultati associati a eventi avversi associati agli antibiotici. Tuttavia, è noto che l’uso prolungato di antibiotici è associato ad un aumento della morbilità e ad un ritardo nella diagnosi delle malattie sottostanti, ha sottolineato il Prof. Gupta et al. I pazienti anziani in particolare, che possono soffrire di diverse malattie contemporaneamente o che hanno maggiori probabilità di assumere farmaci che interagiscono con gli antibiotici, sono ad alto rischio di essere danneggiati dagli antibiotici e di ritardare la diagnosi.
Letteratura:
- Gupta AB, Flanders SA, Petty LA, et al: Diagnosi inappropriata di polmonite tra gli adulti ospedalizzati. JAMA Intern Med 2024; 184(5): 548-556; doi: 10.1001/jamainternmed.2024.0077.
InFo PNEUMOLOGIA & ALLERGOLOGIA 2024; 6(4): 34-35