L’allergia da contatto è una causa comune di eczema palpebrale. Il coinvolgimento oculare è anche un sintomo di molte malattie infiammatorie croniche della pelle. Quali sono le diagnosi differenziali da considerare? Quali sono le nuove scoperte sulle opzioni di trattamento? Questo articolo fornisce le risposte a queste e altre domande.
Il fatto che le irritazioni cutanee siano comuni in alcune aree del contorno occhi non è solo dovuto alla forte sollecitazione di queste aree, ma ha anche ragioni fisiologiche, spiega il Prof. Haase. Per esempio, la pelle della regione palpebrale è notevolmente più sottile di quella della regione sopraccigliare e sono presenti due popolazioni di ghiandole sebacee: Ghiandole sebacee di Zeis in corrispondenza dei follicoli ciliari, ghiandole di Meibomio sul lato congiuntivale. Le ghiandole di Meibomio sono grandi ghiandole sebacee che producono una secrezione che svolge un ruolo importante nel film lacrimale [1].
Dermatite da contatto “trasmessa dall’aria” e oro come allergene
Quasi la metà dei casi di eczema palpebrale sono eczemi allergici da contatto, l’eczema palpebrale atopico è la causa nel 26% delle persone colpite e l’eczema palpebrale irritante nel 17,6%, mentre l’eczema seborroico rappresenta una percentuale minore [1]. Se l’eczema è unilaterale, si tratta molto probabilmente di una forma allergica da contatto; in altri casi, l’irritazione cutanea è solitamente bilaterale. La lista degli allergeni da contatto positivi nell’eczema palpebrale è guidata dall’oro, seguito da profumi, perubalsam, nichel, neomicina, quaternium e clorometilisotiazolone [2,3]. Se si sospetta una determinata sostanza come fattore scatenante e/o un risultato positivo nel test epicutaneo, evitare i fattori potenzialmente irritanti può fornire informazioni. Nel caso della dermatite da contatto “trasmessa dall’aria” causata dalle margherite, è possibile che siano colpite solo le palpebre e non altre parti della pelle, ha detto il relatore.
Per quanto riguarda le opzioni terapeutiche, esiste una base di prove piuttosto ridotta; solo pochi studi indagano specificamente gli agenti terapeutici nell’area delle palpebre. Le raccomandazioni terapeutiche basate sull’esperienza per l’eczema allergico da contatto includono l’evitamento degli allergeni e i preparati topici antinfiammatori, come i corticosteroidi a bassa potenza (ad esempio, Ultracortenol unguento oculare, Advantan®) o gli inibitori della calcineurina (ad esempio, Protopic®, Elidel®) [1]. Gli inibitori della calcineurina possono essere utilizzati, ad esempio, per evitare il rischio di aumento della pressione intraoculare associato all’uso di steroidi topici. A seconda della causa, si possono utilizzare anche terapie antimicotiche. Per quanto riguarda le creme per la cura degli occhi, c’è un’ampia varietà disponibile sul mercato, ma bisogna fare attenzione a non contenere ingredienti irritanti, come la formaldeide o i rilasciatori di formaldeide, sottolinea il Prof. Haase.
Quali sono le sfide diagnostiche differenziali?
Il coinvolgimento oculare è presente in più della metà dei pazienti con rosacea, di solito nelle seguenti manifestazioni: Blefarite, congiuntivite, cheratite, sclerite, irite, neovascolarizzazione della cornea. Circa un terzo dei pazienti con rosacea presenta un danno corneale puntuale [1]. L’evidenza empirica mostra correlazioni patogenetiche tra i segni clinici della blefarite, l’estensione della colonizzazione Demodex dei follicoli bersaglio e la conta batterica di Staphylococcus aureus / Propionibacterium acnes [4,5]. I seguenti altri disturbi devono essere considerati nella diagnosi differenziale: Erisipela, angioedema, dermatite periorale, psoriasi, herpes simplex/herpes zoster, dermatomiosite. L’erisipela periorbitale (cellulite presettale) si riferisce a un’infezione batterica della pelle dovuta a sinusite, impetigine, trauma, punture di insetti. Dal punto di vista eziologico, di solito c’è un’infezione da streptococchi, stafilococchi e haemophilus. Potrebbe esserci un’anamnesi di malattia infettiva. I sintomi clinici classici sono febbre, dolore al contatto e affaticamento. La terapia standard comprende antibiotici come la co-amoxicillina o le cefalosporine. I sintomi dell’erisipela periorbitale e del flemmone orbitale sono simili nelle fasi iniziali. “Il flemmone orbitale, cioè l’infestazione del tessuto prossimale alla fascia presettale, è un’emergenza e richiede un trattamento ospedaliero”, afferma il Prof. Haase.
Infiammazione del bordo palpebrale e “disfunzione della ghiandola di Meibomio”.
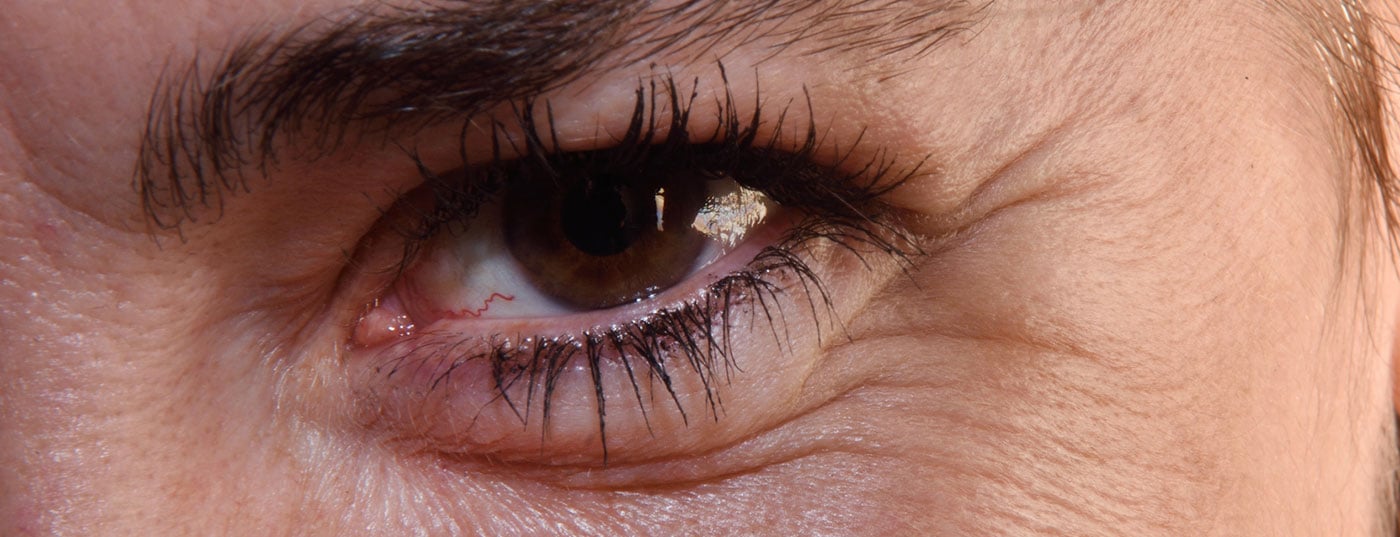
La blefarite anteriore e posteriore sono infiammazioni dei margini palpebrali che di solito sono causate da batteri. La blefarite anteriore è caratterizzata dall’infiammazione delle ghiandole lacrimali e dei follicoli delle ciglia e dell’ordiolo esterno. Se la causa è infettiva, i possibili agenti patogeni sono i batteri. Le fonti più comuni di infezione sono lo Staphylococcus aureus, e meno frequentemente lo Staphylococcus epidermis, il Corynebacterium, il Propionibacterium o l’Heliobacter. Anche i funghi (ad esempio Pityrosporum ovale) o i parassiti (ad esempio Demodex brevis, Demodex folliculorum) sono possibili agenti patogeni. Le cause non infettive sono più rare, ad esempio la blefarite nel contesto della rosacea è possibile, anche se al momento ci sono ancora delle lacune nelle nostre conoscenze in merito [1,6]. La blefarite anteriore può anche essere localizzata, nel qual caso sono colpiti solo uno o due follicoli, il che viene chiamato anche ordiolo esterno. Il Prof. Haase ricorda che se si sospetta una blefarite anteriore batterica, un esame con un microscopio a luce riflessa può essere informativo. Se le cilia sono circondate da una crosta squamosa, è un’indicazione di cause batteriche; se si tratta di colonizzazione demodex, è tipico un tipo di desquamazione tubulare-cilindrica sul bordo della palpebra.
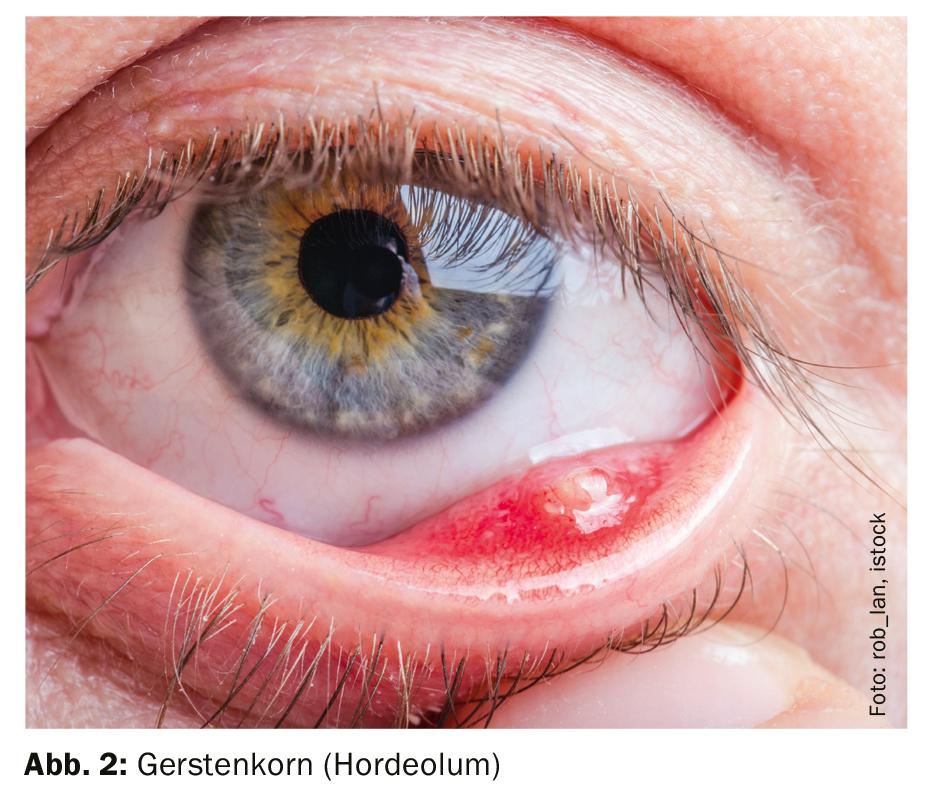
La blefarite posteriore è un’infiammazione delle ghiandole di Meibomio. Clinicamente, questo si manifesta come un ordiolo interno o una calazio. Un ordiolo interno è un’infezione acuta e purulenta causata da batteri, funghi o acari. Se questa infiammazione diventa cronica, si forma un chalazion, un’infiammazione lipogranulomatosa cronica. Un possibile tumore palpebrale deve essere distinto da questo nella diagnosi differenziale [1]. Sia per l’ordiolo interno che per la calazio, la viscosità del sebo prodotto dalle ghiandole di Meibomio gioca un ruolo importante. Se le ghiandole di Meibomio sono bloccate, non possono più rilasciare la loro secrezione lacrimale, con conseguente secchezza oculare, nota anche come “disfunzione delle ghiandole di Meibomio”.
Componenti della terapia fisica e farmacologica
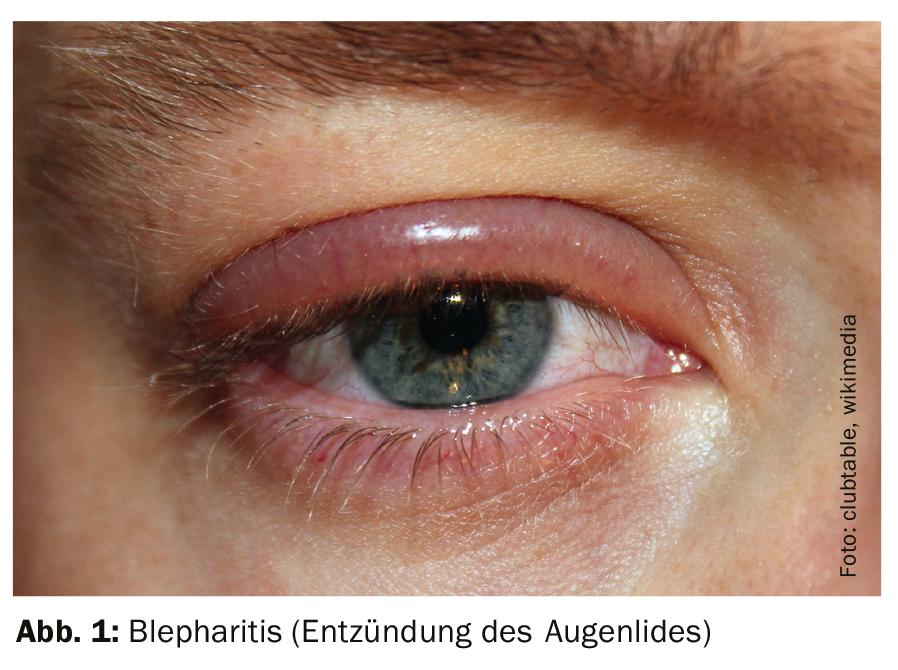
Come misure terapeutiche per la blefarite (Fig. 1), compreso l’orzaiolo (Fig. 2), gli interventi fisici (calore, pulizia dei margini palpebrali, massaggio) sono di grande importanza in aggiunta al trattamento medico. Un obiettivo è quello di riportare la secrezione delle ghiandole di Meibomio nel film lacrimale. Il motivo per cui le applicazioni di calore sono consigliate in questo caso, nonostante la presenza di un’infiammazione, ha a che fare con la natura speciale della secrezione delle ghiandole di Meibomio, spiega il docente. La secrezione è in forma di gel e deve essere liquefatta per entrare nel film lacrimale (“transizione di fase”), che dipende dalla temperatura. Per quanto riguarda i panni per la pulizia, ce ne sono molti in commercio con estratto di tea tree, che è una sostanza tossica per gli acari demodex, ha spiegato il relatore.
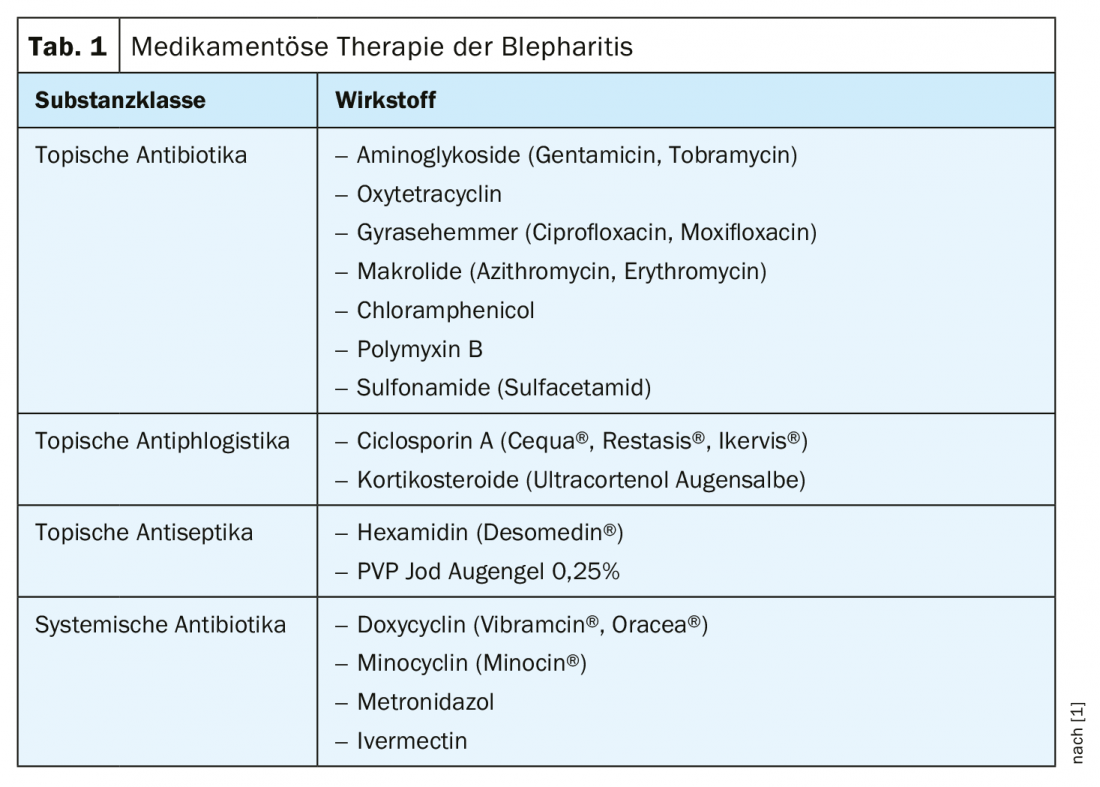
Le misure farmacoterapeutiche possono essere preparazioni applicate topicamente (antibiotici, eventualmente steroidi) o terapeutiche sistemiche (doxiciclina, metronidazolo, ivermectina) [1] (Tabella 1, riquadro).

Letteratura:
- Haase I: Presentazione delle diapositive: Corso di aggiornamento 3 – Dermatosi infiammatorie. Zone problematiche: aree di crisi infiammatoria della pelle, Prof. Dr. med. Ingo Haase, 9° Giornate di formazione dermatologica di Zurigo 2019, Zurigo, 27 giugno 2019.
- Wolf R, Orion E, Tüzün Y: Dermatidi periorbitali (palpebrali). Clinics in Dermatology 2014; 32(1): 131-140.
- McDaniel LM, Couch SM: Dermatite allergica delle palpebre come unica manifestazione di ipersensibilità all’oro. Chirurgia plastica e ricostruttiva oftalmica 2017; 33(4): e80-e82.
- Vieira AC, Mannis MJ: Rosacea oculare: comune e comunemente mancata. J Am Acad Dermatol. 2013 Dic;69(6 Suppl 1):S36-41. doi: 10.1016/j.jaad.2013.04.042.
- Zhu M, et al: Analisi quantitativa dei batteri nella blefarite con infestazione da demodex. Front Microbiol 2018; 9: 1719. doi: 10.3389/fmicb.2018.01719. eCollection 2018.
- Bradley JC: Blefarite anteriore: strategie di trattamento. Malattie della superficie oculare: cornea, congiuntiva e film lacrimale, Expert Consult – Online e Print, 2013, 61-66.
- Foulks GN, Borchman D, Yappert, Kakar S: Terapia topica con azitromicina e doxiciclina orale della disfunzione della ghiandola di Meibomio: uno studio pilota comparativo clinico e spettroscopico. Cornea 2013; 32(1): 44-53. doi: 10.1097/ICO.0b013e318254205f.
DERMATOLOGIE PRAXIS 2019; 29(4): 42-44 (pubblicato il 28.8.19, prima della stampa).