As erisipela e o flegmão limitado são infecções comuns de tecidos moles em indivíduos imunocompetentes. Relativamente ao diagnóstico diferencial, a literatura relevante menciona que uma reacção inflamatória sistémica mais forte indica erisipela. Para verificar isto empiricamente, os parâmetros químicos de laboratório foram comparados com os resultados clínicos num estudo publicado no JDDG. No processo, foram identificados correlatos que são úteis para o diagnóstico diferencial.
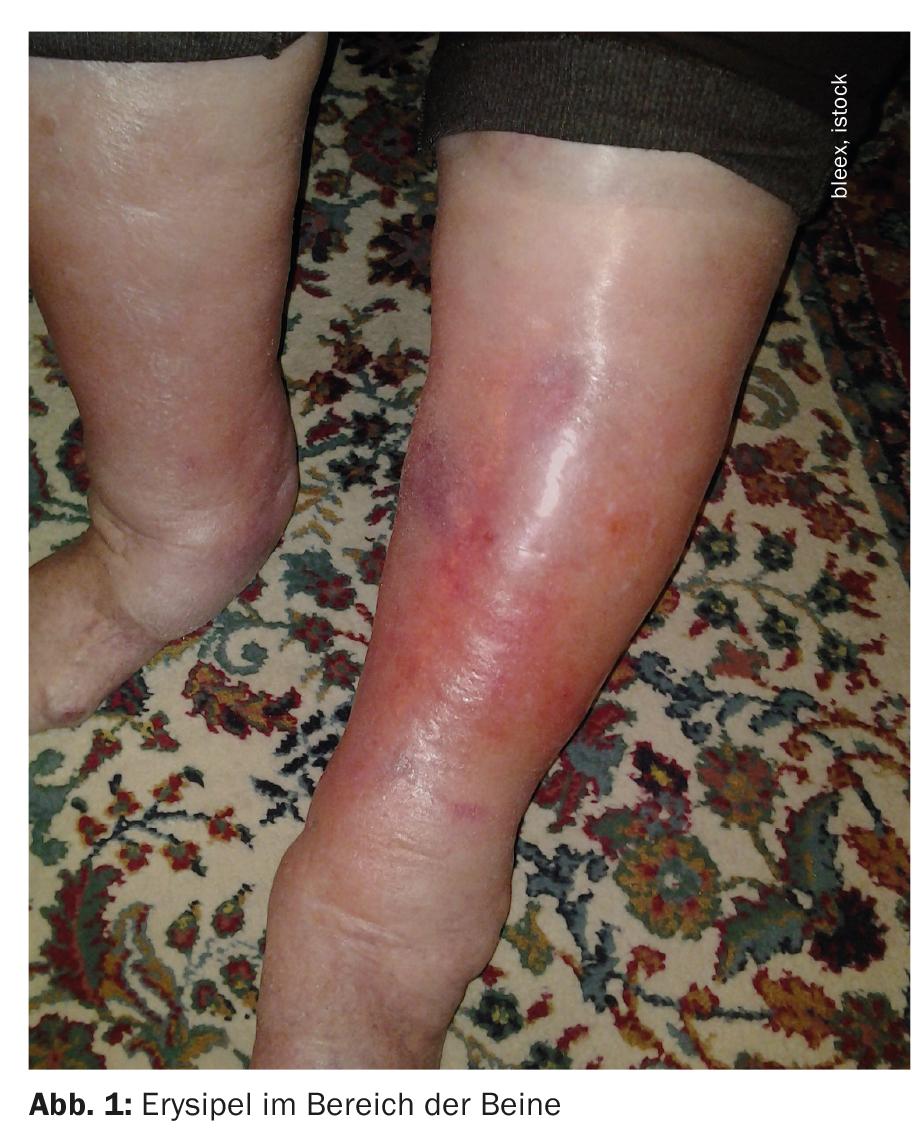
Erysipelas (Fig. 1) e o flegmão limitado diferem em particular no que diz respeito à causa microbiana subjacente [1]. A erisipela, também chamada erisipela, é uma infecção bacteriana aguda, não purulenta da derme e dos vasos linfáticos, causada por estreptococos beta-hemolíticos, principalmente do grupo A (Streptococcus pyogenes) [1]. A infecção começa geralmente através de portos de entrada muito pequenos (como a micose interdigital), e espalha-se na derme, bem como ao longo das fissuras linfáticas. Clinicamente, o erisipela caracteriza-se por um eritema vermelho agudo, sobreaquecido, ligeiramente doloroso e brilhante, com uma superfície brilhante, uma fronteira bem definida e extensões em forma de língua, geralmente adicionalmente uma reacção inflamatória sistémica com febre e/ou arrepios [2]. Em contraste, o flegmão limitado é frequentemente causado por Staphylococcus aureus [1,2]. Clinicamente, um eritema quente, ligeiramente doloroso, é característico. Em comparação com a erisipela, esta é mais edematosa, a vermelhidão é mais escura e as bordas são menos demarcadas. Na maioria das vezes, desenvolve-se um flegmão limitado em torno de locais de entrada maiores, tais como feridas ou úlceras.
As erisipela podem ser tratadas eficazmente com penicilina
Uma vez que os estreptococos beta-hemolíticos ainda não desenvolveram resistência à penicilina, a erisipela pode ser tratada muito eficientemente com a penicilina bem tolerada apesar do seu estreito espectro de acção [1]. Isto tem um potencial mínimo para a selecção de estirpes resistentes ou danos colaterais ao microbioma de outros órgãos [3]. Em contrapartida, em flegmão limitado, os germes patogénicos (principalmente Staphylococcus aureus) são frequentemente resistentes à penicilina. Em alguns casos, as bactérias gram-negativas não podem ser excluídas como agentes patogénicos. Em muitos casos, flucloxacilina ou cefalosporinas de primeira geração são suficientes [4], mas os antibióticos com um espectro mais amplo são frequentemente prescritos para cobrir também os agentes patogénicos Gram-negativos. Na ausência de um tratamento adequado de um flegmão limitado, pode evoluir para um flegmão grave, que é frequentemente purulento e se espalha para as fáscias. Neste caso, é necessário um tratamento cirúrgico para além do tratamento com antibióticos [1]. Isto também se aplica à fascite necrotizante com risco de vida.
O diagnóstico diferencial pode revelar-se difícil
O diagnóstico diferencial clínico entre erisipela e flegmão limitado pode ser desafiante em alguns casos, especialmente se o local de infecção também parecer alterado por processos inflamatórios não infecciosos, tais como a dermatite de estase. Por conseguinte, são necessários critérios de diagnóstico adicionais. A literatura sugere que o flegmão limitado está associado a uma resposta inflamatória clínica menos pronunciada (febre, calafrios) e parâmetros inflamatórios laboratoriais mais baixos do que a erisipela, mas falta um estudo que aborde explicitamente esta questão [1]. O CRP e a contagem de leucócitos são considerados marcadores estabelecidos para infecções bacterianas [5–7], mas não existem muitos dados sobre a relevância destes parâmetros no diagnóstico diferencial de infecções de tecidos moles [8].
Este foi o ponto de partida do estudo de 2020 descrito abaixo e publicado no Journal of the German Dermatological Society, no qual foram identificados parâmetros químicos laboratoriais relevantes para diferenciar entre erisipela e flegmão limitado [1].
Análise retrospectiva para detectar diferenças laboratoriais-químicas
O estudo incluiu 163 pacientes com infecções de pele e tecidos moles. Os parâmetros laboratoriais dos pacientes com erisipela (n=68) foram comparados com os dos pacientes com flegmão limitado (n=41) (tab. 1). Todos os casos foram infecções de pernas. O diagnóstico de “erisipela” ou “flegmão limitado” foi feito clinicamente; além disso, foi considerada uma resposta rápida à penicilina para confirmar o diagnóstico de “erisipela”.
As avaliações diagnósticas laboratoriais mostraram que a reacção inflamatória era mais pronunciada em erisipela. No geral, os pacientes com erisipela tinham valores significativamente mais elevados (p≤0.05) para a temperatura corporal, CRP, leucócitos, eritrócitos, monócitos e granulócitos imaturos em comparação com os pacientes com flegmão limitado. O número de eosinófilos, por outro lado, era mais elevado nos doentes com flegmão limitado (p=0,05) (separador. 2). Os melhores parâmetros para a diferenciação entre erisipela e flegmão limitado foram a contagem de CRP e leucócitos. Um valor CRP de ≥3.27 mg/dl falou para o diagnóstico “erysipelas” com mais de 70% de sensibilidade e especificidade. As análises estatísticas de controlo da idade mostraram um OR ajustado à idade de 1,13 por 1 mg/dl CRP em regressão logística, o que significa que quanto maior for o CRP, mais provável é o diagnóstico de erisipela. A partir da análise florestal aleatória e regressão logística, a combinação de CRP, leucócitos e temperatura corporal foi a melhor a discriminar entre erisipela e flegmão limitado. Assim, contagens de leucócitos mais elevadas e temperatura corporal mais elevada eram também mais susceptíveis de indicar erisipela. Os resultados para CRP e leucócitos e neutrófilos foram os seguintes:
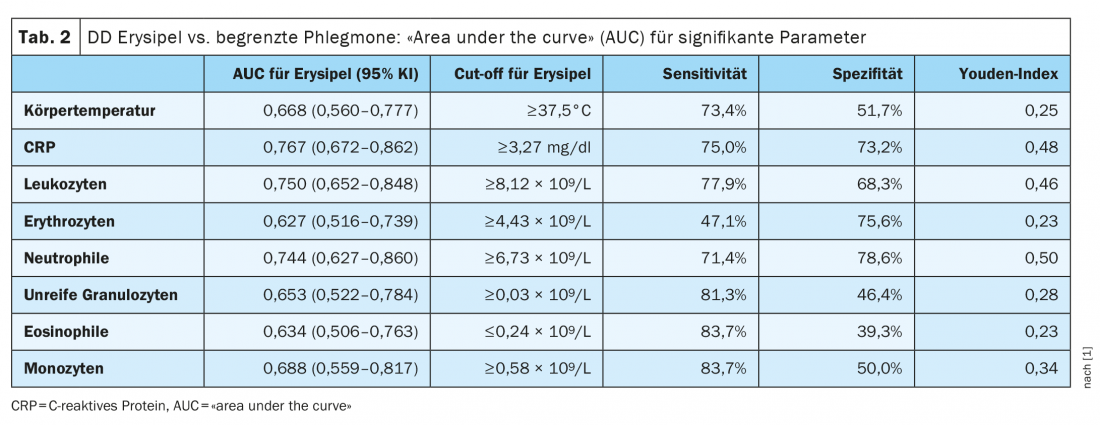
CRP: Os investigadores descobriram que um limiar de ≥3,27 mg/dl para CRP indicava um diagnóstico de erisipela versus flegmão limitado com uma sensibilidade de 75% e uma especificidade de 73,2%. Enquanto apenas 1,5% (1/68) dos pacientes com erisipela tinham um CRP de <0,5 mg/dl na admissão hospitalar, isto foi verdade para 12,2% (5/41) dos pacientes com flegmão limitado. Estes dados são consistentes com as conclusões anteriores de que 3-12% dos doentes com infecções infecciosas do foro sexualmente transmissível tinham níveis normais de CRP na admissão [9,10].
leucócitos e neutrófilos: Os cut-offs ideais para o diagnóstico de erisipela são 8,12 ×109 /L para leucócitos e ≥6,73 ×109 /L para neutrófilos. Em comparação com os valores CRP, os CUA na análise ROC foram apenas ligeiramente inferiores e os valores de corte mostraram sensibilidade e especificidade semelhantes.
Literatura:
- Drerup C, et al: Valor diagnóstico dos parâmetros laboratoriais na distinção entre erisipela e flegmão limitado. JDDG 2020; 18(12): 1417-1425.
- Sunderkötter C, et al.: S2k Guideline Skin- and Soft tissue infection – Excerto da S2k Guideline Calculated initial parenteral therapy of bacterial infections in adults. J Dtsch Dermatol Ges 2019; 17(3): 345-369.
- Zimmermann P, Curtis N: O efeito dos antibióticos na composição da microbiota intestinal – uma revisão sistemática. J Infect 2019; 79(6): 471-489.
- Sunderkötter C, Becker K: infecções bacterianas frequentes de pele e tecidos moles: sinais de diagnóstico e tratamento. J Dtsch Dermatol Ges 2015; 13(6): 501-524; quiz 525-526.
- Chalupa P, et al.: Avaliação de potenciais biomarcadores para a discriminação de infecções bacterianas e virais. Infecção 2011; 39(5): 411-417.
- Bruun T, et al: resposta precoce na celulite: um estudo prospectivo das dinâmicas e dos preditores. Clin Infect Dis 2016; 63(8): 1034-1041.
- Brindle RJ, Ijaz A, Davies P : Procalcitonina e celulite: correlação dos níveis sanguíneos de procalcitonina com medições de gravidade e resultado em doentes com celulite de membros. Biomarcadores 2019; 24(2): 127-130.
- Bruun T, et al: Etiologia da celulite e previsão clínica da doença estreptocócica: um estudo prospectivo. Open Forum Infect Dis 2016; 3(1): dev181.
- Lazzarini L, Conti E, Tositti G, deLalla F: Erysipelas e celulite: espectro clínico e microbiológico num hospital italiano de cuidados terciários. J Infect 2005; 51(5): 383-389.
- Noh SH, Park SD, Kim EJ: O nível de procalcitonina no soro reflecte a gravidade da celulite. Ann Dermatol 2016; 28(6): 704-710.
PRÁTICA DA DERMATOLOGIA 2021, 31(6): 47-48