Durante as operações, não é possível alcançar uma esterilidade absoluta, apesar das medidas de higiene óptimas. Assim, as infecções pós-operatórias de feridas ainda hoje são um problema clínico relevante, apesar das técnicas anti-sépticas. Para além das medidas pré e perioperatórias, alguns princípios devem também ser tidos em conta na sequência de uma intervenção cirúrgica.
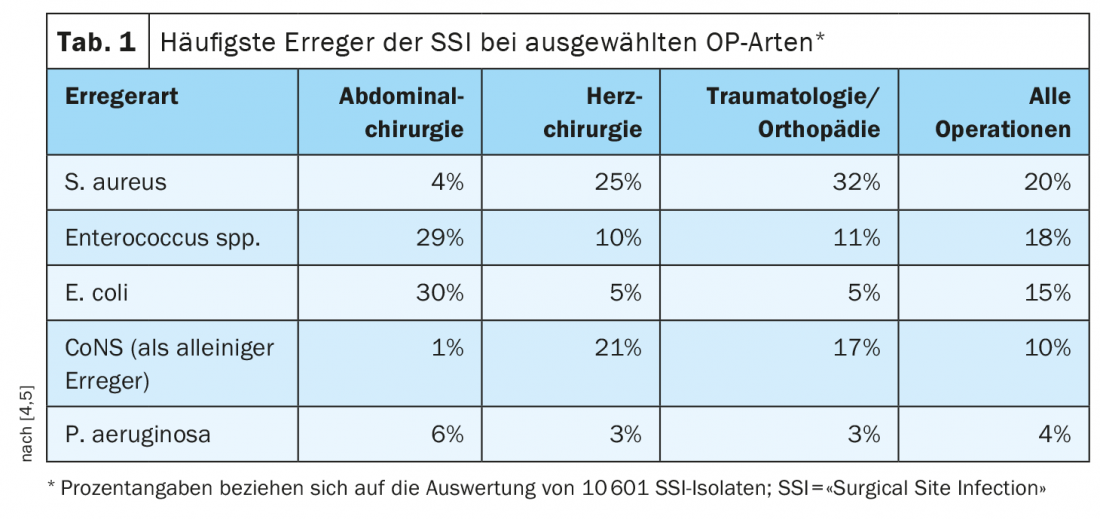
Cerca de 6% dos doentes nos hospitais suíços contraem uma infecção [1]. Esta taxa está no meio-campo europeu. As infecções de feridas após intervenções cirúrgicas e a bacteremia associada ao cateter (envenenamento do sangue) são particularmente frequentes e potencialmente graves. No entanto, os pulmões e as vias urinárias são também susceptíveis a infecções após um procedimento médico. “As infecções de sítios cirúrgicos (SSIs) resultam em estadias hospitalares mais longas, custos mais elevados e, nos piores casos, em mortes. É uma complicação grave e generalizada da cirurgia moderna com consequências negativas para as pessoas afectadas e para o sistema de saúde. Os factores mais importantes que influenciam o SSI são, por um lado, o estado geral do paciente e, por outro lado, o tipo de cirurgia a ser realizada. As infecções de feridas nosocomiais pós-operatórias são principalmente causadas por agentes patogénicos bacterianos, raramente combinados com fungos. O espectro dos agentes patogénicos varia em função do tipo e da localização da operação [3]. Certos agentes patogénicos facultativos (por exemplo, estafilococos coagulase negativos, CoNS) só ocorrem em constelações especiais, por exemplo, em ligação com implantes. O quadro 1 fornece uma visão geral das espécies patogénicas mais importantes determinadas empiricamente [4]. No pós-operatório, é particularmente importante evitar a colonização secundária de feridas ainda abertas e/ou drenos inseridos, bem como a contaminação de outros doentes. No entanto, a tentativa de anti-séptica posterior da ferida ou do ambiente da ferida não tem normalmente qualquer efeito sobre a taxa de infecção [5].
Cura de feridas primárias vs. secundárias
No decurso da cicatrização da ferida primária, a ferida fecha pela justaposição directa, coalescência e cicatrização das bordas lisas da ferida [2]. Fundem-se com o mínimo de formação de novos tecidos. A cura não é retardada por inflamação ou secreção de ferida. A cicatrização de feridas secundárias refere-se ao encerramento lento e gradual da ferida devido a um distúrbio de cicatrização da ferida. Após a formação de tecido de granulação no leito da ferida e epitelização a partir da margem da ferida, a ferida tende a cicatrizar severamente (contracção). Numa ferida cicatrizante primária, demora 48 horas para que a ferida feche sem drenagem, pelo que não há mais risco de contaminação. Intervenções terapêuticas de cicatrização secundária, feridas agudas e crónicas são um desafio, uma vez que todas as fases da cicatrização de feridas são afectadas.
Mudança de penso: técnica “non-touch”.
A ferida cirúrgica no final do procedimento cirúrgico deve ser coberta com um penso esterilizado. A primeira mudança de penso de uma ferida essencialmente fechada é aconselhável após cerca de 48 horas, no mínimo, a menos que seja necessária uma mudança de penso mais cedo devido a possíveis complicações (secreção, dor, hemorragia no penso) [2,5]. Se a ferida estiver seca e fechada posteriormente, pode ser dispensada uma nova cobertura esterilizada da ferida sob aspectos higiénicos [5]. Intervalos de tempo mais curtos aumentam o risco de lesões na rede de fibrina [2]. Os pensos para feridas que tenham sangrado ou ficado húmidos devem ser mudados imediatamente. A técnica “non-touch” é recomendada para as trocas de penso, ou seja, luvas descartáveis são usadas para remover o penso e luvas ou instrumentos esterilizados são usados para vestir a ferida e aplicar a primeira camada de penso [2]. O objectivo é evitar tocar na pele, feridas ou artigos esterilizados com as mãos nuas ou instrumentos não esterilizados.
Sistema de saúde suíço: estratégia NOSO
A redução das infecções associadas aos cuidados de saúde é uma alta prioridade para o Conselho Federal. Por esta razão, a estratégia NOSO foi declarada uma medida prioritária na revisão global da política de saúde “Saúde 2020” [1]. NOSO baseia-se no que já foi experimentado e testado, colmata lacunas e tem em conta os diferentes pré-requisitos das instalações de saúde. Um objectivo estratégico e um conjunto de medidas-chave são definidos para cada uma de cinco áreas. O projecto foi desenvolvido em estreita cooperação com a Conferência Suíça de Directores de Saúde Cantonal, H+ Os Hospitais da Suíça, Associação de Casas e Instituições Suíça de Curaviva, o grupo de peritos Swissnoso, bem como com sociedades médicas e outras partes interessadas importantes. É coordenado com medidas federais tais como a estratégia de resistência aos antibióticos (StAR) e os programas-piloto no âmbito da estratégia de qualidade, de modo a assegurar uma abordagem conjunta sem duplicação.
Literatura:
- Gabinete Federal de Saúde Pública: Estratégia NOSO, , (último acesso: 29.09.2021)
- Mudanças de penso para feridas assépticas e sépticas, The Practice Guide Issue 01.2019, www.die-praxisanleitung.de, (último acesso: 29.09.2021).
- Mangram AJ, et al: Guideline for prevention of surgical site infection. Am J Controlo de Infecções 1999; 27(2): 97-134
- Centro Nacional de Referência para a Vigilância das Infecções Nosocomiais 2015, www.nrz-hygiene.de/fileadmin/nrz/ module/op/reference_data_2010-2014 (último recuperado em 29.09.2021)
- Instituto Robert Koch (RKI), www.rki.de/DE/Content/Infekt/Krankenhaushygiene (última vez que se acedeu a 29.09.2021)
PRÁTICA DO GP 2021; 16(10): 34