Não existem rastreios estabelecidos para o cancro endometrial e ovariano. Portanto: todas as mulheres com hemorragia pós-menopausa ou atípica na pré-menopausa devem ser examinadas e, se necessário, esclarecidas. O cancro ovariano precoce é frequentemente descoberto por acaso. Apenas o carcinoma cervical pode ser rastreado eficientemente com esfregaços de PAP.
Enquanto o carcinoma da mama é o cancro mais comum nas mulheres na Suíça, sendo responsável por 32,5% de todos os novos diagnósticos de cancro, o carcinoma endometrial está em quinto lugar em termos de incidência. O carcinoma do ovário é um pouco menos comum, mas tem a mortalidade mais elevada ou pior prognóstico. Apenas no 15º lugar está o carcinoma cervical, cuja incidência diminuiu nas últimas duas décadas graças ao rastreio da displasia cervical. O carcinoma vulvar é ainda mais raro, sendo responsável por pouco menos de 1% de todos os novos diagnósticos de cancro nas mulheres [1].
O carcinoma endometrial [2–4]
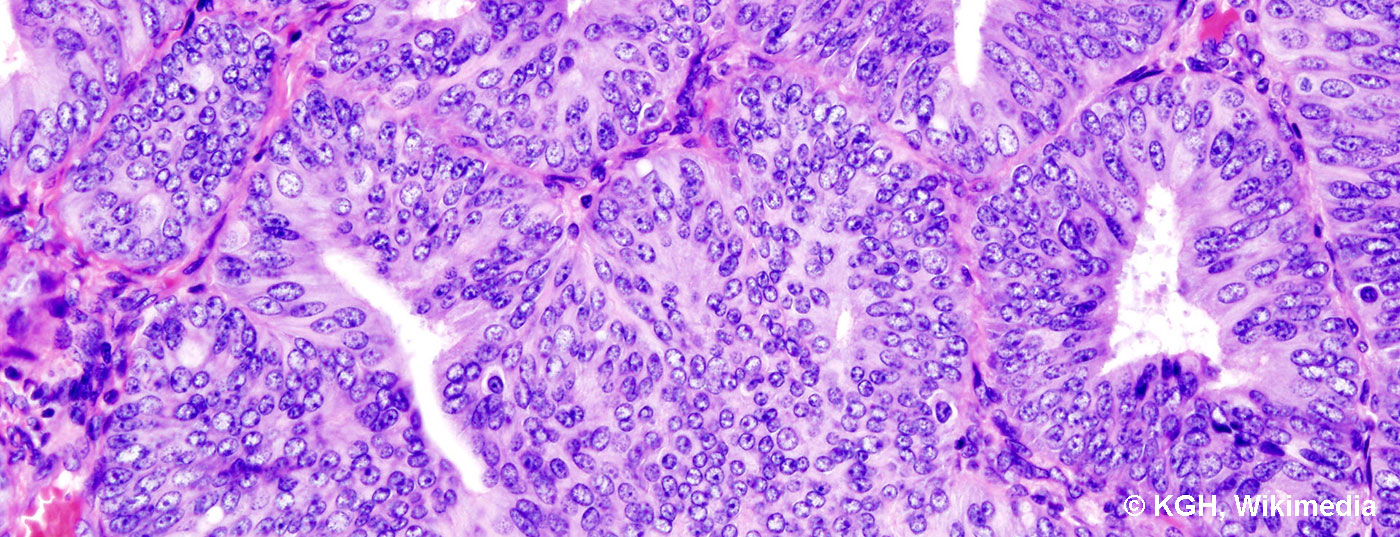
O carcinoma endometrial é considerado um carcinoma de mulheres mais velhas. No entanto, também ocorre numa idade mais jovem, especialmente na presença de síndromes de tumores familiares como o cancro do cólon hereditário não-polipose (HNPCC ou síndrome de Lynch). É feita uma distinção entre dois tipos de carcinoma endometrial. O carcinoma endometrial tipo I corresponde histologicamente ao carcinoma endometrial endometrióide, que está associado ao estrogénio e bastante bem diferenciado e, consequentemente, tem um prognóstico mais favorável. O factor de risco influenciável para este carcinoma é a síndrome metabólica, especialmente a obesidade e a hipertensão. O carcinoma endometrial tipo II corresponde histologicamente a um tipo de célula serosa ou ligeira. Não está associado ao estrogénio e é comparável ao carcinoma ovariano em termos de prognóstico e terapia a realizar, ou seja, está associado a um prognóstico significativamente menos favorável. Não há factores de risco típicos para o carcinoma tipo II.
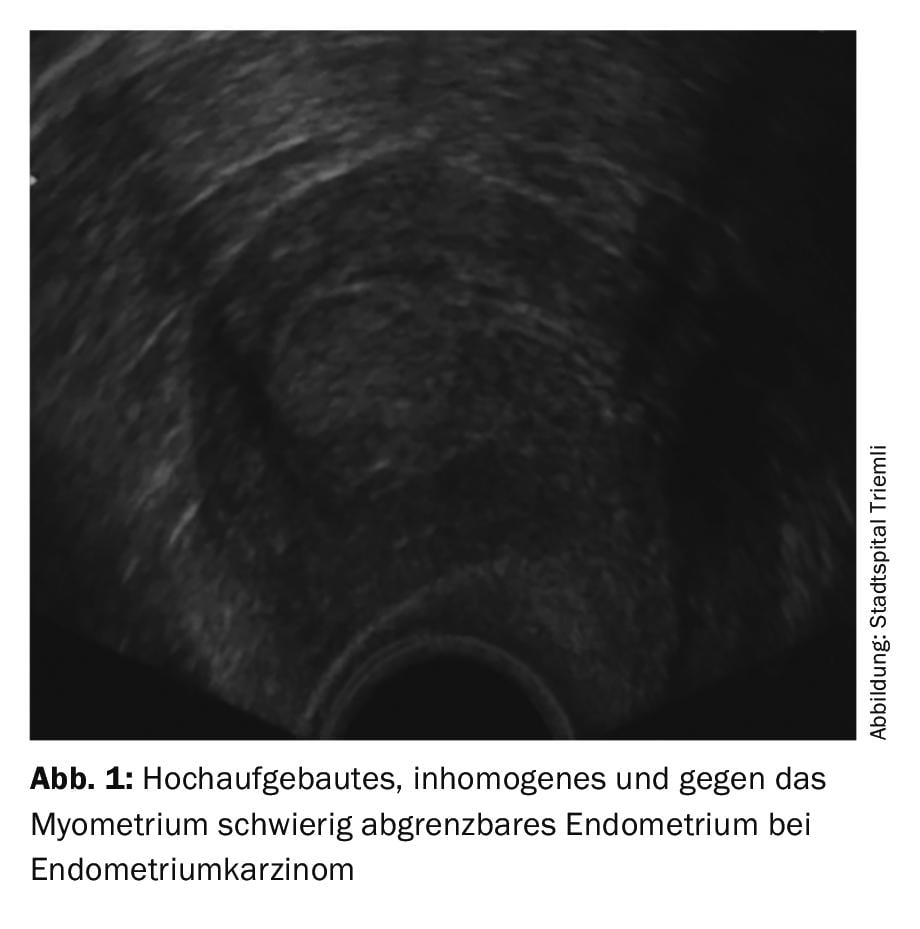
O rastreio geral do carcinoma endometrial ou dos seus precursores com ultra-sons transvaginais não é recomendado para mulheres assintomáticas, uma vez que nenhum benefício foi demonstrado até à data. Isto também se aplica às mulheres em terapia de tamoxifen para o cancro da mama. No entanto, todas as mulheres com hemorragias pós-menopausa ou atípicas na pré-menopausa devem ser examinadas ginecologicamente e por meio de sonografia transvaginal e, se necessário, esclarecidas mais aprofundadamente. Note-se que os carcinomas de tipo II, em particular, nem sempre mostram a imagem sonográfica típica com endométrio altamente construído e não homogéneo (fig. 1).
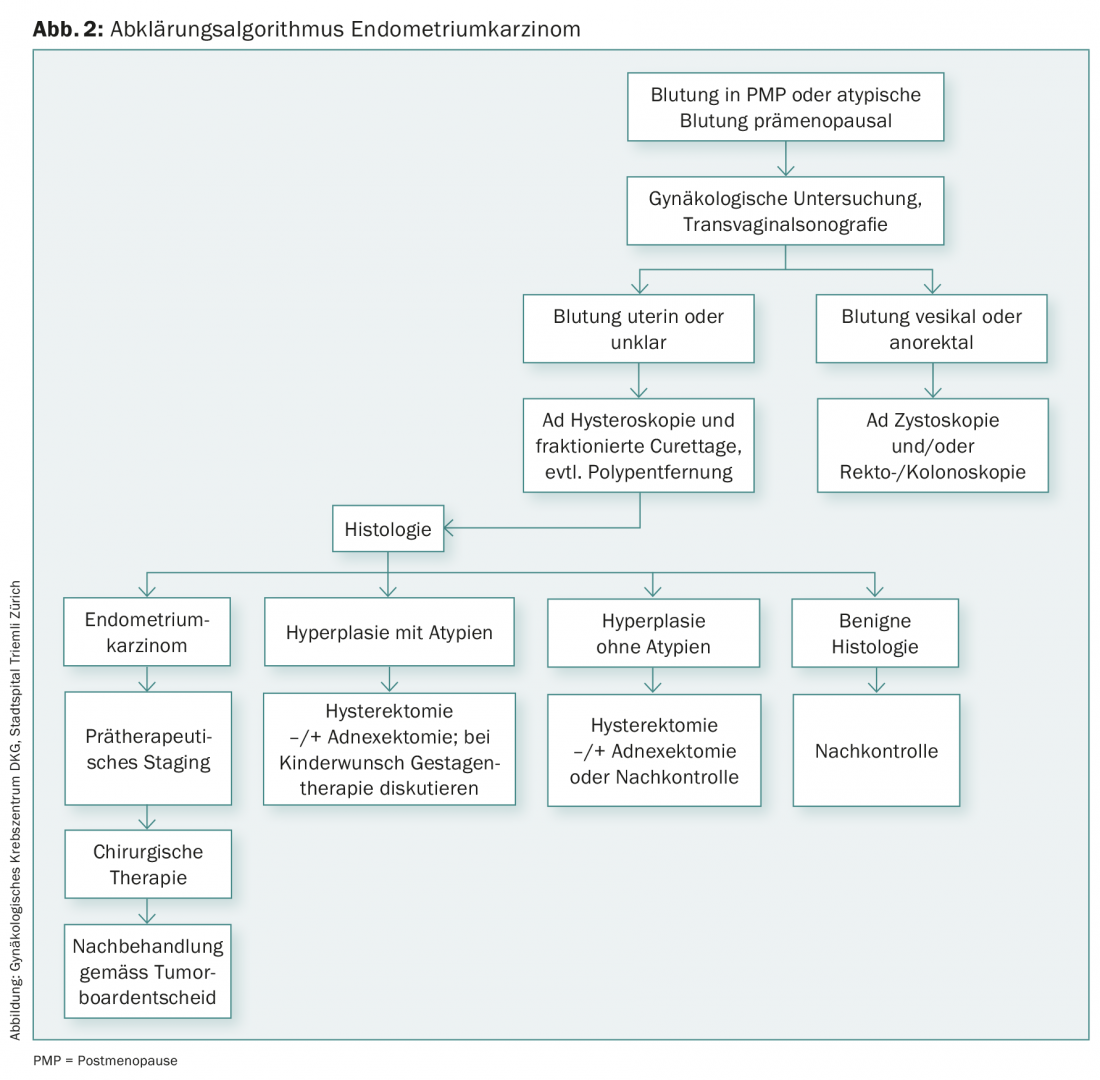
A clarificação histológica, que é geralmente realizada por meio de histeroscopia e curetagem, é particularmente necessária no caso de hemorragias pós-menopausa repetidas e na presença de factores de risco como a obesidade, hipertensão, diabetes mellitus, mas também no caso de PCO (ovários policísticos), síndrome HNPCC ou terapia com tamoxifen (Fig. 2).
Uma vez feito o diagnóstico histológico, recomenda-se o estadiamento radiológico, por exemplo através de tomografia computorizada do abdómen e do tórax, antes de se efectuar a terapia definitiva. O tratamento do carcinoma endometrial consiste principalmente em histerectomia com adnexectomia. No caso de carcinomas tipo I bem ou moderadamente diferenciados sem extensa infiltração miométrica e com gânglios linfáticos retroperitoneais inconspícuos na imagiologia, esta terapia cirúrgica é geralmente suficiente. Além disso, a radioterapia intravaginal deve ser avaliada no pós-operatório.
Nos carcinomas endometrióides G3 e em todos os carcinomas de tipo II, de acordo com as directrizes actuais, é indicada uma linfonodectomia pélvica e para-aórtica para além da histerectomia, bem como o descascamento de tumores em analogia ao carcinoma ovariano no caso de envolvimento peritoneal. Além disso, a quimioterapia (carboplatina e paclitaxel) e, se necessário, a radioterapia percutânea da pélvis são recomendadas na maioria dos casos. O valor de uma linfonodectomia retroperitoneal sistemática é controverso e está actualmente a ser investigado em vários estudos. Especialmente em combinação com radioterapia subsequente, o linfedema das pernas pode ocorrer em até 40% dos pacientes. Actualmente, está a ser avaliado se a linfonodectomia sentinela poderia ter um lugar no algoritmo de tratamento do carcinoma endometrial.
Por um lado, o seguimento é orientado para os sintomas, mas por outro lado, é também importante encontrar a recorrência central no coto vaginal o mais cedo possível, uma vez que esta ainda pode ser tratada sob aspectos curativos. Por esta razão, são feitos esfregaços citológicos da colpotomia de seis em seis meses e é realizada uma ecografia transvaginal em cada controlo. Os intervalos de controlo são estabelecidos de três a quatro meses para os primeiros três anos após a terapia, e depois de seis em seis meses. Os controlos anuais podem ser efectuados a partir de cinco anos após a terapia. As imagens de rotina como a tomografia computorizada ou a ressonância magnética, bem como as verificações laboratoriais não são recomendadas e devem ser realizadas quando estão presentes sintomas específicos [5].
O carcinoma ovariano [6–8]
É feita uma distinção entre o carcinoma ovariano precoce, que se limita à adnexa e ao útero (até ao estádio FIGO IIA), e o carcinoma ovariano avançado, que se propaga peritonealmente e envolve frequentemente um envolvimento extensivo do Douglas, do omentum e dos órgãos abdominais superiores, incluindo a cavidade abdominal. Cúpulas de diafragma e espectáculos de cápsulas de fígado. 10% de todos os cancros ovarianos são genéticos, principalmente devido a uma mutação BRCA (“síndrome do cancro hereditário da mama”). O risco vitalício de desenvolver cancro dos ovários com uma mutação genética comprovada é de até 60%.
No caso do cancro dos ovários, também não há provas de um rastreio eficaz, especialmente nas mulheres com uma mutação BRCA conhecida.
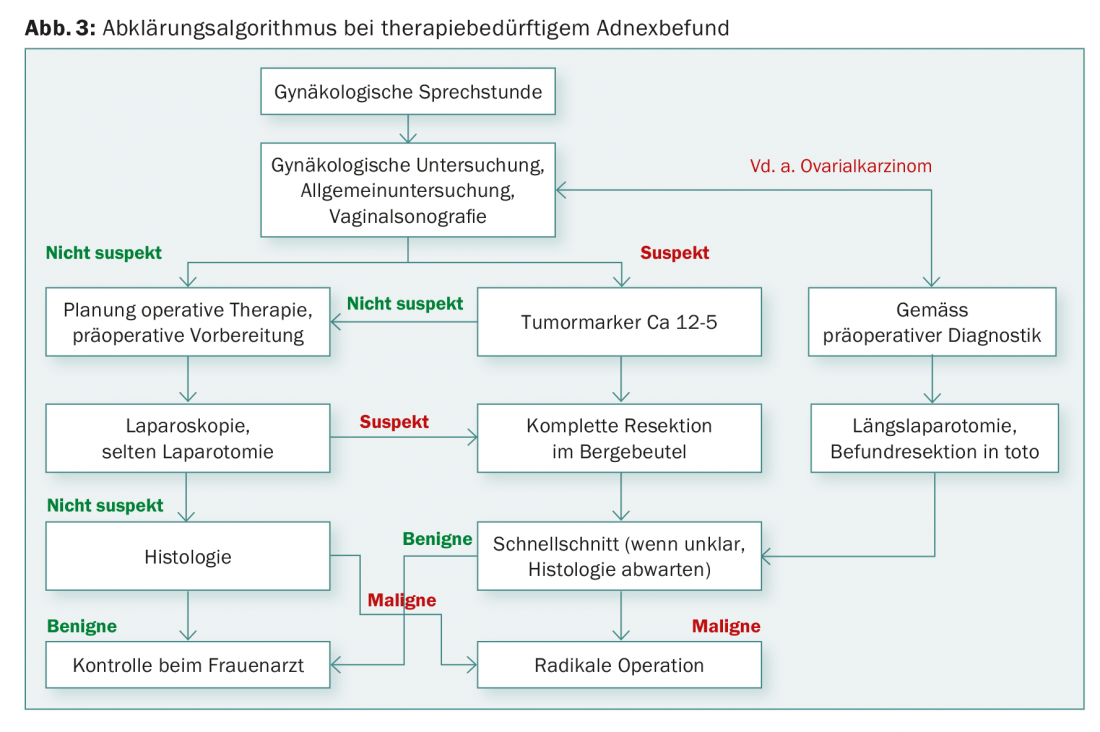
O carcinoma ovariano precoce é frequentemente um achado incidental, no sentido de um achado ad anexo pouco claro com sintomas ausentes ou inespecíficos. No carcinoma ovariano avançado, existem normalmente sintomas não específicos devido à carcinomatose peritoneal – uma sensação de plenitude, aumento do perímetro abdominal, mal-estar, desconforto abdominal difuso, etc. (Figs. 3 e 4).
A terapia do cancro dos ovários consiste na cirurgia seguida de quimioterapia (geralmente seis ciclos de carboplatina/Taxol®). Cirurgicamente, a histerectomia é realizada com adnexectomia bilateral, omentectomia, biopsias peritoneais e linfonodectomia pélvica e para-aórtica e, em certos casos, apendicectomia. No caso de envolvimento peritoneal, a remoção completa de todas as áreas envolvidas em tumores está associada a um melhor prognóstico do que uma cirurgia tumoral incompleta. Isto significa que uma ressecção multivisceral com, por exemplo, ressecção rectosigmóide, outras ressecções intestinais parciais, masturbação do diafragma, ressecção da cápsula hepática e/ou esplenectomia deve ser frequentemente realizada se a condição geral for apropriada. Consequentemente, o ambiente cirúrgico deve ser planeado numa base interdisciplinar com requisitos anestesiológicos e de cuidados intensivos adequados. Se, com base nos esclarecimentos, o diagnóstico ainda não estiver claro ou a remoção cirúrgica completa só for possível de forma questionável, realiza-se principalmente uma laparoscopia diagnóstica ou, se necessário, inicia-se directamente a quimioterapia. Se a resposta for boa, a terapia cirúrgica pode ser executada como debulking intervalado após três ciclos de quimioterapia. Se a ressecção completa não puder ser realizada na fase FIGO III, a quimioterapia é combinada com bevacizumab seguida de terapia de manutenção.
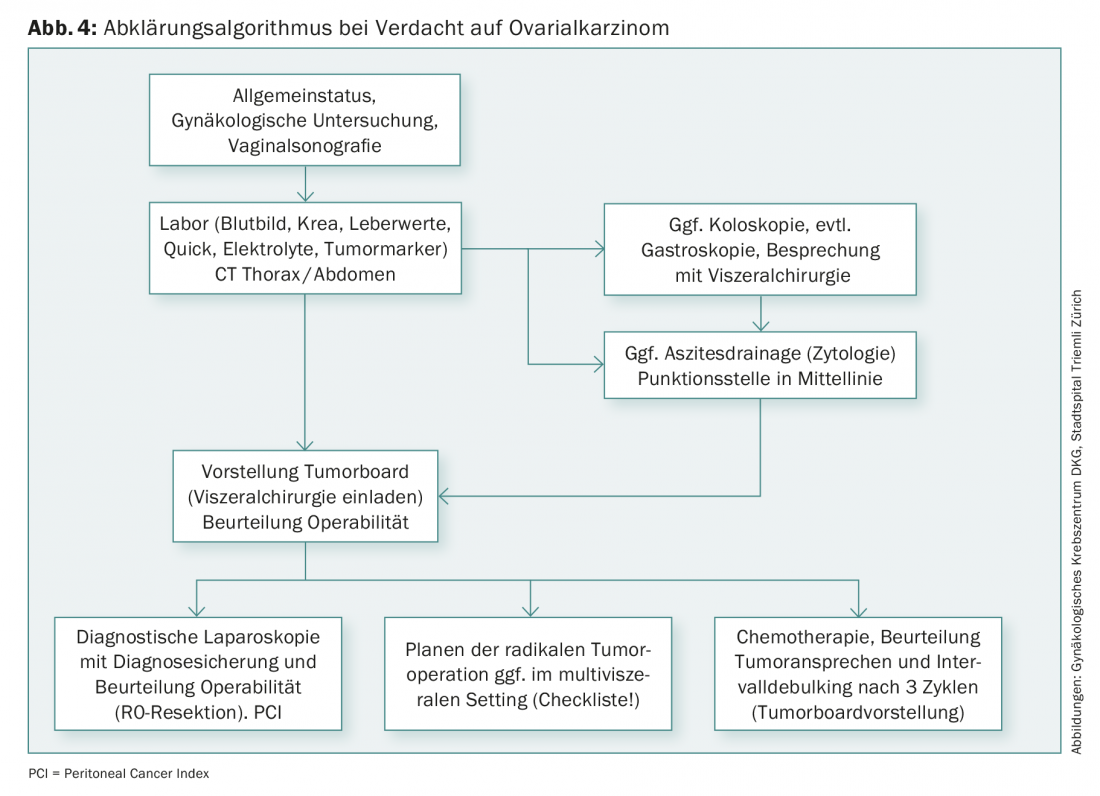
O seguimento do carcinoma ovariano é principalmente orientado para os sintomas com os mesmos intervalos de controlo que para o carcinoma endometrial. Em cada controlo, para além do exame ginecológico, é realizada uma sonografia transvaginal e uma vez por ano é retirado um esfregaço citológico da colpotomia. A tomografia computorizada e os marcadores tumorais só devem ser realizados se os sintomas estiverem presentes e se houver suspeita de recorrência, pois a detecção precoce de recorrência sem sintomas resulta numa pior qualidade de vida com avanço da fase paliativa e efeitos secundários da terapia sem influência na sobrevivência global.
O carcinoma cervical [9,10]
Praticamente todos os carcinomas cervicais são associados ao HPV (Fig. 5), sendo os tipos de HPV 16 e 18 responsáveis por 70-80% de todos os carcinomas cervicais. Estes dois tipos têm sido abrangidos pela vacinação contra o HPV como parte do programa nacional de vacinação desde 2008. O rastreio das lesões pré-cancerosas do colo do útero é realizado com esfregaços cervicais citológicos anuais (esfregaços PAP) e é recomendado pela primeira vez aos 21 anos de idade. Se os três últimos esfregaços não forem notáveis e não houver outros factores de risco, os intervalos podem ser alargados a cada dois ou três anos. Além disso, o rastreio HPV está actualmente a ser discutido em vez do exame citológico [11].
Após o diagnóstico histológico do carcinoma cervical, realiza-se a avaliação clínica e imagiológica da fase do tumor. Nos carcinomas cervicais precoces até ao estádio FIGO Ib1 (tamanho do tumor <4 cm), a terapia cirúrgica é geralmente realizada por meio de histerectomia prolongada e linfonodectomia pélvica e paraaórtica profunda; em fases mais avançadas, a radio-quimioterapia primária combinada. O valor da linfonodectomia sentinela também está actualmente a ser avaliado no carcinoma cervical.
Nos cuidados de acompanhamento, é importante detectar a recorrência central ou a recorrência da parede pélvica numa fase precoce. Por conseguinte, deve ser realizado um esfregaço citológico da colpotomia, sonografia transvaginal e sonografia do sistema pélvico renal em todos os check-ups.
Mensagens Take-Home
- Não existe um rastreio estabelecido e eficaz para o cancro endometrial e ovariano.
- Praticamente todos os carcinomas cervicais são associados ao HPV. Para o carcinoma cervical, há um rastreio eficiente com os esfregaços cervicais citológicos (esfregaços PAP). No futuro, isto será provavelmente feito através de rastreio HPV.
- Toda mulher com hemorragia pós-menopausa ou hemorragia atípica na pré-menopausa deve ser examinada ginecologicamente e por via transvaginal
- sonografia e, se necessário, clarificada por meio de histeroscopia e curetagem.
- A terapia cirúrgica do cancro ovariano avançado requer uma equipa interdisciplinar bem coordenada. O cuidado
- O planeamento pré-terapêutico e a discussão interdisciplinar do conceito terapêutico são cruciais para o resultado.
Literatura:
- Instituto Federal Suíço de Estatística (SFSO), Instituto Nacional de Epidemiologia e Registo do Cancro (NICER): Krebs in der Schweiz, Stand und Entwicklung von 1983 bis 2007.
- Emons G, et al: Versão consultiva. Relatório de orientação. Directriz S3 Diagnóstico, terapia e acompanhamento de doentes com carcinoma endometrial. Número de registo AWMF 032/034OL. 2017.
- Colombo N, et al: Endometrial cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol 2013; 24(Suppl 6): vi33-8.
- Directrizes NCCN: Neoplasias Uterinas. 2017.
- Grupo de Trabalho sobre Oncologia Ginecológica do SGGG: Recomendações para os cuidados posteriores ginecológicos oncológicos. 2009.
- DGGG: S3-Leitlinie Diagnostik, Therapie und Nachsorge maligner Ovarialtumoren. Número de registo AWMF 032/035OL. 2017.
- Ledermann JA, et al: Carcinoma epitelial dos ovários recém-diagnosticado e recaído: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol 2013; 24(Suppl 6): vi24-32.
- Directrizes NCCN: Cancro do Ovário. 2017.
- DGGG, AGO: S3-Leitlinie Diagnostik, Therapie und Nachsorge der Patientin mit Zervixkarzinom. Número de registo AWMF 032/033OL. 2014.
- Directrizes NCCN: Cancro do Colo do Útero. 2017.
- Gerber S, et al: Actualização do rastreio do cancro do colo do útero e acompanhamento por colposcopia. Carta de peritos SGGG n.º 40. 2012.
InFo ONCOLOGy & HaEMATOLOGy 2018; 6(1): 6-10.