Os estados de risco de esquizofrenia são principalmente definidos por sintomas psicóticos atenuados e mudanças subjectivamente percebidas na percepção e no pensamento. Num estado de risco, o tratamento de apoio e monitorização são indicados acima de tudo, mas não o tratamento antipsicótico. No caso de psicose manifesta, o tratamento multimodal com farmacoterapia (com antipsicóticos), a psicoterapia e a reabilitação devem ter lugar prontamente, uma vez que uma maior duração da psicose não tratada tem um efeito negativo no curso da doença e no funcionamento diário do paciente.
As psicoses esquizofrénicas são doenças mentais graves que estão frequentemente associadas a uma perda permanente da qualidade de vida e da função quotidiana [1]. No período pouco antes e no decurso da primeira fase psicótica, são tomadas decisões decisivas para o desenvolvimento futuro da doença [2]. A maioria das pessoas afectadas experimenta sintomas não específicos antes de uma doença esquizofrénica manifesta (Fig. 1).
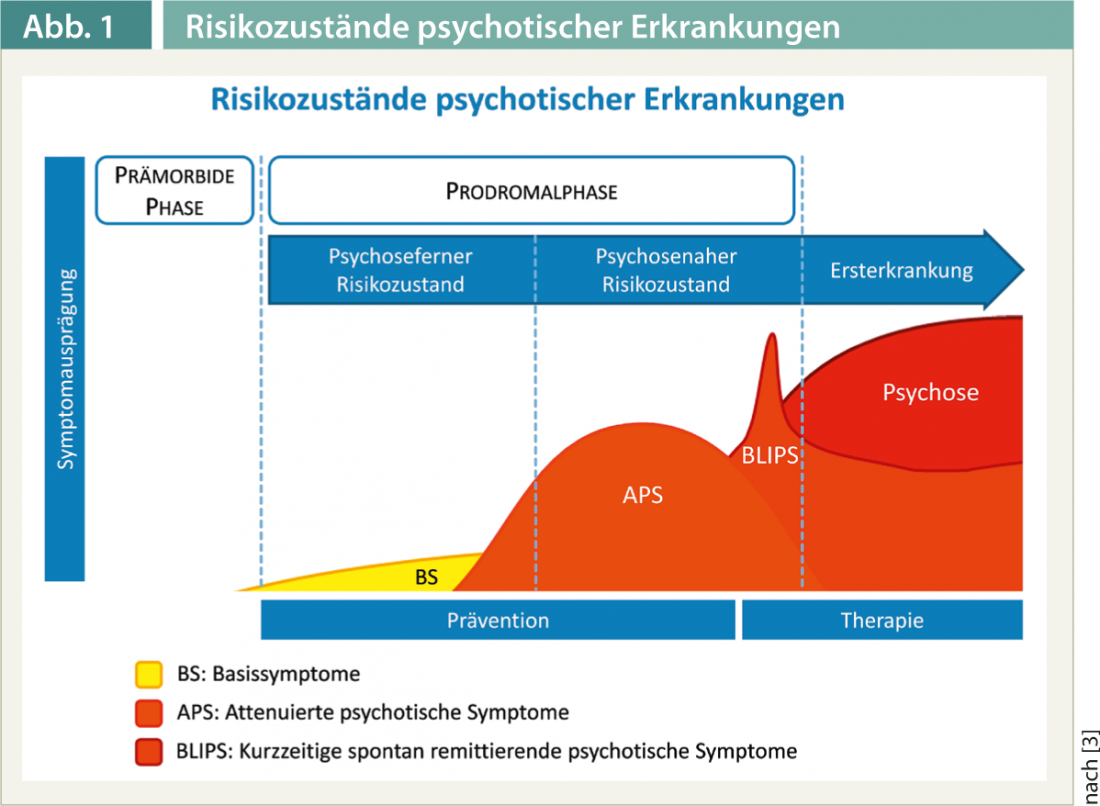
É aqui que entra a detecção precoce de psicoses no sentido da prevenção secundária. Destina-se, portanto, a pessoas que já estão sobrecarregadas pelos sintomas e que procuram aconselhamento e ajuda devido a isso. A tarefa do diagnóstico precoce é assim não só avaliar o risco de psicose e, idealmente, evitar uma transição para uma doença manifesta, mas também tratar os sintomas que já estão presentes.
Avaliação de risco
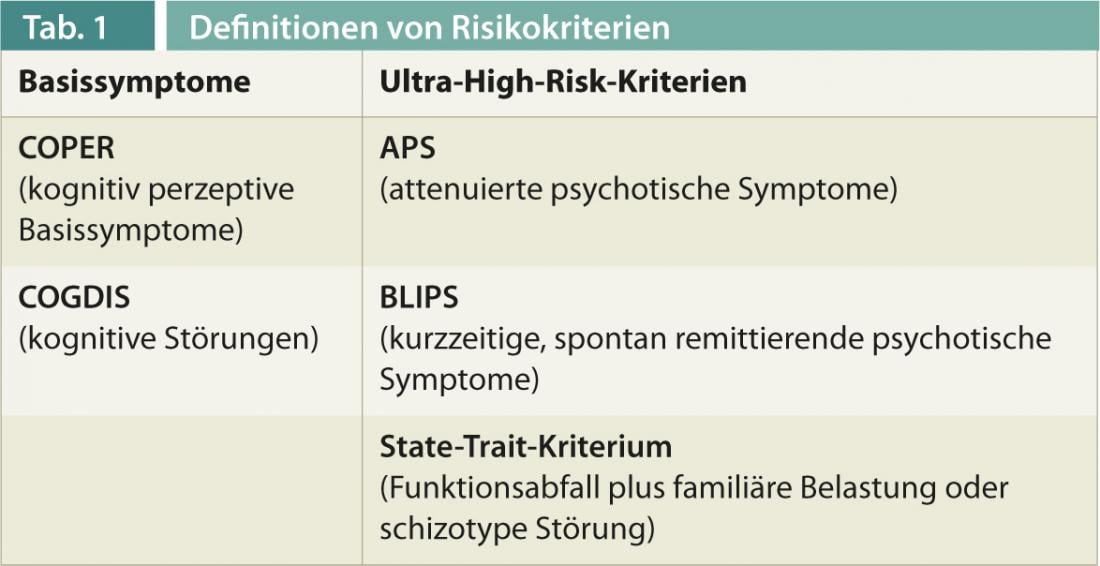
Existem agora definições bem estabelecidas de critérios de risco para avaliar o risco de psicose (Quadro 1) [3]. Existe actualmente uma tendência para utilizar duas abordagens diferentes em paralelo. Uma abordagem persegue principalmente o objectivo de ser capaz de determinar o risco de uma transição iminente para uma doença manifesta. Este estado de risco mais relacionado com a psicose é descrito, por exemplo, pelos critérios de ultra alto risco. Estes baseiam-se na presença de sintomas psicóticos atenuados ou no aparecimento a curto prazo de sintomas psicóticos claros que se atenuam sem tratamento específico. Os critérios de ultra alto risco também são satisfeitos se houver uma queda significativa no nível de funcionamento e, ao mesmo tempo, houver uma carga genética de doença psicótica num parente próximo ou uma desordem de personalidade esquizotipada na própria pessoa afectada. A outra abordagem já capta o estado de risco “precoce” de psicoses-remoto. Baseia-se nos chamados sintomas básicos, que incluem perturbações no pensamento e mudanças na percepção do eu e do ambiente como subjectivamente percebidos pelas pessoas afectadas.
De acordo com uma meta-análise, se os critérios de risco forem cumpridos, existe um risco de cerca de 32% para a pessoa afectada transitar para uma doença esquizofrénica manifesta dentro dos próximos três anos [4]. No entanto, isto também significa que cerca de dois terços das pessoas em estado de risco não desenvolvem esquizofrenia manifesta nos três anos seguintes. No entanto, os estudos individuais mostraram uma grande dispersão das taxas de transição. Curiosamente, as taxas de transição foram mais baixas nos estudos mais recentes, o que, para além dos efeitos de diluição devido à inclusão de pessoas com menor risco de psicose, também pode ser interpretado como uma indicação de tratamento bem sucedido de indivíduos de alto risco.
Como mostram as taxas de transição, a presença de um estado de risco não é necessariamente um sintoma prodrómico de esquizofrenia. Há também uma grande área de sobreposição com outras doenças não psicóticas. Cerca de 40% das pessoas em risco de doença psicótica preenchiam simultaneamente os critérios de diagnóstico para um episódio depressivo e cerca de 15% para um distúrbio de ansiedade [5]. No sentido da desejada redução dos sintomas, tais perturbações adicionais devem ser tratadas de forma apropriada, por exemplo, através da administração de medicação antidepressiva.
Terapia de apoio
De acordo com uma recomendação consensual actual, as pessoas em risco devem geralmente receber terapia de apoio com enfoque nas suas necessidades individuais actuais. Além disso, o uso de métodos de terapia cognitiva e ácidos gordos ómega 3 são avaliados como úteis. Os medicamentos antipsicóticos não são actualmente recomendados no estado de risco, uma vez que os estudos actuais não mostram nenhuma vantagem para o tratamento antipsicótico em comparação com outros tratamentos com menos efeitos secundários [6]. Em casos individuais, contudo, o uso de antipsicóticos pode levar a uma redução da carga sintomática mesmo em estado de risco. O tratamento com medicamentos deve ser cuidadosamente considerado e não deve ser dado apenas porque os critérios de risco de psicose são cumpridos.
Monitorização e recuperação
Outra tarefa essencial de detecção precoce é a monitorização regular dos resultados da saúde mental, de modo que, nos casos em que não seja possível evitar o aparecimento de uma doença manifesta, o tratamento adequado possa ser iniciado sem demora. Isto é particularmente importante porque uma maior duração da psicose não tratada tem um impacto negativo no desenvolvimento futuro dos sintomas e no funcionamento quotidiano [2]. Existe portanto um consenso de que o tratamento é indicado o mais rapidamente possível no caso de uma doença psicótica manifesta. No que diz respeito aos objectivos do tratamento, o foco já não se concentra apenas no controlo dos sintomas e na profilaxia de recaídas, mas a recuperação no sentido da função quotidiana e da qualidade de vida subjectiva está a tornar-se cada vez mais importante. Isto vai de par com o desenvolvimento de abordagens terapêuticas integradas que colocam grande ênfase nos procedimentos psicoterapêuticos e reabilitativos, para além do tratamento antipsicótico.
Farmacoterapia
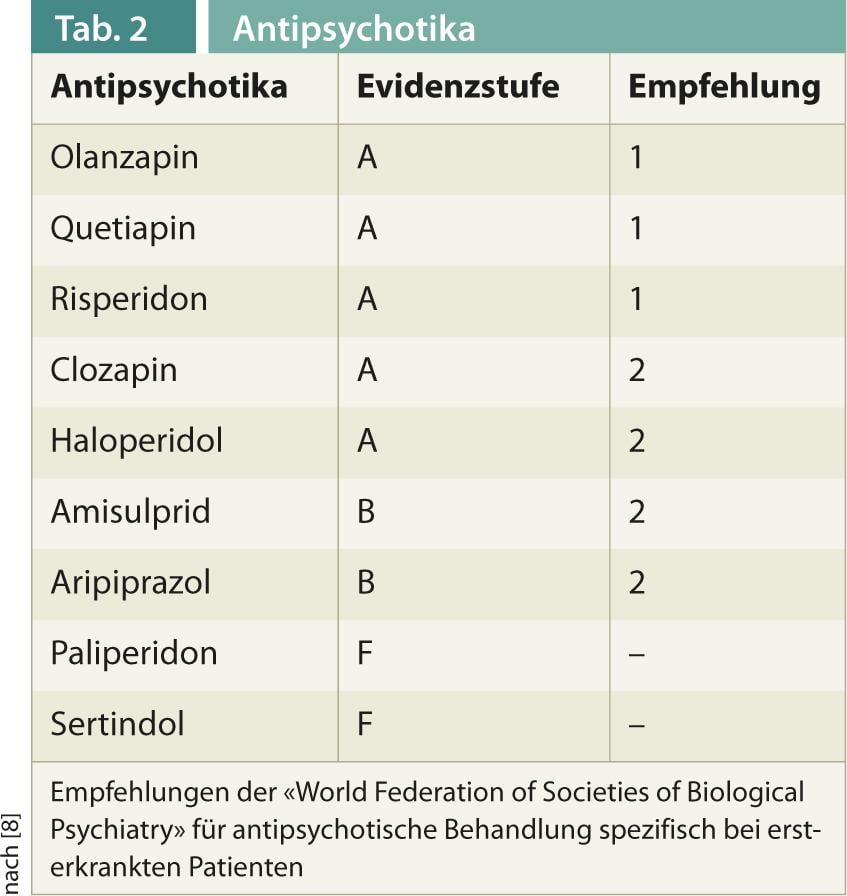
No que diz respeito à farmacoterapia, há consenso de que a terapia antipsicótica deve começar o mais cedo possível em psicose manifesta. As particularidades dos que sofrem pela primeira vez incluem taxas de resposta mais elevadas mesmo em doses baixas, mas também uma maior susceptibilidade a efeitos secundários. As várias directrizes internacionais não tomam uma posição uniforme sobre a preferência por antipsicóticos atípicos em relação aos típicos antipsicóticos. As diferenças de eficácia parecem ser menos pronunciadas do que se supõe [7]. Os antipsicóticos típicos levam mais frequentemente a efeitos secundários motores extrapiramidais, antipsicóticos atípicos ao aumento de peso. Ao mesmo tempo, é de notar que os antipsicóticos atípicos representam um grupo heterogéneo de fármacos. A orientação da “World Federation of Societies of Biological Psychiatry” dá uma recomendação diferenciada baseada em estudos especificamente em doentes com a primeira doença (Tab. 2) [8].
Psicoterapia
Os procedimentos psicoterapêuticos para as manifestações iniciais de psicose incluem diferentes abordagens (Fig. 2) [9]. Um elemento essencial é a psicoeducação, cujos objectivos incluem desenvolver um conceito da doença, promover a adesão à terapia, lidar com a doença e, em última análise, desenvolver uma perspectiva positiva da vida. A psicoeducação é oferecida em diferentes formas e cenários, com um formato de grupo que oferece vantagens em trabalhar em conjunto as questões.

Outro pilar é o trabalho com familiares. Há aqui abordagens que vão desde o fornecimento de informação ao trabalho de comunicação intra-familiar até ao apoio familiar a longo prazo. Embora haja boas provas de trabalho com familiares, a selecção de intervenções específicas dentro destas abordagens continua a ser difícil. Existem agora também boas provas de intervenções psicoterapêuticas no sentido mais restrito, embora tenham sido estudadas quase exclusivamente abordagens baseadas na terapia cognitiva comportamental. Para além da forma e do cenário, os estudos também diferem nos seus objectivos, que incluem a prevenção de recaídas, o tratamento de sintomas persistentes, a melhoria do funcionamento quotidiano e o tratamento da experiência da psicose. A maioria dos estudos foi realizada num ambiente individual, mas também num ambiente de grupo, e normalmente compreendia 16-20 horas.
Reabilitação
Com um foco crescente na função diária dos pacientes, os procedimentos de reabilitação estão a ganhar importância. É de notar que existem poucos estudos empíricos a este respeito para o grupo de pacientes do primeiro episódio com psicoses. Uma excepção é a abordagem do emprego apoiado, em que os pacientes são acompanhados por um técnico de emprego na sua busca directa de trabalho no mercado de trabalho e depois no local de trabalho [10]. Na Suíça, existem numerosos outros serviços de reabilitação profissional e quotidiana que são utilizados de forma rentável na prática. Aqui, seria desejável uma avaliação empírica mais aprofundada em relação a pacientes principiantes, a fim de se poder seleccionar tais ofertas de uma forma mais orientada.
Conclusão
Globalmente, o campo do diagnóstico precoce e tratamento das psicoses esquizofrénicas mostra um desenvolvimento dinâmico que suscita a esperança de que os nossos pacientes terão menos limitações devido às consequências destas perturbações no futuro. No entanto, este rápido desenvolvimento no diagnóstico e no tratamento farmacológico, psicoterapêutico e reabilitativo também representa um desafio que dificilmente pode ser enfrentado pelos actores individuais do sistema de saúde. A fim de se poder cuidar optimamente dos doentes neste ponto crítico do seu desenvolvimento, será necessária no futuro uma maior cooperação entre médicos de clínica geral, clínicas e instalações de reabilitação.
Bibliografia da editora
PD Dr med Karsten Heekeren
PD Dr. med. Stefan Kaiser











