O diagnóstico da SII baseia-se nos critérios da ROM IV e no trabalho de diagnóstico limitado. O eixo intestinal-cérebro é um dos conceitos etiopatogenéticos reconhecidos desta complexa doença multifactorial. As interacções do sistema nervoso central e autonómico desempenham um papel importante. Um diagnóstico diferencial cuidadoso é crucial. A terapia é individual e orientada para os sintomas.
O termo síndrome do cólon irritável (SII) subsume as perturbações funcionais intestinais não específicas. É uma doença complexa multifactorial, e as relações etiológicas e fisiopatológicas ainda não são totalmente compreendidas. O diagnóstico da SII baseia-se nos critérios de Roma IV (síntese 1) e em investigações gastroenterológicas, incluindo a anamnese psicossocial. A SII é a desordem funcional mais comum do tracto gastrointestinal, com uma prevalência estimada de 7-30% na Europa [1]. Dependendo da consistência das fezes, são descritos os três subtipos seguintes: SII tipo Diarreia (SII-D), SII tipo Obstipação (SII-O), SII tipo Misto (SII-M). As pessoas afectadas sofrem de uma degradação da qualidade de vida e existem custos económicos de saúde indirectos e directos significativos associados à mesma. A prevalência de perturbações depressivas é significativamente mais elevada em comparação com a população em geral [2].
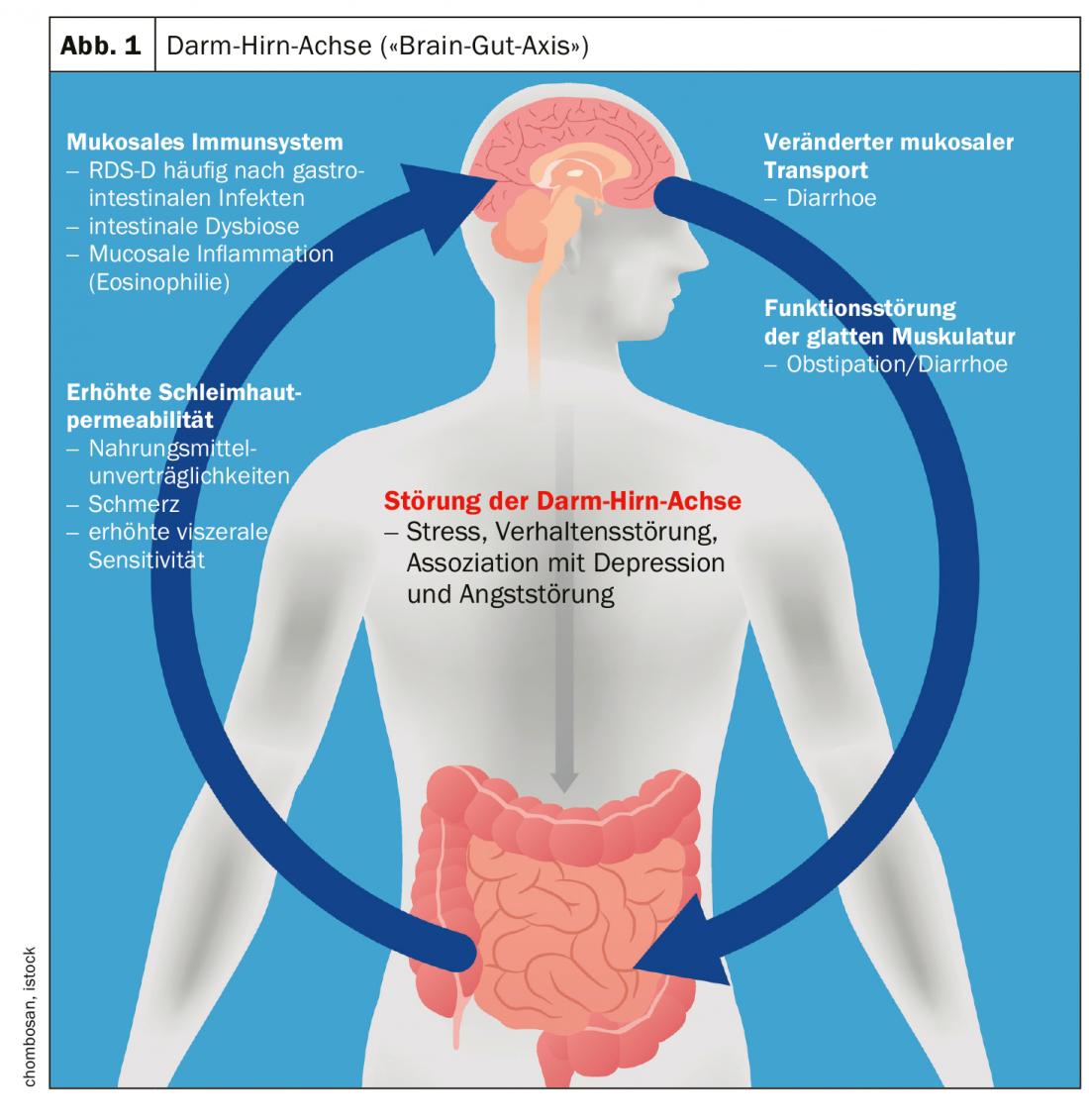
Eixo do cérebro intestinal como componente da etiopatogénese multifactorial
Vários factores patogénicos para a SII e outras queixas funcionais do tracto gastrointestinal são discutidos. Entre outras coisas, o mecanismo da hipersensibilidade visceral, ou seja, o aumento da vigilância a sensações específicas no tracto gastrointestinal, é considerado como desempenhando um papel importante [3,4]. Os limiares perceptuais e de dor para os estímulos intestinais são mais baixos nos doentes com SII, o que pode contribuir para a sensibilização do sistema nervoso central [5]. O tracto digestivo humano é um sistema extremamente sensível que é altamente valorizado internamente. Inúmeras fibras nervosas aferentes geram informação relativa ao conteúdo intestinal e aos processos reguladores da digestão, absorção e defesa imunitária [6].
Há provas de que na SII tanto o processamento central desta informação como a resposta aos sinais intestinais são perturbados [7]. Estes mecanismos têm lugar dentro do eixo intestinal-cérebro (“eixo cérebro-cérebro”), que é um conceito para a interacção dos sistemas autonómico, neuroendócrino e neuroimunológico com o sistema nervoso central [8] (Fig. 1) . Este modelo explicativo inclui também factores psicossociais (por exemplo, processamento de stress). Na próxima versão revista da directriz S3 “Síndrome do Colón Irritável”, o papel do microbioma é discutido em pormenor no capítulo sobre fisiopatologia [9]. A complexidade da doença reflecte-se, entre outras coisas, no facto de que as mesmas correlações não são detectáveis em todas as pessoas afectadas. Alguns conjuntos de processos associados à fisiopatologia da SII são mostrados na figura 1.
Diagnósticos diferenciais guiados por critérios
O diagnóstico da SII é possível com base em testes de diagnóstico limitados e utilizando os critérios de Roma IV [10,11]. Se não houver sinais de alarme (caixa), o diagnóstico de SII pode ser feito se os critérios de Roma forem cumpridos [12]. Se houver sinais de alarme, recomenda-se um diagnóstico alargado. A exclusão de doenças sistémicas relevantes é particularmente importante no primeiro ano após o aparecimento dos sintomas de SII, embora a doença orgânica se encontre em apenas 5% de todos os pacientes com SII [13]. A probabilidade de cancro do cólon após um suposto diagnóstico de SII é de 1% após a idade de 50 anos, o que é significativamente superior à média da população em geral. As directrizes americanas recomendam a colonoscopia em doentes com mais de 50 anos, as directrizes europeias recomendam a colonoscopia na RDS-D mesmo antes dos 50 anos [14,22] .
Nas mulheres, o cancro dos ovários deve ser sempre considerado, uma vez que está frequentemente associado a sintomas semelhantes aos da SII [15]. O diagnóstico sorológico de exclusão da doença celíaca, incluindo a determinação da transglutaminase IgA e dos anticorpos IgA totais, é recomendado em doentes com RDS-D, uma vez que foi demonstrado que a prevalência da deficiência de IgA na doença celíaca é significativamente mais elevada (1,7-3%) do que na população em geral (0,2%) [16]. A calprotectina deve ser determinada nas fezes para o diagnóstico diferencial de doença inflamatória intestinal. Se o nível de calprotectina for <40 µg/g, o risco de doença inflamatória intestinal (DII) é inferior a 1% [17]. As novas adições aos tópicos relevantes na nova versão das directrizes S3 são a sensibilidade ao glúten e a intolerância à histamina. Existem recomendações negativas para testes cientificamente não estabelecidos baseados em IgG para intolerâncias alimentares. Dietas de eliminação desnecessárias e problemáticas são advertidas contra, e uma análise para disbiose nas fezes é também desencorajada [10].
Terapia individual e orientada para os sintomas
Na nova directriz S3 [9], o aspecto da nutrição recebe uma prioridade terapêutica mais elevada. Uma dieta pobre em FODMAP é aconselhada como medida possível, e os prebióticos e probióticos também são recomendados. Entre as terapias orientadas para os sintomas, o óleo de hortelã-pimenta e os antidepressivos tricíclicos são recomendados para a dor para além dos espasmolíticos, enquanto os SSRIs são mais susceptíveis de serem considerados para problemas psicológicos concomitantes. O óleo de hortelã-pimenta tem sido discutido durante anos como um remédio natural eficaz e bem tolerado para pacientes com síndrome do cólon irritável. Uma meta-análise de Khanna e colegas forneceu provas convincentes da sua eficácia [18]. Cinco ensaios randomizados controlados por placebo mostraram uma melhoria geral dos sintomas intestinais irritáveis com a utilização de óleo de hortelã-pimenta. Em particular, a dor abdominal melhorou significativamente. A Task Force do Colégio Americano de Gastroenterologia reconhece o óleo de hortelã-pimenta como superior ao placebo sozinho para a síndrome do intestino irritável [19]. Para além de uma eficácia comprovada a curto prazo da terapia, a tolerabilidade é também boa [20]. O óleo de hortelã-pimenta interage com os canais de cálcio no intestino, onde impede que o cálcio flua para as células musculares lisas. Há um relaxamento do intestino, o que leva a uma redução da motilidade e a uma concomitante redução dos sintomas da dor [20]. Além disso, o óleo de hortelã-pimenta tem propriedades anti-inflamatórias e antibacterianas [20].
Literatura:
- Saha L: Mundo J Gastroenterol 2014; 20(22): 6759-6773.
- Grundmann O, Yoon SL: J Gastroenterol Hepatol 2010;25: 691-699.
- Madisch A, et al: Dtsch Arztebl Int 2018; 115: 222-232.
- Mari A, et al: Adv Ther 2019; 36(5): 1075-1084.
- Soares RLS: Mundo J Gastroenterol 2014; 20(34): 12144-12160.
- Brookes SJH, et al: Nat Rev Gastroenterol Hepatol 2013; 10(5): 286-296.
- Lee YJ, Park KS: World J Gastroenterol 2014; 20(10): 2456-2469.
- Matricon J, et al: Aliment Pharmacol Ther 2012; 36(11-12): 1009-1031.
- Directriz DGVS, actualmente em revisão, www.dgvs.de/wissen-kompakt/leitlinien/dgvs-leitlinien/reizdarmsyndrom, acedida pela última vez em 06.07.2020
- Lacy BE: Gastroenterologia 2016; 150: 1393-1407.
- Lenglinger J: Síndrome do intestino irritável. Johannes Lenglinger, MD. FOMF Basileia, 29.01.2020.
- Whitehead WE, et al: Expert Rev Gastroenterol Hepatol 2017; 11(4): 281-283.
- El-Serag HB, et al: Aliment Pharmacol Ther 2004; 19(8): 861-870.
- AGA: Gastroenerologia 2002; 123(6): 2105-2107.
- Hamilton W, et al: BMJ 2009; 339(7721): 616.
- Burri E, Szabo M: HAUSARZT PRAXIS 2019; 14(1): 11-18.
- Menees SB, et al: Am J Gastroenterol 2015; 110(3): 444-454.
- Khanna R, et al: J Clin Gastroenterol 2014; 48: 505-512.
- Ford AC, et al: Am J Gastroenterol 2014; 109 (1): 2-26.
- Fantasmas CE, et al. JSM Gastroenterol Hepatol 2015; 3(1): 1036.
- Lacy BE, Patel NK: J Clin Med.2017 26 de Outubro;6(11).
- Layer P, et al: S3 Guideline Irritable Bowel Syndrome. Journal of Gastroenterol 2011; 49(2): 237-293.
- Vanner SJ: Gastroenterologia 2016; 150: 1280-1291
PRÁTICA DO GP 2020; 15(9): 23-24













