Diarreia, dor abdominal, febre e perda de peso – sintomas não específicos que, em conjunto, são típicos da doença de Crohn. Mas tenha cuidado: A tuberculose intestinal também pode estar escondida por detrás da aparência. O diagnóstico exato é crucial, uma vez que o início da terapia imunossupressora quando se suspeita de doença de Crohn favorece a progressão da tuberculose.
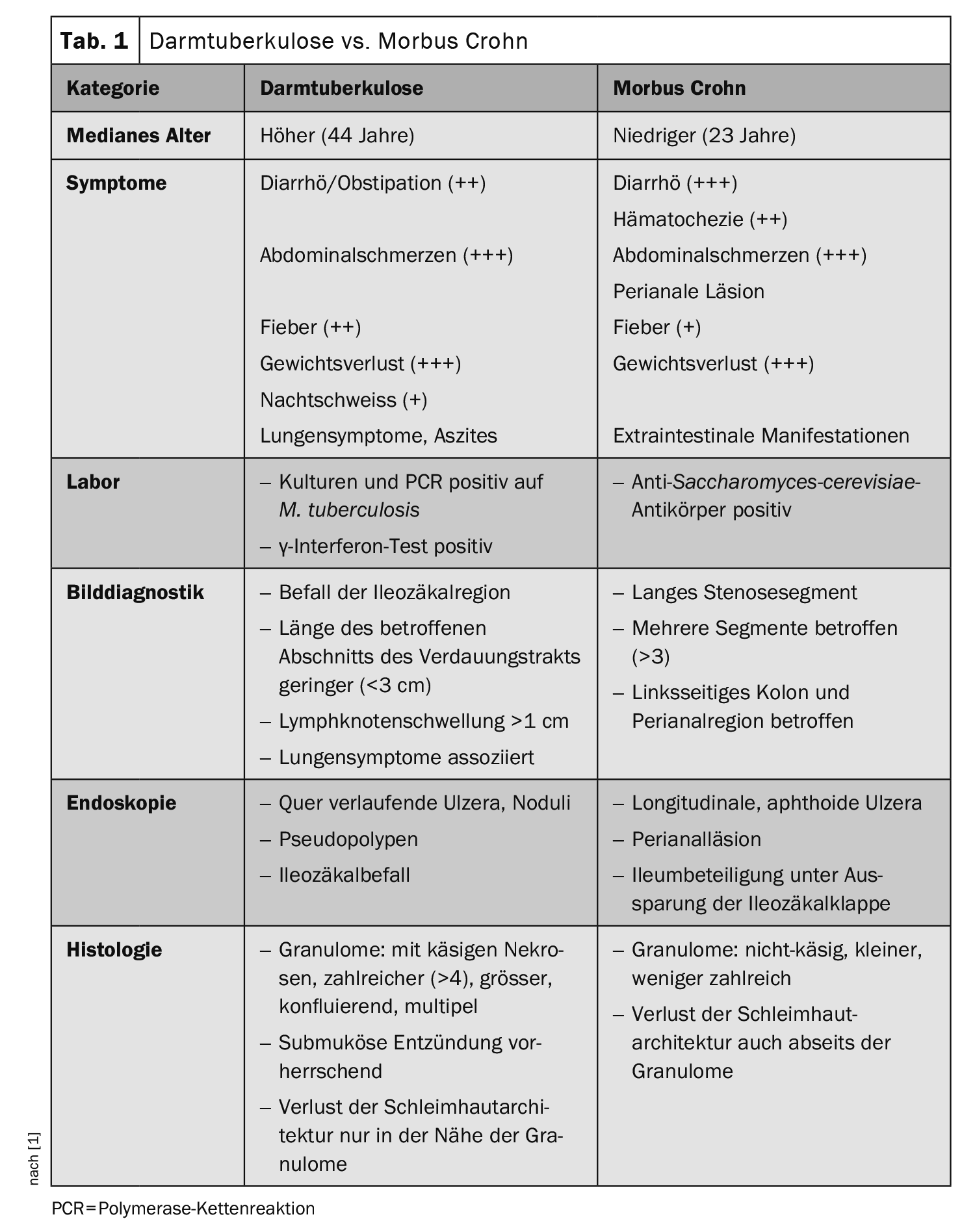
Na Suíça, cerca de 550 pessoas são afectadas anualmente pela tuberculose (TB). A incidência é de 6,5 casos por 100.000 pessoas, 77% das pessoas afectadas vêm do estrangeiro. A maioria dos casos afecta os pulmões (cerca de 70%), mas, em princípio, qualquer órgão pode ser afetado. A tuberculose intestinal é particularmente difícil de diagnosticar, uma vez que os sintomas sugerem confusão com a doença de Crohn (Quadro 1).
Para ilustrar este facto, Thomas Calixte, médico interno do CHUV de Lausanne, e colegas relatam o caso de um doente de 48 anos, de origem turca, a quem foi diagnosticada a doença de Crohn há 2 meses [1]. O homem tinha tido anteriormente diarreia com astenia, perda de peso de 15 kg e suores noturnos durante um ano. Uma ileocolonoscopia revelou duas úlceras com bordos eritematosos na mucosa do íleo terminal e uma úlcera no ceco com mucosa ligeiramente eritematosa.
Foi iniciada uma terapêutica com corticosteróides, seguida de um tratamento adicional com azatioprina (após um teste de γ-interferão negativo). A tosse e o agravamento dos sintomas B levaram finalmente à realização de uma TAC torácica, que revelou várias cavidades no lobo superior esquerdo. Um teste PCR para Mycobacterium tuberculosis na expetoração foi positivo e confirmou o diagnóstico de tuberculose pulmonar. Como os sintomas digestivos com diarreia não se alteraram, considerou-se a hipótese de tuberculose intestinal, confirmada por PCR para M. tuberculosis nas biópsias ileocecais previamente efectuadas.
O tratamento imunossupressor foi então interrompido, após o que os sintomas pulmonares e intestinais melhoraram gradualmente no decurso de uma terapia anti-tuberculose quádrupla.
A região ileocecal é a mais frequentemente afetada
A tuberculose intestinal é geralmente causada pela ingestão de expetoração contaminada com M. tuberculosis na presença de tuberculose pulmonar, escrevem os autores. Menos frequentemente, a infestação ocorre por via hematogénica ou linfática ou através de infeção por contacto. A região ileocecal é a mais frequentemente afetada, correspondendo a 65% dos casos. Sintomas respiratórios como tosse, expetoração com sangue ou dispneia podem ocorrer em formas avançadas devido à infestação pulmonar.
De acordo com as recomendações da Organização Mundial de Gastroenterologia (WGO), o diagnóstico de tuberculose intestinal pode ser feito se um de quatro critérios for cumprido:
- Culturas de tecidos positivas para M. tuberculosis (biopsia do cólon, gânglios linfáticos)
- Teste PCR positivo para M. tuberculosis
- Deteção histológica de bastonetes típicos resistentes ao ácido e ao álcool (deve ser confirmada por teste PCR para M. tuberculosis )
- Evidência histológica de granulomas em queijo (deve ser confirmada por teste PCR para M. tuberculosis ).
Diagnóstico através de teste PCR
De acordo com os autores, os testes laboratoriais de rotina são inespecíficos. O teste de γ-interferão, que é utilizado principalmente como teste de rastreio antes do início da imunossupressão, pode fornecer uma indicação do diagnóstico se o resultado for positivo, mas não indica, por si só, tuberculose ativa. Radiologicamente, a infestação da região ileocecal, em particular, um comprimento curto da secção afetada do trato digestivo (<3 cm) und das Vorhandensein von Lymphknotenschwellungen>1 cm) pode indicar um diagnóstico de tuberculose intestinal.
O exame endoscópico também pode revelar apenas algumas características específicas, mas tem a vantagem de permitir a realização de biópsias para exame histopatológico. Na histopatologia, a tuberculose intestinal pode ser diagnosticada de acordo com a WGO, através da deteção de bastonetes álcool-ácido resistentes ou de um granuloma caseoso (de preferência na biopsia ileocecal). No entanto, deve ser tida em conta a baixa sensibilidade (68%) e o elevado risco de resultados falsos negativos. Os autores referem, por isso, a possibilidade de aumentar a sensibilidade através de amostragens repetidas (pelo menos 8-10 biópsias).
A sensibilidade da deteção cultural também é baixa (10-35%). Um teste PCR para o complexo M. tuberculosis promete maior sucesso em casos de suspeita de TB. A sensibilidade da PCR em biópsias do íleo é de até 65%, a especificidade é muito elevada, 93-100%. Por conseguinte, um teste PCR negativo não exclui a tuberculose intestinal. Microscopicamente, a deteção de bastonetes resistentes ao ácido e ao álcool oferece um teste rápido e muito específico (100%), embora com baixa sensibilidade (17,3-31%), dependendo do estudo. A OMS recomenda um teste PCR para o complexo M. tuberculosis em caso de suspeita de tuberculose.
A medicação responde bem
Se a tuberculose intestinal não for tratada ou for tratada de forma inadequada, podem surgir complicações como a obstrução intestinal (24%), associadas a um aumento da morbilidade e da mortalidade. São igualmente descritas perfurações, estenoses, fístulas intestinais e hemorragias no trato digestivo.
A resposta ao tratamento medicamentoso padrão (2 meses de terapia quádrupla com rifampicina, isoniazida, etambutol e pirazinamida, seguidos de 4 meses de terapia dupla com rifampicina e isoniazida) é considerada muito boa. O risco de intervenção cirúrgica não indicada pode assim ser reduzido através de um diagnóstico correto, escrevem Calixte e colegas. A monitorização das concentrações dos medicamentos antituberculose pode ser útil para limitar o risco de sobredosagem ou subdosagem, tendo em conta a possibilidade de má absorção devido a inflamação intestinal.
Literatura:
- Calixte T, Konascha A, von Garnier C, et al: Tuberculose intestinal: O grande imitador. Swiss Medical Forum 2023; 23(44): 1404-1407; doi: 10.4414/smf.2023.1265460377.
PRÁTICA DE GASTROENTEROLOGIA 2024; 2(1): 19-20
Imagem da capa: Esta fotomicrografia revela Mycobacterium tuberculosis bactérias com ácido-rápido Coloração de Ziehl-NeelsenAmpliação de 1000 X. As colorações ácido-resistentes dependem da capacidade das micobactérias para reterem o corante quando tratadas com ácido mineral ou com uma solução ácido-álcool, como as colorações de Ziehl-Neelsen ou de Kinyoun, que são métodos de carbolfucsina específicos para M. tuberculosis.
Autor: CDC/Dr. George P. Kubica (wikimedia)