Qual é o benefício de novos medicamentos nas classes de substâncias dos inibidores SGLT-2 e agonistas receptores de GLP-1 (AR)? Que pacientes beneficiam mais e em que casos estão indicados os inibidores de DPP-4 ou metformina? Com base nos dados actuais dos ensaios clínicos, o SGED recomenda um ajustamento da estratégia de tratamento e a implementação de uma terapia multifactorial personalizada.
A prevalência da diabetes aumenta com a idade e é mais elevada na faixa etária acima dos 65 anos. De acordo com a International Diabetes Foundation (IDF), haverá cerca de 438 milhões de pessoas com diabetes em todo o mundo em 2030 (7,8% da população adulta) [1]. Em 90% dos casos, é diabetes tipo 2. O número de casos não relatados é elevado: “Cerca de 30-40% não são diagnosticados na Europa e no mundo inteiro”, diz o Prof. Lehmann. O diagnóstico precoce e o tratamento adequado podem reduzir o risco de doenças secundárias. Entre outras coisas, a diabetes está associada a um risco acrescido de complicações cardiovasculares. Como vários resultados de estudos mostram, o risco de ataque cardíaco é muitas vezes maior nas pessoas com diabetes em comparação com a população em geral [2,3]. As sequelas cardiovasculares da diabetes estão associadas a um maior risco de mortalidade – “75% de todos os pacientes com diabetes tipo 2 morrem de uma causa cardiovascular”, diz o Prof. Lehmann. No que diz respeito aos factores de influência envolvidos, o nível de HbA1c mostra uma clara associação com eventos cardiovasculares (enfarte do miocárdio, apoplexia, PAVK, insuficiência cardíaca); quanto mais baixo for o nível de HbA1c, menor será o risco [4]. Um HbA1c alvo de 6-7% ajuda a prevenir complicações microvasculares e macrovasculares, explica o orador.

Os inibidores SGLT-2 e GLP-1-RA oferecem muitas vantagens
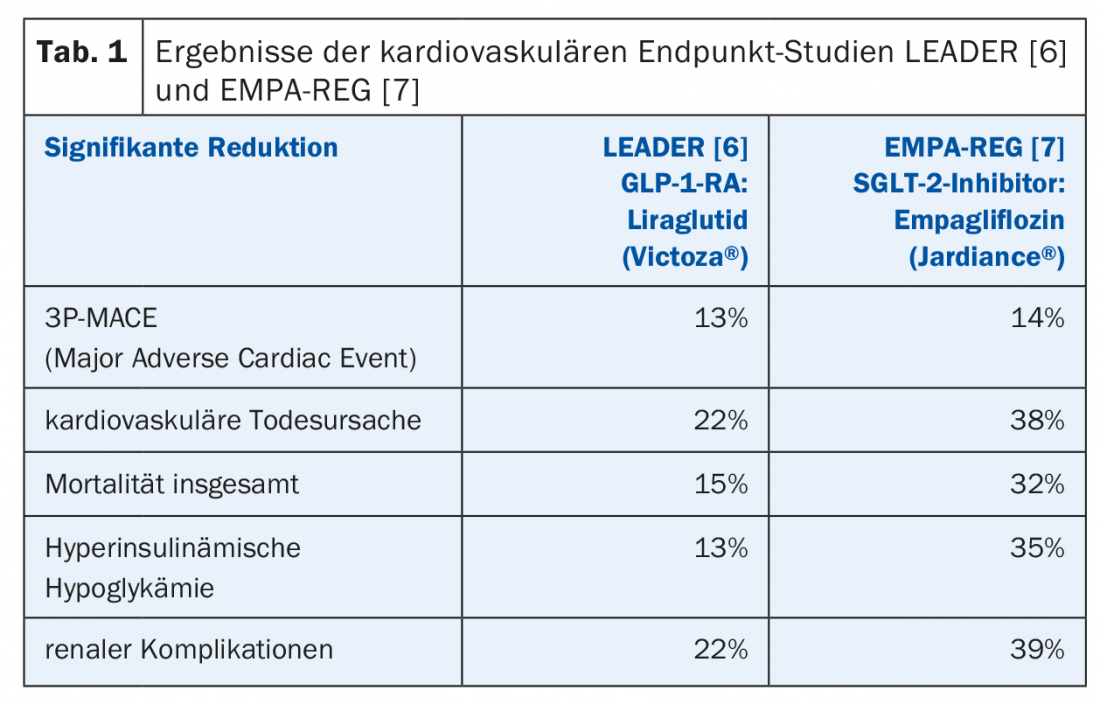
Na Suíça, existem agora oito classes diferentes de medicamentos para a diabetes e seis classes de insulinas. A Sociedade Suíça de Endocrinologia e Diabetologia (SGED) [5] chegou à conclusão de que o regime terapêutico válido desde 2016 precisa de ser revisto para que os inibidores SGLT-2 e GLP-1-RA ganhem mais peso. “Queremos um esquema simples baseado nas principais características clínicas e desejos dos pacientes”, resume o Prof Lehmann. Um olhar sobre os estudos realizados no período 1993-2014 mostra que muita coisa mudou. GLP-1-RA (ensaio LEADER) [6] e os inibidores SGLT-2 (ensaio EMPA-REG) [7] conseguiram reduções tanto em complicações microvasculares como macrovasculares e taxas de mortalidade (Tab. 1). Novos dados de ensaios sobre o inibidor de dapagliflozina SGLT-2 foram apresentados nas Sessões Científicas da Associação Americana do Coração de 2018 em Chicago: O estudo DECLARE-TIMI 58 (n=17160) comparou a dapagliflozina com placebo durante um período de cinco anos para efeitos sobre os resultados cardiovasculares (pontos finais primários: Hospitalização devido a insuficiência cardíaca e morte por causas cardiovasculares). Foi demonstrado que o Dapagliflozin (Forxiga®) reduz significativamente as taxas de mortalidade e hospitalização devido a insuficiência cardíaca em pessoas com diabetes tipo 2 [8]. Entre os RAs GLP-1, liraglutide Victoza® ou semaglutide Ozempic®, que foi aprovado na Suíça desde Julho de 2018, mostraram os efeitos mais positivos [9]. Os inibidores DPP-4 são seguros mas não têm nenhum benefício cardiovascular comprovado, disse o orador.
Para além da redução das complicações cardiovasculares, de acordo com o SGED, outros critérios são de particular relevância no que diz respeito à indicação. As quatro prioridades seguintes foram identificadas como relevantes para a tomada de decisões:
a) Redução das complicações cardiovasculares
b) Redução da insuficiência renal
c) Redução do risco de hipoglicémia
d) Aplicação
Como mencionado acima, os inibidores GLP-1-RA e SGLT-2 provaram ser os mais eficazes na redução dos riscos cardiovasculares. Em casos de função renal prejudicada, o SGED recomenda a prescrição de inibidores DPP-4 ou GLP-1-RA. Se o foco for a redução do risco de hipoglicemia, podem ser usados inibidores de metformina ou DPP-4. Em termos de redução de peso, os GLP-1-RAs funcionam melhor do que os inibidores SGLT-2, embora ao contrário das sulfonilureias, a metformina também pareça ter um efeito benéfico no controlo de peso. Se o factor de custo tiver prioridade, podem ser utilizadas sulfonilureias e metformina. Na Suíça, a pressão dos custos não é geralmente o critério de decisão, de modo a que outros critérios de tratamento possam ser tidos em conta, disse o orador.
O número de medicamentos considerados nas novas recomendações SGED é assim reduzido para os seguintes quatro: metformina, inibidores SGLT-2, GLP-1-RA e inibidores DPP-4.
Entre os inibidores SGLT-2, a empaglifozina e Forxiga® (dapagliflozina) têm actualmente a melhor base de evidência. Entre os RAs GLP-1, Victoza® (uma vez por dia) e Ozempic® (uma vez por semana) tiveram o melhor desempenho e entre os inibidores DPP-4, o sitagliptin teve o melhor desempenho. Entre os insulinos, Degludec (Tresiba®) tem as melhores provas, disse o orador. As recomendações revistas já não incluem os medicamentos com uma quota de mercado de <5%: Glitazonas (contra-indicadas na insuficiência cardíaca), α-glucosidase inibidores (flatulência como efeito secundário), glinídeos (deve ser aplicada várias vezes ao dia).
As quatro questões de orientação clínica das recomendações do SGED da edição de 2016 foram adoptadas na versão revista: 1. existe uma deficiência de insulina? 2. Função renal: eGFR <30 ml/min.., 3. doença cardiovascular presente? 4. insuficiência cardíaca sim/não?
- Deficiência de insulina: Se houver uma deficiência de insulina, o tratamento é com insulina basal; a melhor evidência existe para Tresiba®, que foi aprovada na Suíça desde 2013 – é a única insulina que foi testada num estudo de não-inferioridade com glargina de insulina no que respeita ao resultado cardiovascular (estudo DEVOTE) [10]. Depois disso, deve-se administrar a partir de Ryzodeg® (combinação de Tresiba® e NovoRapid®) ou um sistema de mini-base em bolus (insulina basal e GLP-1-RA), por exemplo sob a forma de Xultophy®. Se o paciente for recompensado e o diagnóstico de diabetes tipo 2 não for completamente certo, isto pode ser verificado novamente depois, explica o orador.
- Função renal deficiente: Em relação à função renal (eGFR <30 ml/min), inibidores DPP-4 ou GLP-1-RA são indicados; se os níveis alvo não forem atingidos, mudar para insulina basal. No grupo eGFR 30-60 ml/min (25% de todos os pacientes com diabetes), a nefroprotecção pode ser alcançada com inibidores SGLT-2 e GLP-1-RA. No caso de função renal deficiente, a metformina deve ser reduzida e deve ser tomada a uma taxa de filtração glomerular estimada eGFR <30 ml/min não devem ser mais utilizados. Se os valores da função renal estiverem na gama eGFR 30-45 ml/min, a dosagem da metformina deve ser reduzida para metade. Com excepção da linagliptin, a maioria dos inibidores de DPP-4 precisa de ser reduzida. Se os valores alvo não forem atingidos, o paciente é mudado para uma insulina com o menor risco possível de hipoglicémia (novas insulinas de acção prolongada, como a Tresiba®). Os inibidores SGLT-2 já não são eficazes para baixar o HbA1c abaixo de 45 ml/min, o que corresponde ao limite inferior para a utilização desta classe de substância definida no compêndio.
- Doença cardiovascular: Na presença de doença cardiovascular, os inibidores SGLT-2 e GLP-1-RA são também preferíveis, para além da metformina. A melhor prova é a empagliflozina (Jardiance®) para os inibidores SGLT-2 e o liraglutido (Victoza® semaglutido) para a GLP-1 RA. Para o IMC >28, deve ser utilizada a AR GLP-1. Se não houver doença cardiovascular, os inibidores DPP-4 também podem ser utilizados. O orador assinalou que a doença arterial periférica (PAVD) é uma doença cardiovascular que muitas vezes não é diagnosticada correctamente. “Cerca de 25% de todos os pacientes têm doenças cardiovasculares sintomáticas e cerca de 50% têm doenças assintomáticas”, disse ele.
- Insuficiência cardíaca: Na presença de insuficiência cardíaca, os inibidores SGLT-2 são claramente preferíveis, independentemente de o paciente já ter insuficiência cardíaca ou de estar a ser tratado preventivamente. Segundo o orador, há estudos que mostram que a cardiomiopatia associada à diabetes pode ser detectada em mais de dois terços dos doentes com diabetes sem insuficiência cardíaca. 25% de todos os doentes com diabetes sem insuficiência cardíaca conhecida têm insuficiência cardíaca na ecografia cardíaca, dois terços dos quais têm insuficiência cardíaca diastólica.
Conclusão
“Os novos medicamentos mostraram que as complicações microvasculares, especialmente as complicações renais, foram reduzidas, mas que a macrovascular e a insuficiência cardíaca também foram muito positivamente afectadas”, resume o Prof Lehmann. Tendo em conta as últimas descobertas científicas, coloca-se a questão de saber se não é possível limitar-se às duas classes de medicamentos inibidores GLP-1-RA e SGLT-2, se não houver deficiência de insulina. A ADA-EASD 2018 sugere uma limitação aos inibidores GLP-1-RA e SGLT-2, guiada pelas duas perguntas orientadoras seguintes: O doente tem uma doença cardiovascular? 2. o doente tem doença renal crónica? Se o primeiro, os RAs GLP-1 devem ser preferidos (alternativa: inibidores SGLT-2). Se este último for o caso, os inibidores SGLT-2 devem ser a primeira escolha (alternativa: GLP-1-RA).
Em contraste com o estado actual do conhecimento é a baixa quota de mercado dos inibidores GLP-1-RA e SGLT-2. Neste contexto, a remoção de barreiras entre os médicos é uma questão; as estratégias de tratamento que já não estão actualizadas devem ser revistas e adaptadas. Além disso, a assunção dos custos dos novos medicamentos para a diabetes pelas companhias de seguros de saúde ainda não está garantida na Suíça.

Segundo a SGED, para além dos inibidores SGLT-2 e GLP-1-RA, também podem ser utilizados inibidores metformina e DPP-4, devendo a decisão para a preparação adequada ser individualizada (com referência aos critérios de decisão mencionados nas recomendações da SGED). A terapia personalizada e multifactorial demonstrou ser a mais promissora (Visão Geral 1). O envolvimento dos doentes na determinação da estratégia de tratamento deve ser um princípio importante da terapia.
Um estudo dinamarquês confirma que o diagnóstico precoce e o tratamento adequado reduzem o risco de mortalidade das pessoas com diabetes. Consequentemente, os doentes com terapia individualizada e multifactorial têm uma esperança de vida comparável à das pessoas sem diabetes [11,12].
Fonte: FOMF Diabetes Update Refresher, 15-17 Novembro 2018, Zurique
Literatura:
- Fundação Internacional de Diabetes (IDF): Atlas da Diabetes 2009,4ª edição, www.diabetesatlas.org/resources/previous-editions.html, última vez que se acedeu 05.01.2019.
- Gregg EW, et al: Changes in diabetes-related complications in the United States, 1990-2010. N Engl J Med 2014; 370(16): 1514-1523.
- Haffner SM, et al: Mortalidade por doença coronária em indivíduos com diabetes tipo 2 e em indivíduos não diabéticos com e sem enfarte do miocárdio prévio. N Engl J Med 1998; 339(4): 229-334.
- Stratton IM, et al: Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study. BMJ 2000; 321(7258): 405-412.
- Sociedade Suíça de Endocrinologia e Diabetologia (SGED), www.sgedssed.ch, último acesso 05.01.2019.
- Marso SP, et al: LEADER Trial: Liraglutide e resultados cardiovasculares na diabetes tipo 2. N Engl J Med 2016; 375: 311-322.
- Zinman B, et al: Empagliflozin, resultados cardiovasculares, e mortalidade na diabetes tipo 2. N Engl J Med 2015; 373: 2117-2128.
- Wiviott SD: Dapaglifozin e Resultados Cardiovasculares na Diabetes Tipo 2. N Engl J Med 2018 Nov 10. doi: 10.1056/NEJMoa 1812389 [Epub ahead of print].
- Swissmedic, www.swissmedic.ch, último acesso 05.01.2019.
- Marso SP, et al: DEVOTE Study Group. Eficácia e segurança de degludec versus glargina na diabetes tipo 2. N Engl J Med 2017; 377: 723-732.
- Griffin SJ, et al: Effect of early intensive multifactorial therapy on 5-year cardiovascular outcomes in individuals with type 2 diabetes detected by screening (ADDITION-Europe): a cluster-randomised trial. Lancet 2011; 378: 156-167.
- Carstensen B, et al.: The Danish National Diabetes Register: trends in incidence, prevalence and mortality. Diabetologia 2008; 51: 2187-2196.
PRÁTICA DO GP 2019; 14(1): 38-40