Novas descobertas de estudos influenciaram a visão das duas doenças dermatológicas acne e rosácea nos últimos anos. Entre outras coisas, a patogénese da acne está agora melhor descrita e estão disponíveis novas opções para o tratamento da acne de caule. Na rosácea, foi introduzida uma classificação da doença orientada para os sintomas e o objectivo terapêutico foi adaptado.
Novas descobertas de estudos influenciaram a visão das duas doenças dermatológicas acne e rosácea nos últimos anos. Entre outras coisas, a patogénese da acne está agora melhor descrita e estão disponíveis novas opções para o tratamento da acne de caule. Na rosácea, foi introduzida uma classificação da doença orientada para os sintomas e o objectivo terapêutico foi adaptado.
A acne é a doença de pele mais comum em todo o mundo. Cerca de 85% da população é afectada uma vez na vida. Nos adolescentes, a acne é a dermatose mais comum, com uma prevalência de 70 a 95%. A acne é frequentemente vista como uma parte “normal” do crescimento, uma condição quase auto-limitadora. No entanto, esquece-se muitas vezes quão forte é o fardo psicológico para os gravemente afectados. Além disso, a acne pode levar a cicatrizes das quais os doentes sofrem para o resto das suas vidas.
Classificação de acordo com o quadro clínico
As alterações cutâneas típicas da acne são pontos negros (comedões; abertos/fechados), nódulos (pápulas) e pústulas (pústulas). Com base no quadro clínico, é feita uma distinção entre as diferentes formas de acne.
- Acne comedonica: Aqui, o quadro clínico é dominado por “cabeças negras” (comedones), consistindo em “cabeças negras” (open blackheads) ou “cabeças brancas” (closed blackheads). Estes situam-se principalmente no nariz e na testa.
- Acne papulopustulosa: Esta é a forma mais comum na adolescência. Especialmente no pescoço e nas bochechas, aparecem pápulas e pústulas para além de comedões.
- Acne conglobata: A forma mais grave de acne, é acompanhada pela formação de abcesso e inflamação grave com nódulos e formação de fístula. Ocorre tanto no rosto como no decote e na zona do dorso. Esta forma cura-se frequentemente com cicatrizes.
Inflamação no centro da patogénese
Nos últimos anos, tornou-se claro que uma resposta inflamatória persistente está no centro da patogénese da acne. Ocorre em todas as fases da doença – desde o microcomedo inicial, invisível, até à cicatriz (Fig. 1) [1]. O sistema imunitário desempenha um papel significativo na manutenção da inflamação. Assim, a sobreexpressão do Receptor Toll-Like (TLR)-2 ocorre cedo, desencadeando a cascata inflamatória e a degeneração dos tecidos. A sobre-colonização das glândulas sebáceas com Cutibacterium acnes não é, como se pensava uma vez, a causa da acne. No entanto, desencadeia e mantém adicionalmente a resposta inflamatória, estimulando o TLR-2. A cascata inflamatória acaba por levar à secreção de enzimas modificadoras dos tecidos, à alteração da remodelação do colagénio e, portanto, a uma alteração permanente da estrutura da pele sob a forma de cicatrizes: 99% das cicatrizes de acne derivam de lesões inflamatórias e eritema pós-inflamatório.
Terapia da acne: Atinja com força e cedo
Para uma melhoria e manutenção eficaz da aparência da pele, é necessária uma intervenção terapêutica rápida e direccionada na cascata inflamatória. O lema é “Bater forte e cedo”. Esta é a única forma de reduzir as lesões agudas, prevenir as recidivas e tratar as cicatrizes da acne de forma preventiva. Estudos indicam que com uma terapia precoce e eficaz da acne, o desenvolvimento de cicatrizes pode ser significativamente reduzido. O tratamento bem sucedido da acne envolve não só a escolha certa de medicamentos, mas também o apoio aos pacientes na sua correcta utilização.
A escolha da opção terapêutica é baseada na gravidade da acne (Tab. 1) [2]. Retinóides, peróxido de benzoílo e ácido azelaico estão disponíveis, como monoterapia ou sob a forma de combinações (fixas). É feita uma distinção entre terapia de indução e de manutenção. Recomenda-se a realização de controlos regulares para manter a conformidade e ajustar o tratamento. Uma redução das lesões inflamatórias em cerca de 50% no prazo de três meses é considerada um sucesso terapêutico [2]. Se isto não for conseguido, a terapia deve ser modificada.

Nova possibilidade para a terapia da acne de caule
Para o tratamento da acne moderada com envolvimento do tronco, um retinóide de quarta geração, o trifaroteno 0,005%, tornou-se recentemente disponível. O trifaroteno mostra apenas uma exposição sistémica mínima; além disso, não há acumulação sistémica [3]. Isto torna o creme bem adequado para o tratamento de grandes áreas do corpo e assim expande o espectro terapêutico no tratamento da acne truncal.
Estudos da Fase III confirmaram a eficácia, segurança e tolerabilidade na acne facial e da parte superior do corpo, incluindo a terapia a longo prazo [4,5]. O uso diário durante um período de 12 semanas resultou numa redução de 66% nas lesões inflamatórias no rosto e 65% no tronco do corpo em doentes com acne moderada [4]. Na aplicação a longo prazo durante 52 semanas, cerca de dois terços dos pacientes tinham pele livre ou quase livre de aparências no rosto ou no tronco do corpo [5].
O tratamento tópico tem efeito sobre as cicatrizes
Além disso, os dados do estudo OSCAR indicam que a combinação fixa de 0,3% de adapaleno/ peróxido de benzilo (ADA/PBO) tem um efeito nas cicatrizes de acne atrófica pré-existentes [6]. No estudo da face dividida, os pacientes com acne inflamatória primária moderada foram tratados com a combinação fixa de 0,3% de ADA/BPO numa metade da face e veículo na outra metade durante 24 semanas. Os pacientes tinham em média cerca de 40 lesões e 12 cicatrizes de acne por lado da cara. O número de cicatrizes diminuiu abaixo de 0,3% ADA/BPO em -15,5% em relação à linha de base, enquanto se observou um aumento de 14,4% de cicatrizes de acne atrófica na metade da face tratada com o veículo. Estes resultados indicam uma estimulação da neogénese do colagénio, que pode prevenir a formação de cicatrizes e melhorar profundamente o aspecto da pele das cicatrizes existentes.
Além disso, o estudo mostrou que o tratamento com ADA/PBO também tem um efeito preventivo na cicatrização da acne. As lesões inflamatórias foram reduzidas em 87% com terapia e a proporção de pacientes com pele sem aspecto/nearly appearance-free foi de 64%.
Rosacea
A rosácea é uma doença inflamatória crónica centrofacial caracterizada por eritema transitório ou persistente com ou sem rubor e acompanhada de telangiectasia. Em casos mais graves, pústulas e glândulas sebáceas hiperplásicas podem desenvolver-se no nariz e noutras regiões faciais [7]. As áreas perioral e periorbital são tipicamente deixadas de fora.
De acordo com a literatura, a prevalência da rosácea situa-se entre 1 e 22%. É mais comum em pessoas de pele clara (Fitzpatrick I-II). As mulheres são também mais frequentemente afectadas do que os homens (60% vs. 40%). Para as mulheres, a maior prevalência é no grupo etário dos 61-65 anos e para os homens no grupo dos 76-80 anos. Em 80% dos casos, o diagnóstico é feito à idade de >30 anos. A doença coloca muito stress nas pessoas afectadas. Assumem frequentemente restrições e alterações de comportamento significativas para evitar recaídas.
Combinação de factores genéticos e ambientais
A etiologia da rosácea ainda não é totalmente compreendida. Discute-se uma disposição genética e a génese vascular. Estudos com gémeos constataram que cerca de metade do risco de rosácea se deve à genética, a outra metade a estímulos exógenos ou endógenos. Os factores desencadeantes conhecidos incluem especialmente tempo frio/quente, mudanças de temperatura, café, consumo de álcool, alimentos picantes/fortemente condimentados, luz solar, actividade física, stress psicológico e menstruação. Além disso, o ácaro do folículo piloso Demodex folliculorum parece desempenhar um papel na reacção inflamatória. A sua densidade é maior nas pessoas afectadas do que nas pessoas sem rosácea.
Classificação em subtipos de acordo com o NRS
Na classificação da Sociedade Nacional Americana de Rosácea (NRS) publicada em 2002, é feita uma distinção entre quatro subtipos de rosácea [8]. Contudo, existem também várias formas especiais (por exemplo, rosácea esteróide).
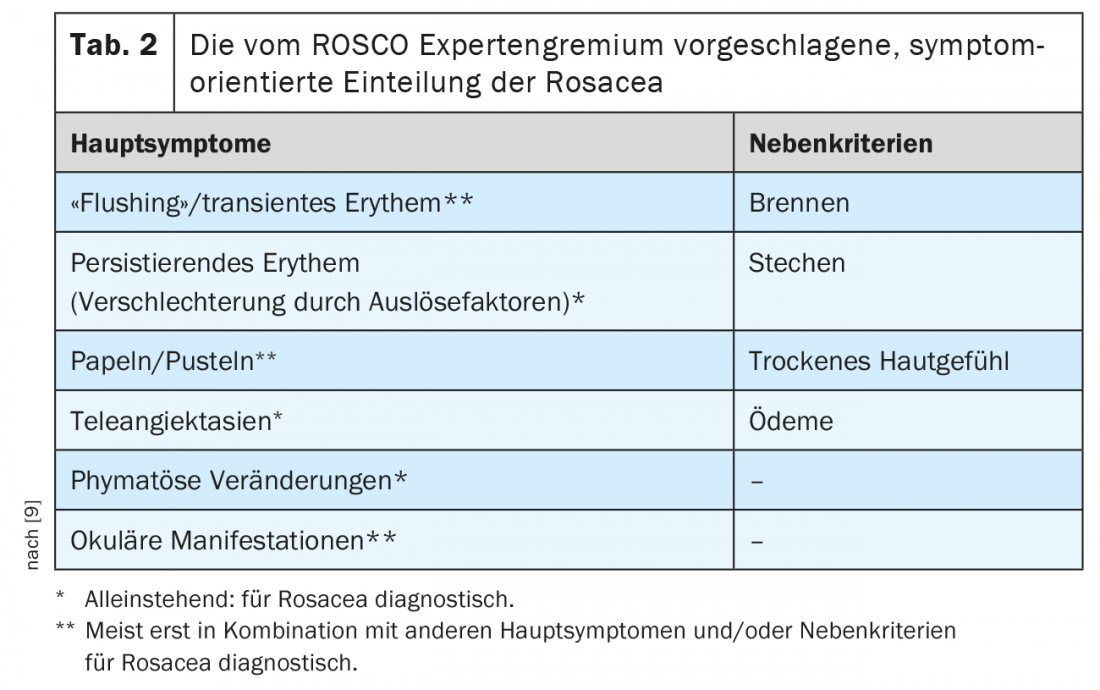
- Subtipo 1: Rosácea eritemato-teleo-teleo-giectásica. eritema persistente (vasodilatação), telangiectasia mais ou menos pronunciada, ardor, picadas, prurido, “pele sensível”, secura/escamação da pele afectada.
- Subtipo 2: Rosácea papulopustulosa. eritema centrofacial persistente (ao longo de semanas), pápulas e pústulas vermelhas inflamatórias (geralmente simétricas), nódulos, fina escamação lamelar.
- Subtipo 3: Rosácea fítmatosa. Tecido conjuntivo e hiperplasia da glândula sebácea, que se manifesta localmente sob a forma de nódulos, a chamada fíma, bem como difusamente.
- Subtipo 4: Rosácea ocular. Aproximadamente 30 a 50% dos doentes com rosácea desenvolvem envolvimento ocular com inflamação conjuntival, da córnea e das pálpebras. Em 20% dos casos, os sintomas oculares são a manifestação inicial.
Nova classificação, orientada para os sintomas
No entanto, os sintomas da rosácea ocorrem frequentemente através de subtipos e estão associados uns aos outros. Além disso, a classificação do NRS não é bem adequada como base para uma decisão de tratamento. Por conseguinte, o comité de peritos ROSCO (ROSacea COnsensus) propôs uma classificação orientada para os sintomas (Tab. 2) [9]. É feita uma distinção entre sintomas principais e critérios secundários. Os principais sintomas são decisivos para a escolha da terapia.
Tratamento tópico no centro
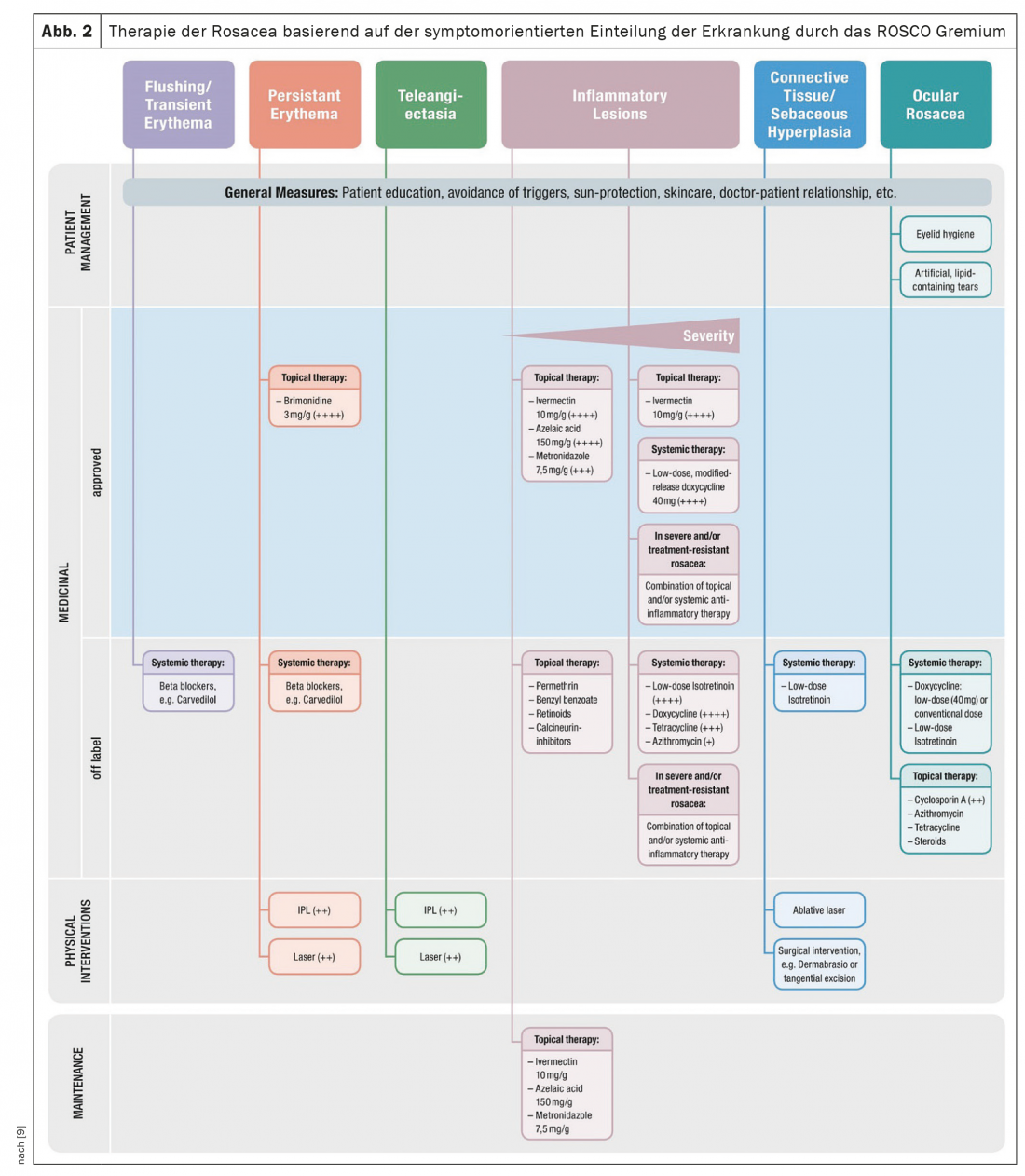
A terapia tópica está no centro do tratamento da rosácea. Com base na classificação da doença orientada para os sintomas pelo painel ROSCO, são utilizados para este fim brimonidina, ivermectina, metronidazol ou ácido azálico (Fig. 2) [9]. A doxiciclina pode ser utilizada para terapia sistémica. Além disso, a gestão de doentes com rosácea também inclui medidas concomitantes como a educação dos doentes, a prevenção de estímulos, protecção solar e cuidados de pele, e a utilização de opções de terapia física ou cirúrgica, se indicadas.
Objectivo terapêutico: pele completamente livre de aparências
O objectivo do tratamento da rosácea é a total ausência de aparência (Investigator Global Assessment [IGA] 0). Uma reanálise de dados de ensaios clínicos já publicados (estudo CLEAR) sublinhou a importância de alcançar este objectivo [10]. No estudo CLEAR, 1366 doentes com rosácea ligeira a grave foram testados para ver se existiam diferenças na qualidade de vida e tempo para um novo episódio de rosácea entre doentes sem aspecto e quase sem aspecto.
Verificou-se que pacientes cujo sucesso de tratamento foi descrito como “completamente livre de aparência” (IGA 0) permaneceram livres de recorrência durante pelo menos mais cinco meses após o final da terapia do que os pacientes que apenas foram classificados como “quase livres de recorrência” (IGA 1) tinha alcançado. Além disso, os pacientes da IGA-0 tinham uma melhor qualidade de vida. Foram encontradas vantagens no que diz respeito à libertação de sintomas para a ivermectina em comparação com o metronidazol (35% vs. 22%).
Mensagens Take-Home
- A acne é uma dermatose inflamatória.
- O receptor de portagens 2 (TLR2) desempenha um papel central no interior da cascata inflamatória da acne.
- O trifaroteno 0,005%, uma terapia especificamente aprovada para a acne de caule, está agora disponível.
- Uma classificação da rosácea baseada no quadro clínico facilita a escolha da terapia.
- O objectivo terapêutico da rosácea é a total ausência de sintomas. Isto também reduz o risco de recidiva.
Literatura:
- Dréno B, et al.: Compreender a imunidade inata e a inflamação na acne: implicações para a gestão. J Eur Acad Dermatol Venereol 2015; 29(Sup. 4): 3-11.
- Läuchli S, et al: Swiss Practice Recommendations for the Treatment of Acne. Derm Hel 2020; 32: 28-33: 28-33.
- Informação técnica Creme de Aklief (Trifaroteno). www.swissmedicinfo.ch.
- Tan J, et al: Avaliação aleatória da fase 3 do trifaroteno 50 μg/g de creme de tratamento da acne facial e truncal moderada. J Am Acad Dermatol 2019; 80: 1691-1699.
- Blume-Peytavi U, et al: Segurança e eficácia a longo prazo do trifaroteno 50 μg/g creme, um retinóide tópico selectivo de primeira classe RAR-γ, em doentes com acne facial e truncal moderada. JEADV 2020; 34: 166-173.
- Dréno B, et al: Prevenção e redução de cicatrizes de acne atrófica com Adapalene 0,3%/Benzoyl Peróxido 2,5% Gel em Sujeitos com Acne Facial Moderada ou Grave: Resultados de um ensaio aleatório de 6 meses, controlado por veículo usando comparação intra-individual. Am J Clin Dermatol 2018; 19: 275-286.
- Anzengruber F, et al: Swiss S1 guideline for the treatment of rosacea. JEADV 2017; 31: 1775-1791.
- Wilkin J et al: Standard classification of rosacea: Report of the National Rosacea Society Expert Committee on the Classification and Staging of Rosacea. J Am Acad Dermatol 2002; 46: 584-587.
- Tan J, et al: Actualização do diagnóstico, classificação e avaliação da rosácea: recomendações do painel global do ROSacea COnsensus (ROSCO). Br J Dermatol 2017; 176: 431-438.
- Webster G, et al: Definir o sucesso do tratamento na rosácea como “claro” pode proporcionar múltiplos benefícios aos doentes: resultados de uma análise agrupada. J Dermatolog Treat 2017; 28: 469-474.
PRÁTICA DA DERMATOLOGIA 2021; 31(5): 4-8