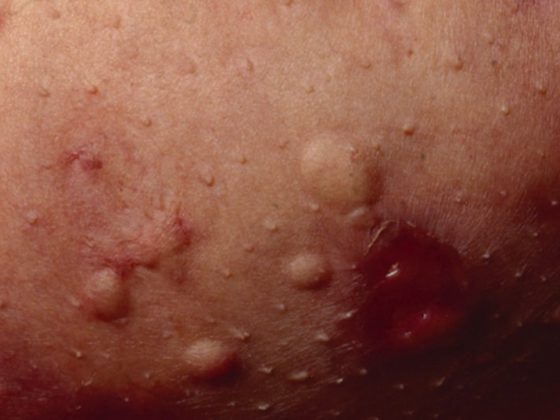
Com o diagnóstico e terapia precoces, a esperança de vida das pessoas infectadas pelo VIH aproxima-se da das pessoas seronegativas que, de outra forma, se encontram de saúde comparável. De acordo com as directrizes da FOPH, o teste VIH deve ser realizado numa variedade de situações de indicadores clínicos para permitir um diagnóstico precoce. A terapia do VIH está a tornar-se mais fácil e mais tolerável, e os benefícios de iniciar a terapia cada vez mais cedo estão a ser estudados. Está a ser pesquisada uma cura, mas ainda está muito longe de o ser. Os novos medicamentos oferecem vantagens em termos de tolerabilidade e perfil metabólico. No entanto, uma terapia de VIH funcional só deve ser trocada se houver uma indicação clara. As comedicações devem ser verificadas quanto a interacções com os medicamentos para o VIH.
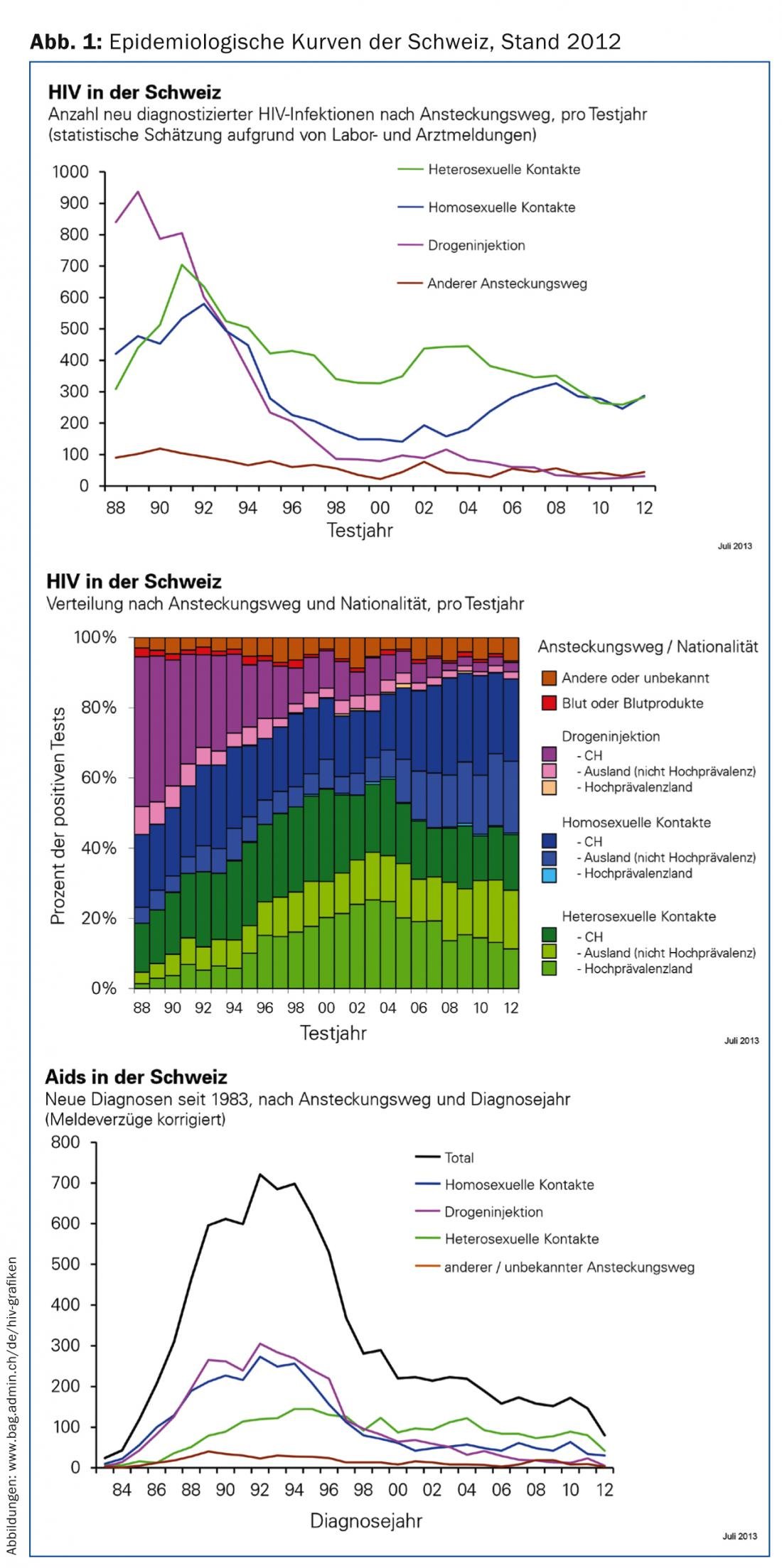
A incidência do VIH não mudou significativamente nos últimos anos – em contraste com o aumento contínuo de infecções de transmissão sexual bacteriana desde 2009. A disponibilidade constante para prevenir entre os consumidores de drogas, que têm tido a menor incidência entre os grupos de risco clássicos desde o final dos anos 90, merece elogios (Fig. 1) [1]. Com diagnóstico atempado, boa adesão à terapia e sem comorbilidades significativas, a esperança de vida dos doentes infectados pelo VIH é apenas minimamente limitada [2]. Com base no prognóstico médico, uma infecção VIH bem controlada é assim compatível com a subscrição de uma apólice de seguro de vida [3]. No entanto, cada nova infecção continua a ser um fardo para os doentes e os seus familiares. Infelizmente, os pacientes ainda hoje são ameaçados pela estigmatização e perdem um pedaço de liberdade através de exames médicos regulares e medicação diária desde o início da terapia. Além disso, são incorridos custos consideráveis com cada nova infecção devido aos preços ainda muito elevados dos medicamentos.
Para uma apresentação mais abrangente deste tópico, remetemos para a edição especial de Therapeutische Umschau de Agosto de 2014 (“HIV heute”, Volume 71, Número 8, Agosto de 2014).
Diagnóstico e esclarecimento básico
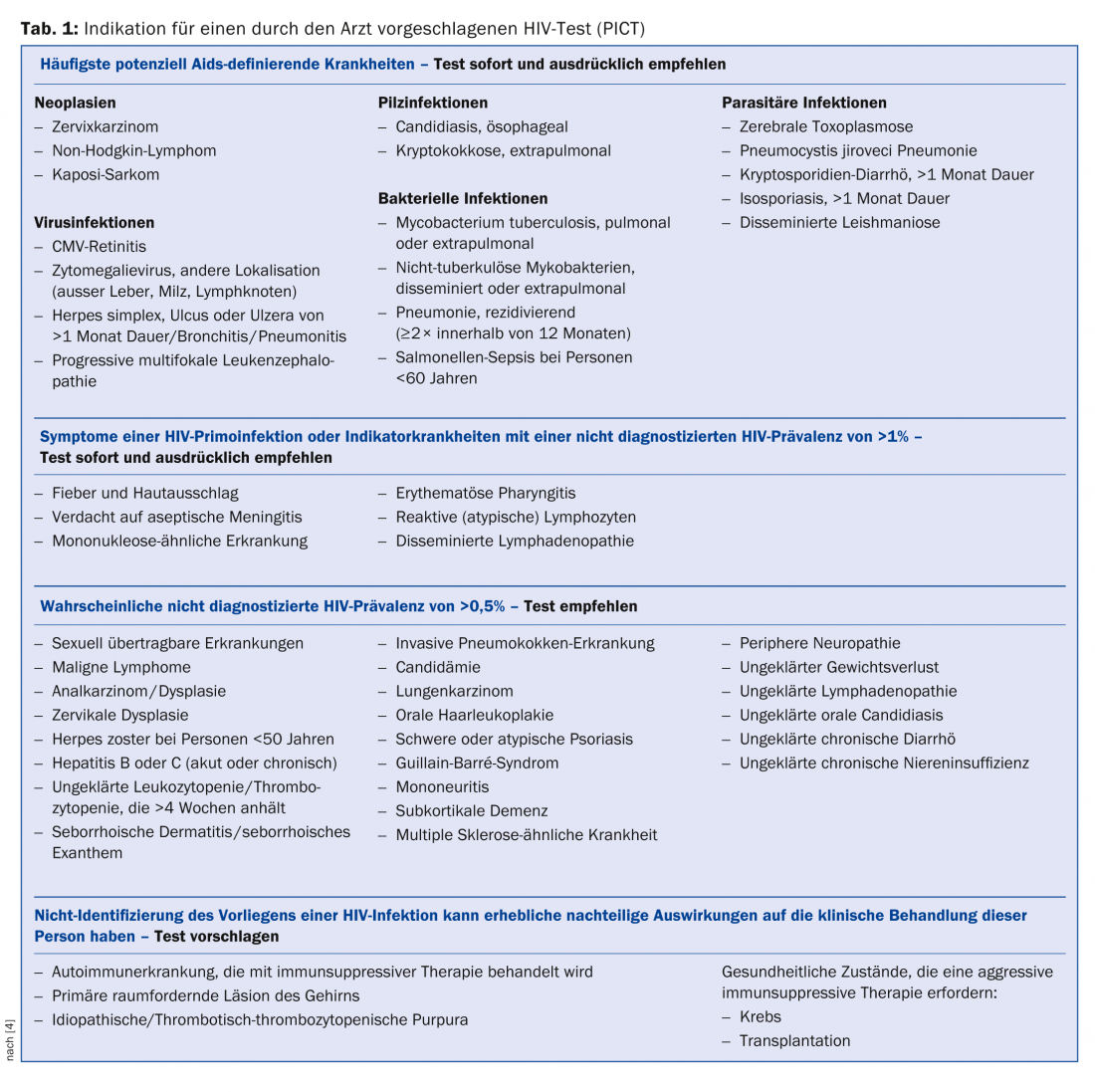
O teste do VIH deve ser oferecido aos seguintes grupos de doentes: Pessoas que pertencem a um grupo demográfico com maior risco de VIH (homens que fazem sexo com homens). [MSM]O VCT, originário da África subsaariana, uso de drogas intravenosas), bem como pessoas que desejam submeter-se a um controlo a seu próprio pedido de risco sexual ou no regresso de uma viagem (“aconselhamento e testes voluntários”, VCT). Os profissionais médicos devem também sugerir a despistagem do VIH (“fornecedor iniciou aconselhamento e despistagem”, PICT) nas situações listadas no quadro 1 [4].
Procedimento preferencial de despistagem do VIH: A partir da primeira amostra (sangue capilar ou soro/plasma), apenas se realiza a despistagem do VIH com testes combinados (anticorpos HIV-1/2 e antigénio p24). Se o primeiro teste for positivo, uma segunda amostra de sangue EDTA fresco (7-10 ml) é enviada directamente para um dos laboratórios designados para a notificação do VIH para confirmação, juntamente com o resultado escrito do primeiro teste. Isto inclui: Confirmação da reactividade com outro procedimento de teste, diferenciação HIV-1/2/dupla infecção, carga viral, teste de resistência e diferenciação epidemiologicamente importante entre infecções recentes (<3-6 meses atrás) ou mais antigas por Western blot [5].
Progresso na frente da investigação
Para além do chamado doente de Berlim, que foi curado da sua leucemia e VIH ao mesmo tempo graças a uma doação de medula óssea “resistente ao VIH”, ainda não houve uma cura duradoura para o VIH. No entanto, uma estratégia básica em particular para uma “cura do VIH” está a ganhar popularidade. Consiste em mobilizar o reservatório adormecido do VIH a partir das células do corpo e, subsequentemente, matar as células activadas e os vírus de uma forma direccionada. Apesar das abordagens promissoras, ainda se espera que sejam necessários anos a décadas até que uma cura seja possível. A investigação também foi capaz de mostrar que os pacientes sem terapia, mesmo que ainda tenham células CD4 normais, envelhecem metabolicamente mais depressa, pelo menos enquanto a replicação do VIH e a resposta inflamatória associada não forem suprimidas. Esta é uma das razões pelas quais a indicação para a terapia está a ser feita cada vez mais cedo.
Indicação terapêutica
A indicação para iniciar a terapia deve ser discutida com um médico experiente em medicina HIV. As seguintes indicações clássicas aplicam-se ao início da terapia anti-retroviral (ART):
- Início de emergência (dentro de um, no máximo dois dias) em caso de infecção primária sintomática do VIH ou novo diagnóstico de VIH no final da gravidez.
- Logo que possível após o início de uma doença definidora de SIDA (Tab. 1): Iniciar a terapia assim que estiver estabilizada.
- Em pacientes assintomáticos, o ART pode ser iniciado eletivamente (isto é, após informação detalhada sobre o ART e se o paciente manifestou vontade de começar) se os pacientes tiverem uma contagem de células CD4 inferior a 350 células/µl. Além disso, o ART pode ser iniciado em casos individuais para prevenir mais infecções, mesmo com células CD4 mais elevadas, por exemplo, em casais discordantes ou com comportamento de risco persistente pronunciado. Este conceito de “tratamento como prevenção” está a ganhar peso epidemiológico. O facto de funcionar foi documentado de forma impressionante num estudo randomizado de casais serodiscordantes na África Austral [6]. No entanto, se o início precoce da terapia em doentes seropositivos é benéfico a longo prazo (como já sugerido em algumas directrizes internacionais) só se tornará claro após um período de observação mais longo. Um estudo global ainda está em curso, cujos resultados irão informar melhor esta questão (insight.ccbr.umn.edu/start/).
Opções terapêuticas
A terapia de primeira linha ainda consiste em dois inibidores de transcriptase reversa de nucleósidos (NRTI) e uma terceira substância de uma das seguintes classes terapêuticas: Inibidores de transcriptase reversa não-nucleosídeos (NNRTI)/inibidores de protease reforçados comritonavir (r/PI)/inibidores de integração (INI). Nos últimos dois anos, novas substâncias e novas combinações ART de um comprimido (“combinações de dose fixa”, FDCs) surgiram no mercado. As vantagens destes novos tratamentos incluem uma administração mais fácil de comprimidos, melhor tolerabilidade e um perfil metabólico mais favorável em comparação com as terapias mais antigas. Novas substâncias foram aprovadas em todas as classes de substâncias nos últimos anos:
- NNRTI: Rilpivirina
- PI: Darunavir
- INI: Elvitegravir e dolutegravir
O desenvolvimento futuro do fumarato de tenofovir alafenamida (TAF) é aguardado com expectativa. Esta substância é um precursor do já conhecido fumarato de tenofovir disoproxil (TDF, Viread®), mas com maior potência antiviral e acumulação nas células linfóides, pelo que devem ser utilizadas doses mais baixas. É interessante notar que a concentração nas células renais é reduzida ao mesmo tempo e, portanto, são de esperar significativamente menos efeitos secundários renais e ósseos do que com o TDF.
Estas novas substâncias são adições muito bem-vindas à terapia existente. Contudo, uma mudança em relação aos tratamentos virológicos e imunológicos existentes só deve ser feita se estritamente indicada. O principal objectivo da terapia continua a ser a supressão sustentada da replicação viral.
Monitorização e prevenção dos efeitos secundários da terapia a longo prazo
Para a maioria dos pacientes, o TARV é um medicamento que é provável que seja tomado durante décadas. Isto requer um controlo regular no que diz respeito a possíveis toxicidades. A lipodistrofia, que é principalmente atribuível às primeiras combinações de ART, tornou-se muito mais rara. No entanto, os efeitos secundários renais (especialmente a tubulopatia proximal) e o desenvolvimento acelerado da osteoporose, bem como a dislipidemia devido à medicação, continuam a ser relevantes e requerem uma monitorização regular.
Interacções de armadilha
Os PIs e NNRTI têm um elevado potencial de interacção, uma vez que são metabolizados através do sistema do citocromo P450 e inibem (PI) ou induzem (NNRTI) isto. NRTI e INI são menos problemáticos a este respeito. Em particular, os níveis de antagonistas do cálcio, estatinas, imunossupressores, esteróides (incluindo as preparações inalatórias e injectáveis do depósito), novos anticoagulantes orais e anticoncepcionais hormonais podem ser significativamente alterados na presença de NNRTIs e PIs. Recomendamos vivamente a consulta do website de interacção (www.hiv-druginteractions.org), do Medicines Compendium (www.compendium.ch) ou de um especialista em VIH antes de qualquer mudança na terapia em pacientes com TARV.
PEP – os pontos antigos e novos mais importantes
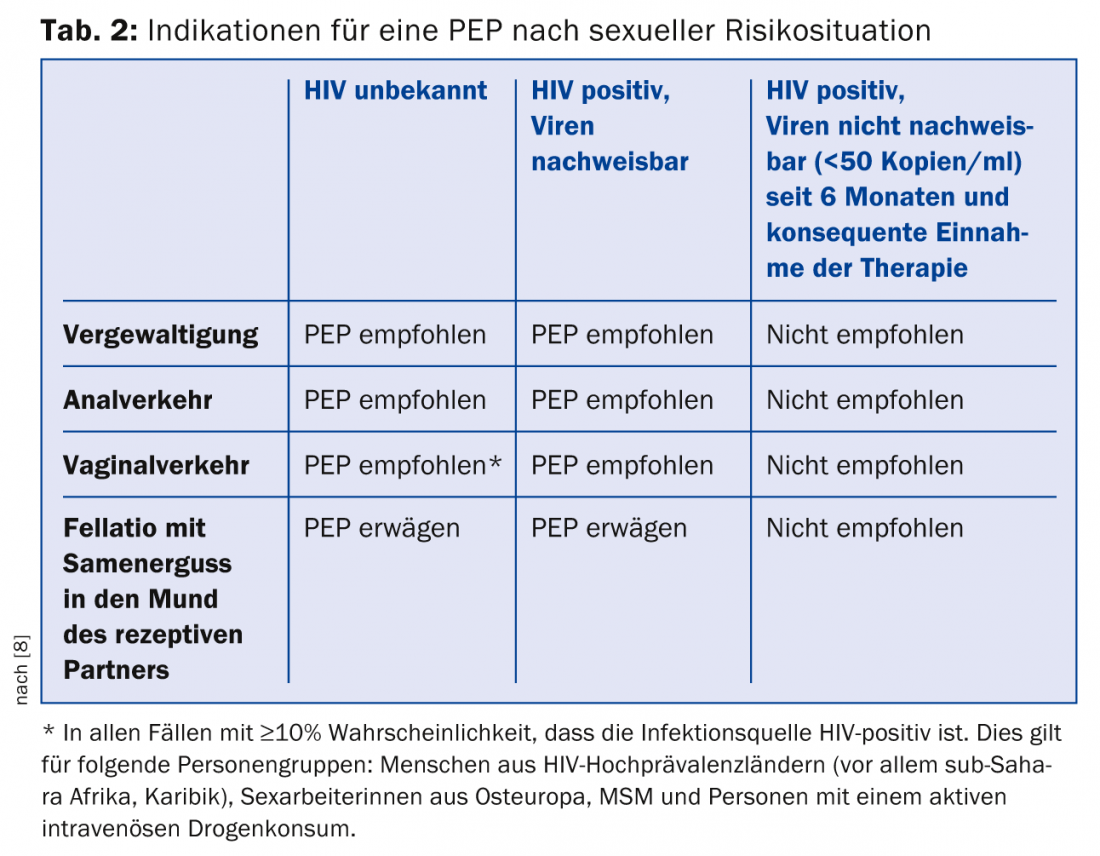
A decisão sobre a profilaxia pós-exposição (PEP) com uma combinação tripla de anti-retrovirais após um contacto confirmado ou possível com o VIH é uma emergência que requer uma avaliação precisa dos riscos. Basicamente, as duas principais situações em que a PEP pode ocorrer são tratadas de forma diferente em termos de avaliação de risco: por um lado, a exposição a sangue potencialmente infeccioso em pessoas em profissões de cuidados de saúde com directrizes que datam de 2007 [7]. Por outro lado, a PEP também deve ser considerada após contactos de risco sexual relevantes; as directrizes correspondentes foram revistas no ano passado [8].
Inovações importantes: Para contactos de risco sexual, apenas se aplica agora uma janela de 48 horas para o início da PEP. Por enquanto, uma janela de 72 horas continua a ser aplicada para PEP indicada profissionalmente. A PEP deve agora ser realizada com uma das seguintes combinações de ART durante quatro semanas:
- Truvada® (tenofovir/emtricitabina) 1×/d mais Isentress® (raltegravir) 2× 400 mg/d
- Truvada® (tenofovir/emtricitabina) 1×/d mais Tivicay® (dolutegravir) 50 mg 1×/d
- Truvada® (tenofovir/emtricitabina) 1×/d mais Prezista® (darunavir) 800 mg
1×/d mais Norvir® (ritonavir) 100 mg 1×/d
Em casos individuais, o PEP pode ser modificado após a obtenção do parecer de um perito. Para informações sobre quem deve receber um PEP, ver quadro 2.
PrEP – Profilaxia pré-exposição antes de situações de risco sexual
Truvada® (tenofovir/emtricitabina) demonstrou a sua eficácia em PrEP em vários estudos. Em 29.10.2014, o ensaio IPERGAY francês [9] com Truvada® foi interrompido prematuramente devido à sua eficácia convincente. O pré-requisito para o funcionamento é a ingestão de pelo menos quatro comprimidos em sucessão no caso de exposição episódica pouco frequente e a ingestão de pelo menos quatro comprimidos por semana no caso de utilização praticamente contínua. Devido aos elevados custos, a PrEP ainda não é paga pelas companhias de seguros de saúde e continua a ser propriedade de uma minoria com comportamentos de risco e meios financeiros correspondentes. As preparações de depósito injectáveis poderiam oferecer uma alternativa no futuro.
Literatura:
- Gabinete Federal de Saúde Pública: VIH e SIDA na Suíça: Gráficos. 2013. www.bag.admin.ch/de/hiv-grafiken (disponível nas quatro línguas nacionais).
- Sabin CA: As pessoas com infecção pelo VIH têm uma esperança de vida normal na era da terapia anti-retroviral combinada? BMC Med 2013; 11: 251.
- Kaulich-Bartz J, et al: Insurabilidade de pessoas seropositivas tratadas com terapia anti-retroviral na Europa: análise colaborativa de estudos de coorte VIH. AIDS 2013; 27(10): 1641-1655.
- Gabinete Federal de Saúde Pública: O teste VIH por iniciativa do médico para certos quadros clínicos (doenças indicadoras do VIH). Boletim FOPH 18 de Novembro de 2013. www.bag.admin.ch/hiv_aids/05464/12752/index.html?lang=de
- Gabinete Federal de Saúde Pública: Das schweizerische Testkonzept – eine aktualisierte Übersicht. 2013. _COPY9™/index.html?lang=pt
- Cohen MS, et al: Prevenção da infecção pelo VIH-1 com terapia anti-retroviral precoce. N Engl J Med 2011; 365(6): 493-505.
- Gabinete Federal de Saúde Pública: Procedimento após exposição ao sangue ou outros fluidos biológicos dos profissionais de saúde – recomendações actualizadas. 2007. www.bag.admin.ch/hiv_aids/05464/12752/index.html?lang=de
- Gabinete Federal de Saúde Pública: Exposição de emergência ao VIH – PEP pode ser a resposta certa. 2014. www.bag.admin.ch/hiv_aids/05464/12752/index.html?lang=de
- Molina JM, ANRS. Estudo Ipergay. 2014. %20release%.
PRÁTICA DO GP 2015; 10(2): 13-16