O eczema de contacto crónico é frequentemente uma combinação de eczema irritante e alérgico de contacto. A selecção dos alergénios a testar é orientada pela anamnese. Para além do níquel – que continua a ser o desencadeador mais comum de uma alergia de contacto – ocorre frequentemente a sensibilização de contacto a ingredientes de borracha, corantes têxteis e resinas epoxídicas, mas também a alguns dos conservantes contidos nos cosméticos. A sensibilização à para-fenilenodiamina também é frequente, e a tendência para a sensibilização ao acrilato tem vindo a aumentar há vários anos.
No ano passado, foi publicada uma directriz S1 actualizada sobre eczema de contacto – razão suficiente para lançar uma nova luz sobre o eczema de contacto, a sua avaliação e os actuais alergénios de contacto. O eczema alérgico de contacto é comum, com uma prevalência de até 20%. As mulheres são afectadas com mais frequência do que os homens. O eczema de contacto irritante, em particular, deve ser diferenciado, mas existe toda uma gama de outros diagnósticos diferenciais (visão geral 1) . O eczema de contacto crónico é frequentemente uma combinação de eczema irritante e alérgico de contacto, especialmente nas mãos. No caso de manifestações de eczema, o reconhecimento do padrão e, por conseguinte, do agente nocivo que poderia ser o gatilho pode ser difícil de reconhecer, porque o alergénio pode ser transmitido por via aerógena ou a partir do parceiro, ou deslocado apenas leva ao eczema (por exemplo, é transmitido das mãos para as pálpebras).
Substâncias alergénicas: História clínica e tendências de frequência
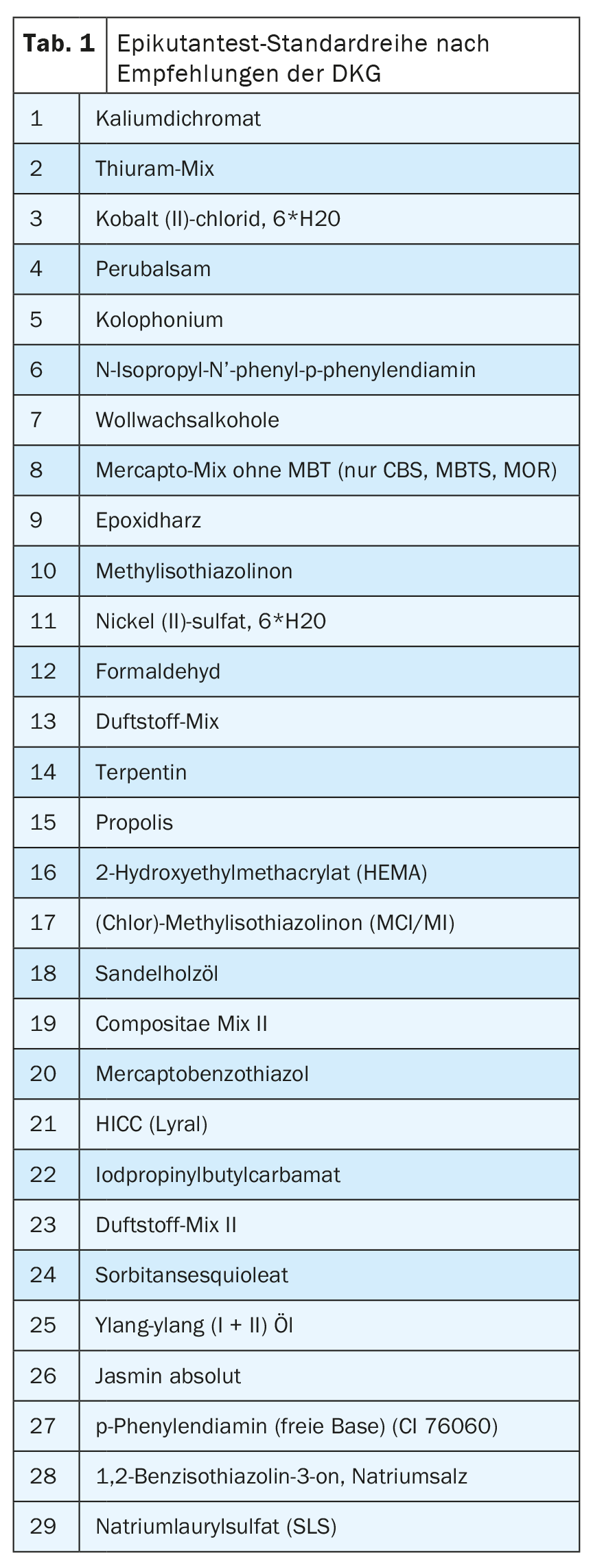
A selecção de alergénios a serem testados deve ser orientada pelo historial médico. Independentemente disso, os testes da série padrão (Tab. 1) podem frequentemente detectar a sensibilização mesmo no caso de uma anamnese discreta. Os doentes devem ser informados antecipadamente sobre os possíveis riscos. Assim, o teste epicutâneo pode levar a reacções cutâneas irritativas, mas também eczematosas de longa duração. Outro risco são as alterações de pigmentação na área de teste. Raramente, pode ocorrer uma exacerbação do eczema original ou uma sensibilização activa devido ao teste.
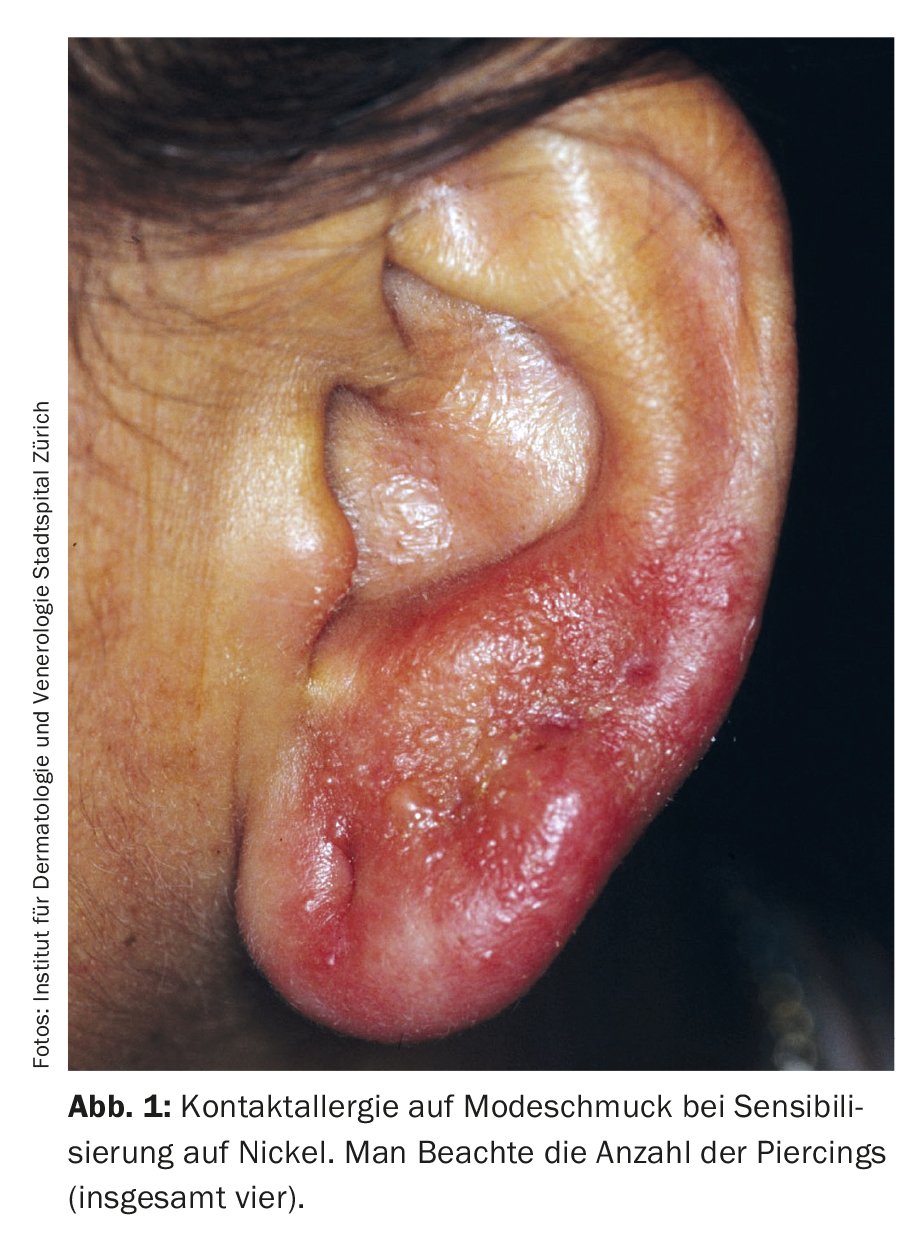
Níquel, cobalto: A “lista de sucesso” de alergénios continua a ser encabeçada pelo níquel, embora se observe uma diminuição da sensibilização. No entanto, o teor de níquel em materiais de joalharia e piercing ainda excede ocasionalmente os limites permitidos pela directiva da UE, pelo que a sensibilização continua a ocorrer, especialmente em pacientes mais jovens. (Fig. 1). As máquinas de barbear e, de forma menos evidente, os ratos de computador, os computadores portáteis e os telemóveis também podem ser fontes de níquel, que devem ser registadas anamnésticamente em função da localização do eczema.
A sensibilização ao cobalto é também comum e normalmente associada à sensibilização ao níquel. No entanto, para além de uma tal alergia a sais metálicos de joalharia, o cobalto também pode ser observado como um alergénio isolado. As fontes de alergia podem ser as cores e o couro.
Fragrâncias: As causas crescentes de alergias de contacto a fragrâncias incluem hidroperóxidos de terpenos, como o limoneno, o linalol e, ocasionalmente, o geraniol.
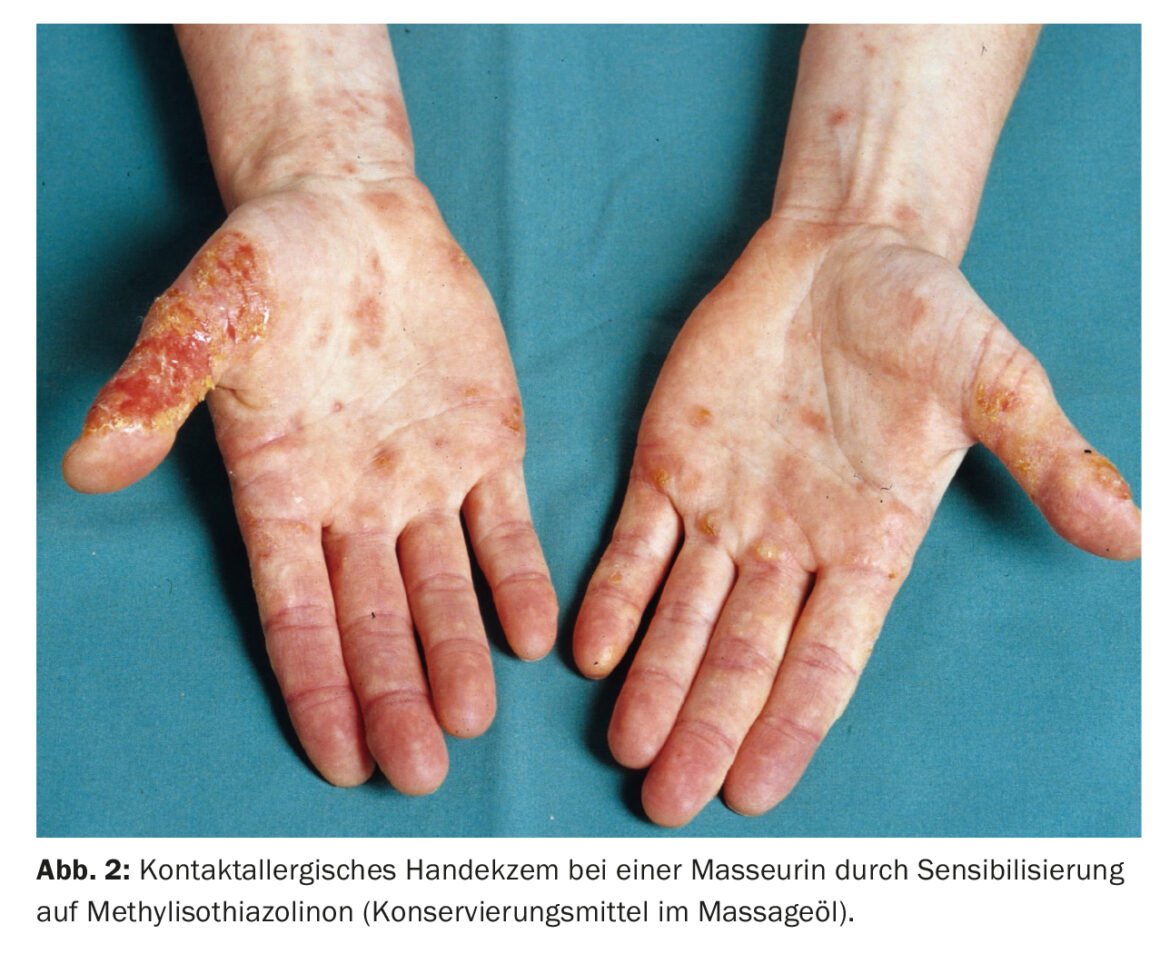
(Cloro)-Metilisotiazolinona: O conservante (cloro)-metilisotiazolinona (MI) tem sido cada vez mais utilizado em cosméticos, produtos de higiene pessoal e produtos domésticos desde os anos 80 e conduziu a uma verdadeira epidemia de sensibilização por contacto. Devido a uma alteração ao Anexo V da Directiva Cosméticos da UE de 2018, a utilização de MI em produtos cosméticos sem enxaguamento foi proibida e limitada em produtos de enxaguamento a uma concentração que já não é suficiente para um efeito conservante, pelo que a utilização a este respeito nos produtos já não é significativa. O IM também pode ser observado como uma toxina ocupacional (Fig. 2) e, nesse caso, afecta principalmente esteticistas e pintores.
Resina epóxi: A sensibilização da resina epóxi, que se encontra principalmente na indústria da construção, é também relevante do ponto de vista profissional. As alergias podem ocorrer não só às próprias resinas, mas também isoladamente aos diluentes e endurecedores necessários, pelo que estas devem ser sempre testadas também em caso de suspeita.
Ingredientes de borracha: A sensibilização por contacto a ingredientes de borracha também é comum. A sensibilização ao tiuram é a mais comum, seguida do ditiocarbamato e do mercaptobenzothiazole. Estas alergias podem ser particularmente problemáticas com luvas de protecção, mesmo que sejam isentas de látex.
Corantes têxteis: apresentam frequências de sensibilização de >1%, pelo que o teste epicutâneo destes corantes deve ser considerado em casos de eczema persistente ou cronicamente recorrente de origem pouco clara, especialmente no tronco. Os doentes afectados devem evitar os têxteis sintéticos, uma vez que estes são tratados com maior frequência com corantes (azo) correspondentemente alergénicos do que os têxteis feitos de fibras naturais.
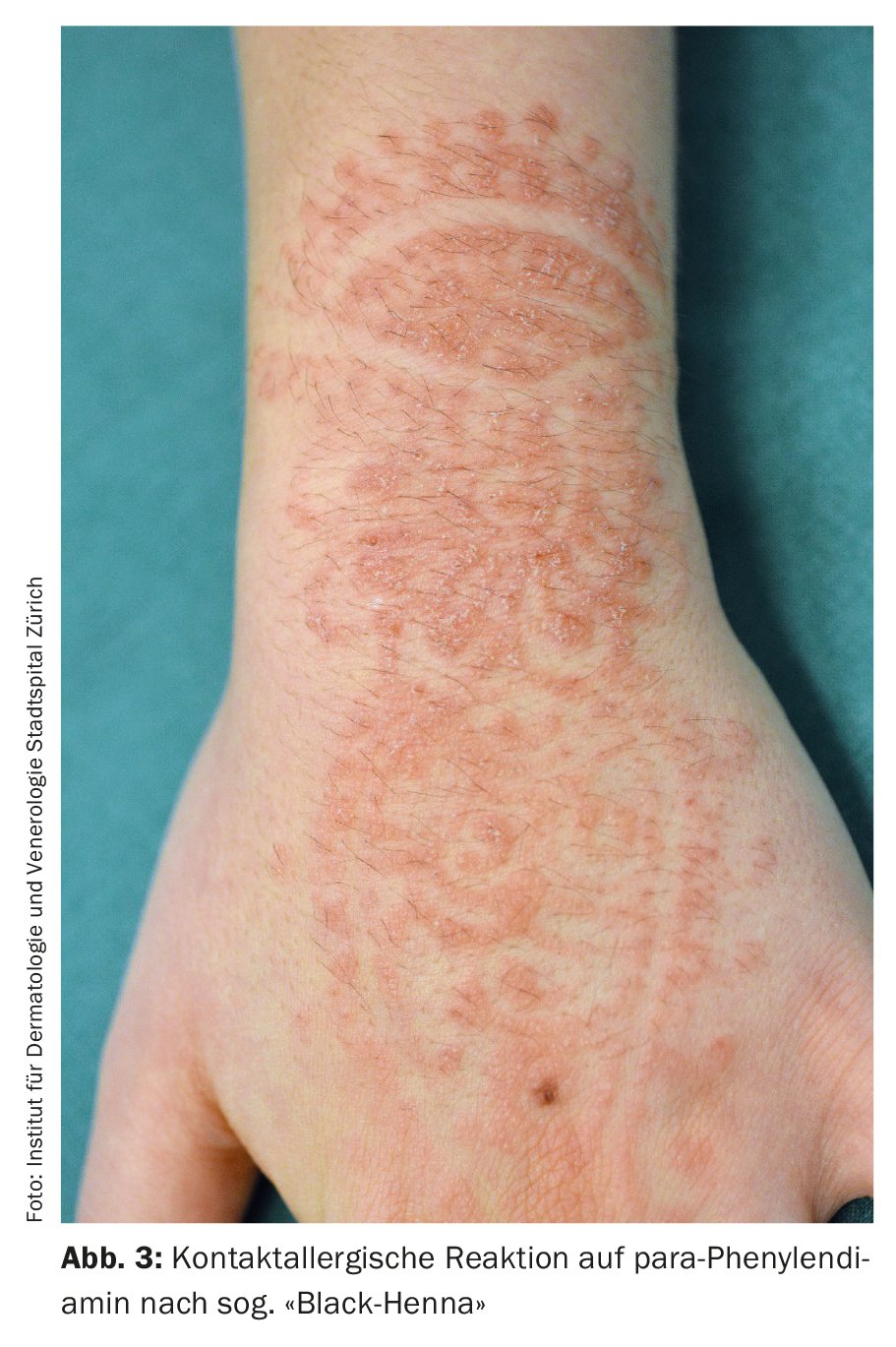
para-fenilenodiamina: A sensibilização à para-fenilenodiamina pelas chamadas tatuagens de “hena negra” é uma tendência ininterrupta (Fig. 3) na sensibilização de contacto adquirida em férias. Esta sensibilização impossibilita o escurecimento posterior do cabelo (por exemplo, com tintas que contenham toluilenodiamina) e o exercício da profissão de cabeleireiro. As supostamente inofensivas “tatuagens temporárias”, que são apenas pintadas, e que são oferecidas nas praias de férias, mas ocasionalmente também nos hotéis ou nos cabeleireiros, devem ser definitivamente evitadas.
Sensibilizações ao acrilato: estão a aumentar devido à utilização de produtos de verniz de unhas correspondentes e de adesivos de acrilato para fixar sistemas de medição da glucose e bombas de insulina.
Recomendações para os testes epicutâneos
O teste em si só deve ser efectuado após a cura do eczema agudo. Os locais de teste são as costas ou as coxas. A zona de ensaio não deve ser exposta aos raios UV durante quatro semanas antes da aplicação do ensaio. os corticosteróides locais devem ser descontinuados sete dias antes da realização do teste na área de teste. Os corticosteróides sistémicos e os anti-histamínicos H1 também deveriam ter sido descontinuados cinco dias antes do teste. O teste deve ser colado durante 48 horas, com leituras após 48 e 72 horas. Este protocolo de teste permite uma maior sensibilidade. Uma leitura após 24 horas, por outro lado, pode aumentar a especificidade. Uma leitura posterior pode ser útil para certos alergénios (corticosteróides, formaldeído, libertadores/resinas de formaldeído, p-fenilenodiamina, metais) para poder registar reacções positivas.
As reacções positivas são caracterizadas por pápulas e infiltrados. Se estes não forem claramente visíveis, a palpação ou a luz tangencial de uma lanterna podem ser úteis. As reacções alérgicas caracterizam-se por uma dispersão e um crescendo da reacção, enquanto as reacções irritantes são mais definidas e atróficas. Por último, os resultados devem ser avaliados em conjunto com a história clínica no que respeita à sua relevância clínica. Para efeitos de documentação, é entregue ao doente um documento escrito (passaporte de alergias) com a lista das substâncias com resultados positivos e a sua possível ocorrência.
Mensagens Take-Home
- O eczema de contacto irritante e alérgico pode ocorrer na sequência de lesões agudas, repetitivas ou crónicas da barreira epidérmica por agentes irritantes.
- O diagnóstico de dermatite de contacto alérgica é feito através da prova de sensibilização por contacto aos alergénios causadores no teste epicutâneo.
- A selecção dos alergénios de teste deve ser orientada pelo historial médico. Os alergénios importantes são o níquel, o cobalto, os ingredientes da borracha, os corantes têxteis e as resinas epoxídicas. Além disso, o conservante (cloro)metilisotiazolinona (MI), cada vez mais presente nos cosméticos, provocou uma verdadeira epidemia de sensibilização por contacto.
- A sensibilização à para-fenilenodiamina através das chamadas tatuagens de “hena negra” também ocorre repetidamente, e a sensibilização ao acrilato está a aumentar constantemente devido à utilização dos produtos industriais correspondentes.
Leitura adicional:
- Dickel H, et al: S1-Leitlinie Kontaktekzem. J Dtsch Dermatol Ges 2022; 20: 711-734.
- Alinaghi F, et al: Prevalência de alergia de contacto na população em geral: uma revisão sistemática e meta-análise. Dermatite de contacto 2019; 80: 77-85.
- Johansen JD, Werfel T: Destaques da dermatite de contacto alérgica 2018/2019. Curr Opin Allergy Clin Immunol 2019; 19: 334-340.
- Kreft B, Geier J: A questão perene da alergia aos conservantes: o que vai, o que vem, o que fica? Dermatologista 2020; 71: 190-196.
- Skudlik C, Geier J, John SM: Tendências actuais em dermatologia ocupacional. Dermatologista 2014; 65: 983-995.
- Richardson C, et al: Dermatite por telemóvel em crianças e adultos: uma revisão da literatura. Pediatric Allergy, Immunology and Pulmonology 2014; 27: 60-68.
- Läuchli S, Lautenschlager S: Dermatite de contacto após tatuagens temporárias de hena – um fenómeno crescente. Swiss Med Wkly 2001; 131: 199-202.
- Kind F, Scherer K, Bircher AJ: Dermatite de contacto à para-fenilenodiamina em tintas para o cabelo após sensibilização a tatuagens de hena negra – um problema contínuo. JDDG 2012; 10: 572-578.
- Wagner N, Kamann S, Oppel E: Alergia de contacto a sistemas de monitorização da glicose e bombas de insulina. Dermatologista 2020; 71: 205-210.
- Uter W, et al: Alergia de contacto – emergente. Alergénios e impacto na saúde pública. Int J Environ Res Public Health 2020; 17: 2404.
- Oppel E, et al: Alergia de contacto ao sistema de monitorização da glicose Dexcom G6 – Papel do monoacrilato de 2,2′-metilenobis (6-terc-butil-4-metilfenol) no novo adesivo. Contact Dermatitis 2022; 87: 258-264.
PRÁTICA DE DERMATOLOGIA 2023; 33(3): 5-7