A tonometria arterial periférica é uma técnica moderna para o diagnóstico ambulatório de medicina do sono. As avaliações para analisar a arquitectura do sono podem ser totalmente automatizadas e realizadas manualmente. A baixa carga de pacientes permite múltiplas medições para reduzir a variabilidade noite-a-noite.
Os distúrbios respiratórios relacionados com o sono são comuns. Um estudo suíço de 2121 participantes em Lausanne mostrou que 49,7% dos homens e 23,4% das mulheres tinham um índice de apneia-hipopneia (AHI) >15/h, o que corresponde pelo menos à apneia obstrutiva do sono leve (OSA) [1]. A respiração com distúrbios do sono é frequentemente não diagnosticada, mas tem consequências potencialmente perigosas, tais como um risco acrescido de ataque cardíaco, AVC e hipertensão arterial [2]. O “Teste de Apneia do Sono Doméstico” (HSAT) está na vanguarda do diagnóstico de distúrbios respiratórios obstrutivos relacionados com o sono. A tonometria arterial periférica é um destes procedimentos do HSAT (Tabela 1).
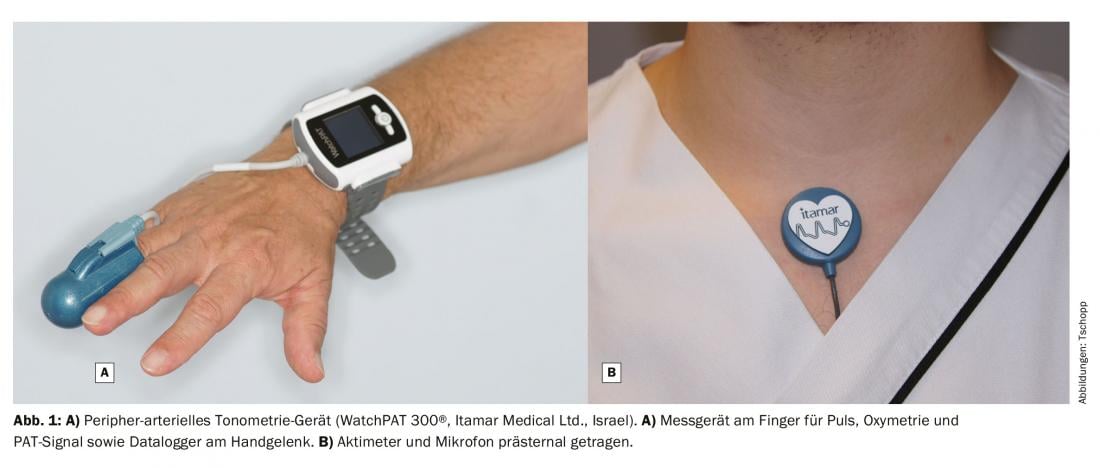
O valor do pulso em medicina foi reconhecido e descrito há séculos atrás [3]. Os analisadores de tonometria arterial periférica avançada (PAT) foram lançados pela primeira vez em 1999 e utilizados para medir a função endotelial periférica como parâmetro prognóstico do risco cardiovascular [4,5] (Fig. 1). Só mais tarde foi reconhecido o seu valor para os diagnósticos de medicina do sono. As primeiras unidades para tal foram compradas na Suíça em 2009. Inicialmente, estes eram principalmente utilizados por médicos otorrinolaringologistas, mas mais tarde foram cada vez mais utilizados por pneumologistas e cardiologistas.
Noções básicas de tonometria arterial periférica
A tonometria arterial periférica é uma medida precisa do volume pulsátil das artérias periféricas, que depende da actividade do sistema nervoso simpático nos vasos periféricos. Há muitos vasos com fibras nervosas alfa-simpáticas, especialmente nas siglas, tais como as pontas dos dedos e os lóbulos das orelhas. Estes são importantes para a termoregulação, mas também reagem de forma muito sensível a outros estímulos como o stress. Com o PAT, podem ser detectadas pequenas alterações de volume nos vasos, fornecendo assim conclusões sobre a actividade do sistema nervoso simpático.
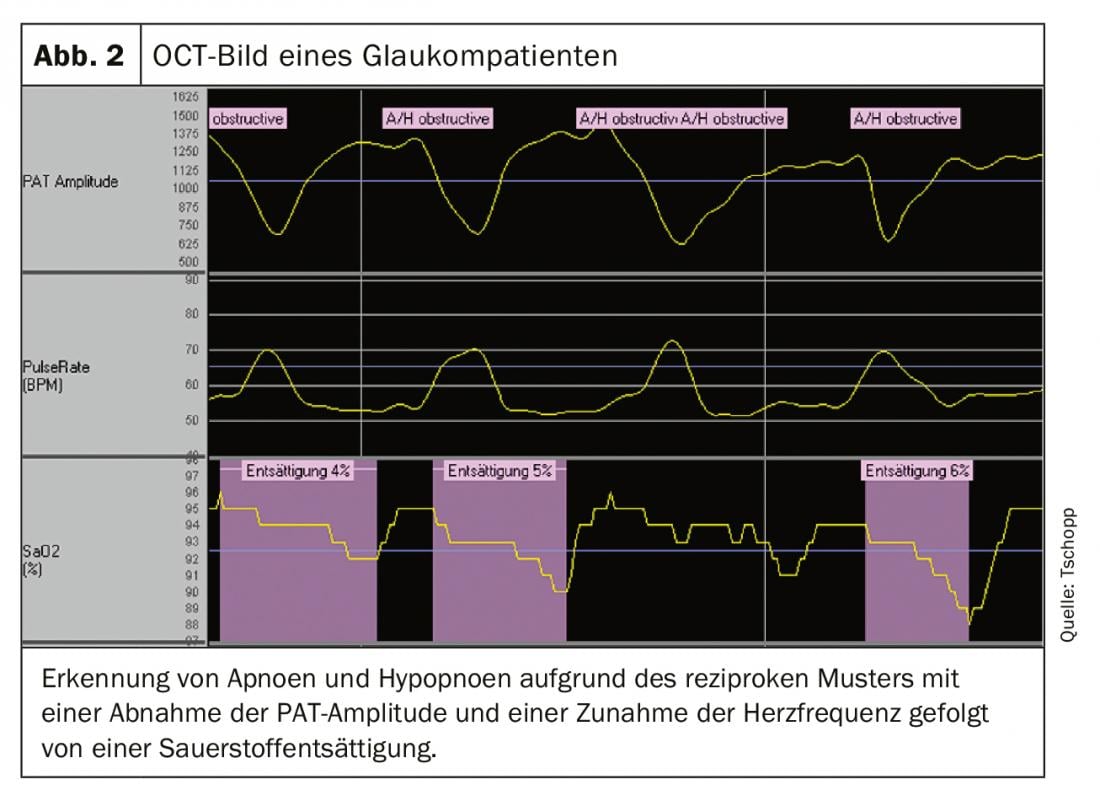
A OSA caracteriza-se por obstrução do tracto respiratório superior, levando a apneia e hipopneia repetitivas. Estes, por sua vez, fragmentam o sono e são desencadeadores dos sintomas típicos da AOS, tais como sonolência diurna, sono microscópico, humor depressivo e problemas de concentração [2,6]. Apnoeas e hipopnoeas ocorrem em ciclos característicos. Estes começam durante o sono com o relaxamento dos músculos que mantêm as vias respiratórias superiores abertas quando acordados. A certa altura, o fluxo de ar é restrito (hipopneia) ou mesmo completamente interrompido (apneia). Isto resulta numa dessaturação de O2 e numaumento de CO2 no sangue, o que desencadeia a activação do sistema nervoso simpático. Isto leva a uma reacção de excitação com aumento da tonificação dos músculos das vias aéreas e a apneia ou hipopneia termina com uma chamada excitação. Este processo com activação do sistema nervoso simpático é acompanhado por vasoconstrição, que pode ser reconhecida como uma redução da amplitude do sinal PAT e um aumento do ritmo cardíaco. Isto resulta no chamado padrão recíproco. A queda no oxigénio do sangue periférico característica das hipopneias também pode ser medida no registo PAT. A figura 2 mostra uma sequência de tais eventos com um padrão recíproco de diminuição da amplitude PAT e aumento do pulso seguido de dessaturação de oxigénio.
Ao diagnosticar OSA com tecnologia PAT, a saturação de oxigénio, o ritmo cardíaco e o sinal PAT são medidos directamente. A partir disto, podem inferir-se tanto os excusais como as apnoeas e hipopnoeas. É, portanto, uma medida de substituição. A tecnologia PAT em medicina do sono deriva 7 canais: Sinal PAT, oximetria, frequência cardíaca, actimetria (posição do corpo), som de ronco (microfone) e o movimento do tórax (através do movimento do altímetro).
O PAT dá mais informações para além dos eventos respiratórios. As características típicas PAT das fases do sono podem ser utilizadas para tirar conclusões sobre a arquitectura do sono. No sono REM, a variabilidade da frequência cardíaca é maior do que no sono não-REM, onde a frequência cardíaca é regulada dentro de limites mais apertados. Devido a uma maior actividade do sistema nervoso simpático, a amplitude PAT também diminui durante o sono REM e mostra uma elevada variabilidade [7]. Além disso, a informação do altímetro (movimento) e do microfone (ronco) é utilizada para análise, para que a tecnologia PAT possa distinguir entre sono REM, sono profundo, sono leve e vigília (fig. 3 e 4). Isto permite uma análise da arquitectura do sono com um hipnograma simplificado. Apnoeas e hipopnoeas podem assim ser indicados por tempo de sono e não apenas por tempo de medição. O PAT pode assim tornar-se uma “luz de laboratório do sono doméstico”.
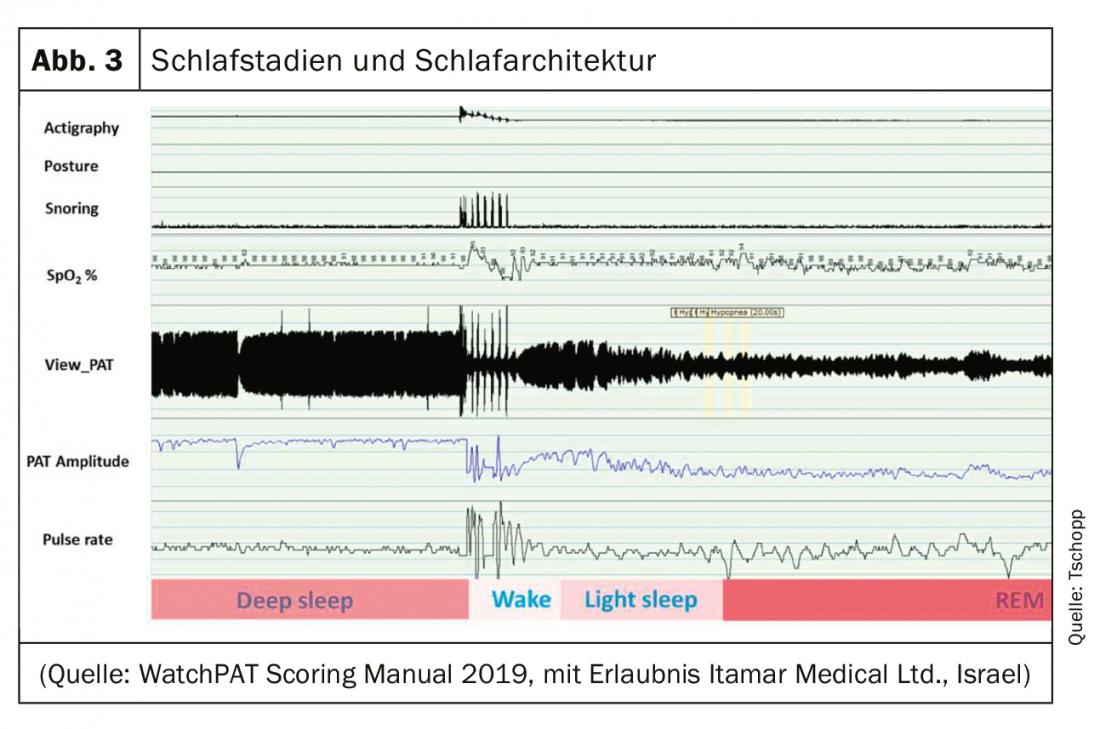
A tecnologia PAT é fundamentalmente diferente dos métodos convencionais HSAT, tais como a poligrafia respiratória, que mede directamente o movimento respiratório com um cinto abdominal e torácico.
Avaliação e interpretação
A tonometria arterial periférica nocturna pode ser avaliada de forma totalmente automática. Esta pontuação baseada em algoritmos foi validada em vários estudos por correlação com a polissonografia [8,9]. No entanto, esta avaliação foi criticada na medida em que não podia ser verificada manualmente até agora. Além disso, houve provas de que o algoritmo tem tendência a “sobrestimar” especialmente em AOS moderados com AHI 15-30/h [8]. A AASM reconheceu a tonometria arterial periférica como um método HSAT em 2017, mas exige que a pontuação manual das gravações seja possível [10]. Isto foi melhorado na nova versão do software (zzzPAT®).Itamar Medical Ltd., Israel). É assim possível visualizar os sinais, interpretá-los e validar a avaliação automática através de pontuação manual. O software PAT é muito semelhante aos programas de pontuação de polígrafos respiratórios. Permite que a avaliação gerada automaticamente seja verificada visualmente e pontuada manualmente da mesma forma que a poligrafia respiratória.
A respiração obstrutiva com perturbações do sono aparece no PAT nocturno como um padrão recíproco com um aumento da frequência cardíaca e uma diminuição da amplitude do PAT desencadeada pela resposta acordada com aumento do tom simpático no final da apneia ou hipopneia. Tipicamente, estes episódios de respiração obstrutiva levam a um padrão de dente de serra que diminui e aumenta a saturação de oxigénio (Fig. 2).
A mais recente tecnologia PAT (Watch PAT central plus e Watch PAT 300, Itamar Medical® Ltd., Israel) torna possível distinguir entre distúrbios respiratórios periféricos e centrais relacionados com o sono. O movimento respiratório é medido com o altímetro no tórax.
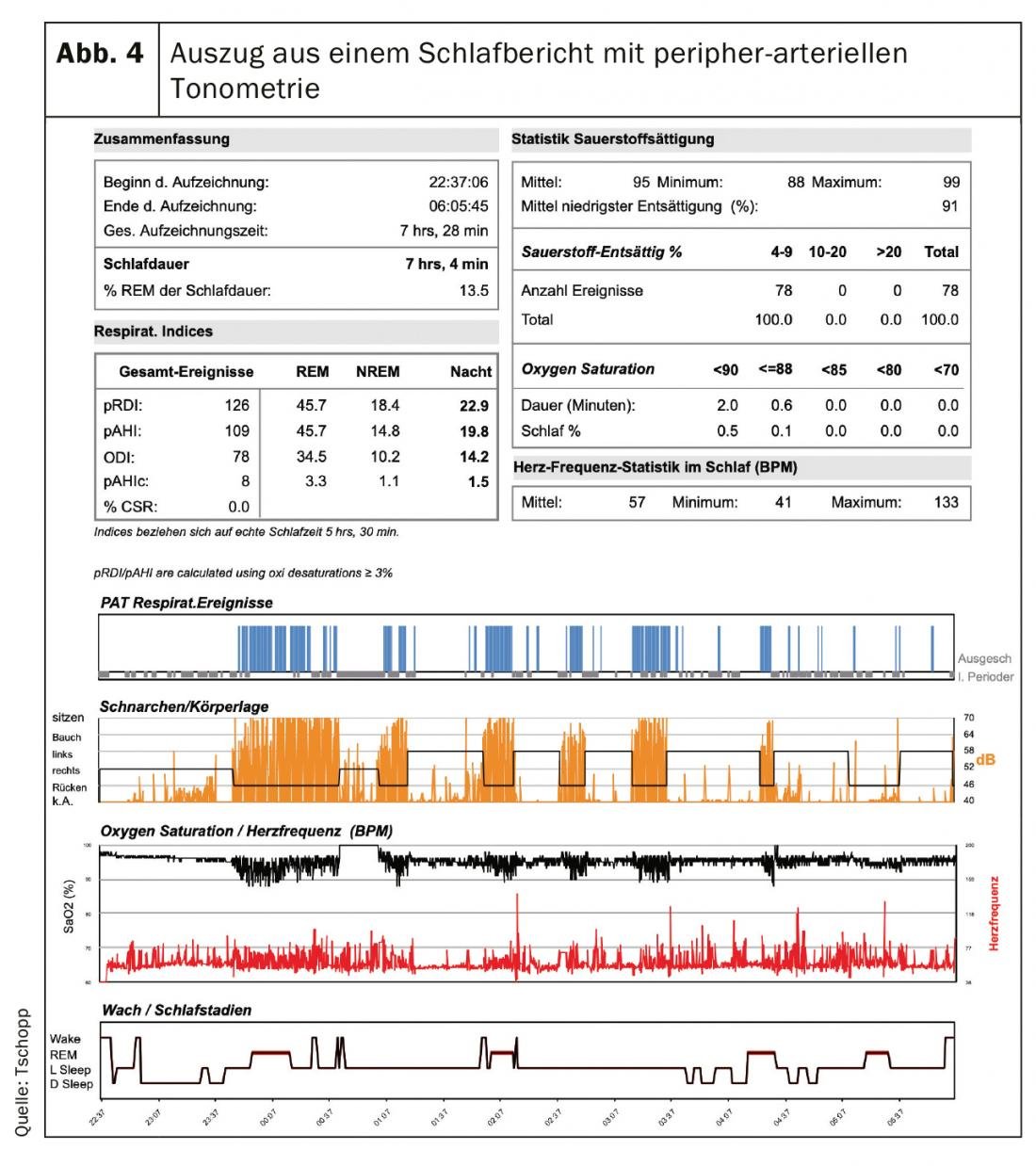
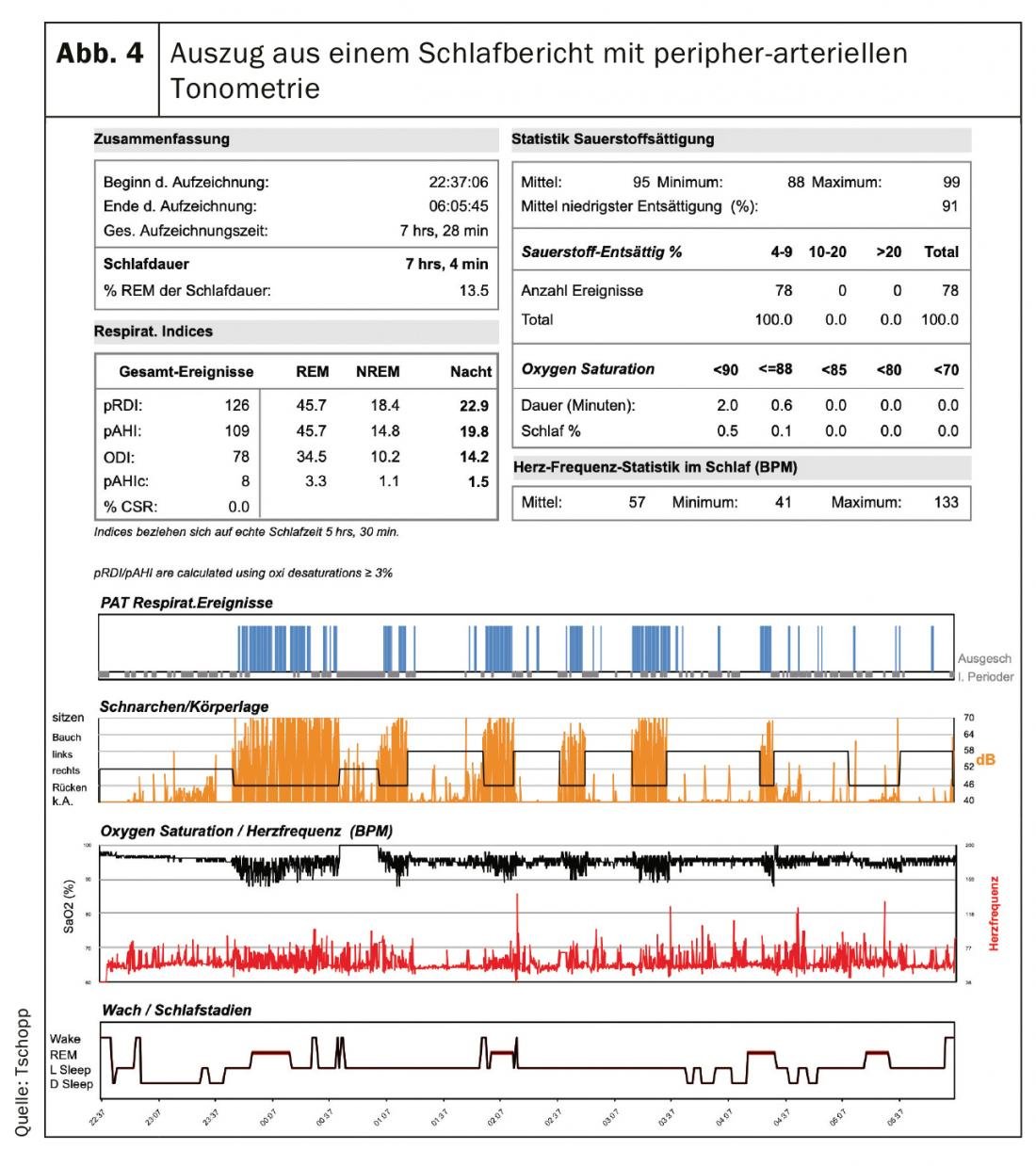
A Figura 4 mostra um excerto de um relatório de estudo do sono, uma vez que pode ser gerado totalmente automaticamente ou manualmente editado com o PAT. Na metade superior, estão listados os números-chave estatísticos mais importantes da noite registada. A metade inferior dá uma visão gráfica da noite. A fila superior mostra os eventos respiratórios detectados pelo PAT, que são acompanhados por um ronco pesado na segunda fila e dessaturações de oxigénio na terceira fila. Neste caso, pode ser reconhecida uma clara dependência posicional na medida em que os eventos respiratórios obstrutivos ocorrem quase exclusivamente na posição supina e são acompanhados por um ronco impressionante. No final do relatório, é apresentado um hipnograma simplificado no qual se pode observar o aumento típico do sono REM na segunda metade da noite, o que corresponde ao processo fisiológico.
Importância da tonometria arterial periférica no diagnóstico da medicina do sono
O PAT tem um impacto muito baixo para os pacientes, uma vez que este método não requer cabos na face nem cintos torácicos e abdominais. Isto significa que o sono normal dificilmente é perturbado pela medição. Em particular, o paciente pode mover-se livremente e não tem a tendência de assumir a posição supina devido ao dispositivo de medição. Esta é uma desvantagem da polissonografia no laboratório do sono, onde a “cablagem” leva a um tempo supino significativamente mais elevado, uma posição corporal em que a OSA é frequentemente particularmente pronunciada. A polissonografia no laboratório do sono sobrestima frequentemente a gravidade da AOS, o que se deve ao aumento da posição supina relacionada com esta medida [11,12].
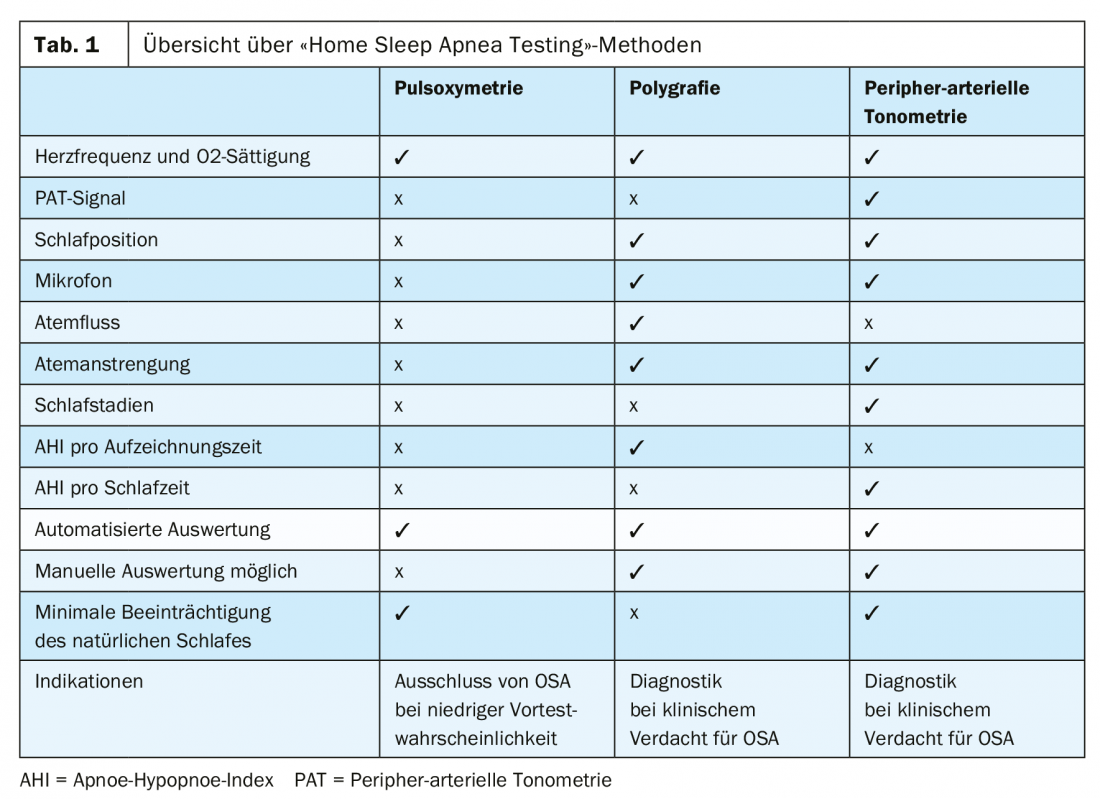
Um HSAT é recomendado pela Sociedade Suíça de Otorrinolaringologia, bem como pela de pneumologia, de acordo com as directrizes da Sociedade Americana de Medicina do Sono, quando existe uma elevada probabilidade de OSA. Os sinais de uma elevada probabilidade de AOS incluem ronco alto e irregular, pausas observadas na respiração, episódios de asfixia nocturna e sintomas típicos da AOS, tais como sonolência diurna aumentada e dores de cabeça matinais [10]. O quadro 1 mostra uma visão geral dos métodos do HSAT e as suas vantagens e desvantagens. A vantagem da poligrafia respiratória é a medição directa da respiração, mas isto requer o uso de cintos torácicos e abdominais e cânulas nasais. A diferenciação entre apnoeas e hipopnoeas é possível. A desvantagem, contudo, é que o AHI não está relacionado com o tempo de sono, mas sim com o tempo de medição. Uma grande vantagem da tecnologia PAT é que tem pouco impacto no paciente, uma vez que não requer cânulas nasais ou cintos torácicos e abdominais. Um hipnograma simplificado pode ser criado e o AHI pode ser dado em relação ao tempo de sono. No entanto, não é possível distinguir entre apnoeas e hipopnoeas, o que não é absolutamente necessário na prática clínica diária.
Como limitações dos métodos HSAT, que também se aplicam à tecnologia PAT, também deve ser mencionado que eles não são suficientes para o esclarecimento das perturbações neurológicas do sono. No caso de perturbações neurológicas do sono, tais como “movimentos periódicos dos membros”, parassónias ou narcolepsia, a polissonografia num laboratório do sono é ainda necessária.
Resumo
A tecnologia PAT é um avanço valioso no diagnóstico da medicina do sono em regime ambulatório. Pela primeira vez, a arquitectura do sono também pode ser avaliada no “ambiente doméstico” com um hipnograma simplificado. O valor do AHI já não é dado em relação ao tempo de medição, mas em relação ao tempo de sono. Com a última versão (Watch PAT 300®), também podem ser diagnosticados distúrbios de regulação respiratória central e é possível a edição manual e validação da medição. A tecnologia PAT está assim a ganhar um elevado estatuto no diagnóstico de medicina do sono ambulatorial, também por médicos de clínica geral.
Mensagens Take-Home
- A tonometria arterial periférica é uma técnica moderna para o diagnóstico ambulatório de medicina do sono.
- Permite a análise da arquitectura do sono.
- Indicação do índice de apneia-hipopneia relacionado com o tempo de sono e não com o tempo de medição, como nas medições domésticas convencionais.
- Dificilmente oneroso para os pacientes e, portanto, múltiplas medições para reduzir a variabilidade noite-a-noite bem aceite pelos pacientes.
- São possíveis avaliações totalmente automatizadas e manuais.
Literatura:
- Heinzer R, Vat S, Marques-Vidal P, et al: Prevalência da respiração perturbada pelo sono na população em geral: o estudo HypnoLaus. Lancet Respir Med. 2015; 3(4): 310-318. doi:10.1016/S2213-2600(15)00043-0.
- Thurnheer R: A síndrome da apneia obstrutiva (e central) do sono. Fórum Médico Suíço. 2018; 18(23): 482-488. doi: https://doi.org/10.4414/smf.2017.03305
- O’Rourke MF, Mahomed FA: Hipertensão Arterial. 1992; 19(2): 212-217. doi:10.1161/01.HYP.19.2.212
- Schnall RP, Shlitner A, Sheffy J, et al: Periodic, deep peripheral vasoconstriction – um novo marcador de apneia obstrutiva do sono. Sleep. 1999; 22(7): 939-946.
- Süssenbacher A, Frick M, Alber HF: Medição da função endotelial periférica – utilização justificada na prática clínica diária? J Cardiol. 2012; 19(9-10): 283-288.
- Stuck BA, Maurer JT, Schredl M, Weeß H-G: Praxis der Schlafmedizin. Berlim, Heidelberg: Springer Berlin Heidelberg; 2013. doi:10.1007/978-3-642-34881-5
- Lavie P, Schnall RP, Sheffy J, Shlitner A: Vasoconstrição periférica durante o sono REM detectada por um novo método pletismográfico. Nat Med. 2000; 6(6): 606-606. doi:10.1038/76135
- Penzel T, Kesper K, Ploch T, et al.: Gravação Ambulatória da Apneia do Sono usando Tonometria Arterial Periférica. In: A 26ª Conferência Internacional Anual da IEEE Engineering in Medicine and Biology Society. Vol 4. San Francisco, CA, EUA: IEEE 2004: 3856-3859. doi:10.1109/IEMBS.2004.1404079.
- Yalamanchali S, Farajian V, Hamilton C, et al: Diagnóstico da Apneia Obstrutiva do Sono por Tonometria Arterial Periférica: Meta-análise. JAMA Otolaryngol Neck Surg. 2013; 139(12): 1343. doi:10.1001/jamaoto.2013.5338
- Kapur VK, Auckley DH, Chowdhuri S, et al: Clinical Practice Guideline for Diagnostic Testing for Adult Obstructive Sleep Apnea: An American Academy of Sleep Medicine Clinical Practice Guideline. J Clin Sleep Med. 2017; 13(03): 479-504. doi:10.5664/jcsm.6506
- Ravesloot MJL, de Raaff CAL, van de Beek MJ, et al: Perioperative Care of Patients With Obstructive Sleep Apnea Undergoing Upper Airway Surgery: A Review and Consensus Recommendations. JAMA Otolaryngol Neck Surg. 2019; 145(8): 751. doi:10.1001/jamaoto.2019.1448
- Vonk PE, Rotteveel PJ, Ravesloot MJL, et al: The influence of position-dependency on surgical success in sleep apnea surgery – a systematic review. Respiração do Sono. Outubro 2019. doi:10.1007/s11325-019-019-01935-y
PRÁTICA DO GP 2019; 14(11): 11-14