A melhoria dos parâmetros clínicos foi observada com o tratamento secukinumab independentemente da latência desde o diagnóstico inicial de artrite psoriásica, com os pacientes diagnosticados há menos de um ano a mostrarem uma resposta ligeiramente melhor do que os diagnosticados há mais de dois anos. Numa outra análise post-hoc de um pool de dados dos mesmos quatro estudos, a eficácia do secukinumabe como terapia de primeira linha demonstrou ser superior em comparação com os pacientes pré-tratados com anti-TNFα.
A artrite psoriásica (PsoA) pode progredir rapidamente se não for tratada, levando a danos irreversíveis dentro de dois anos após o diagnóstico inicial [1]. A interleucina selectiva (IL)-17 inibidor secukinumab mostrou uma melhoria rápida e sustentada dos sintomas nos ensaios da fase III FUTURO 1-5. A duração média desde o diagnóstico da PsoA nestes estudos foi de 6-7 anos [2–6]. Para uma melhor compreensão dos efeitos de intervenções terapêuticas anteriores em doentes com PsoA, uma avaliação do tratamento com secukinumab em função da duração desde a realização do diagnóstico inicial de PsoA [7]. Foram analisados os dados agrupados (n=1803) dos ensaios controlados aleatorizados FUTURO 2-5. Os pacientes incluídos receberam secukinumab (s.c.) 300 mg ou 150 mg como dose de carga, secukinumab 150 mg sem dose de carga ou placebo. Os pacientes foram divididos em dois grupos: o grupo 1 consistiu de pacientes que tinham sido diagnosticados com PsoA ≤1 há um ano, e o grupo 2 consistiu de pacientes que tinham sido diagnosticados com PsoA >há dois anos. A resposta ao tratamento foi avaliada por alterações no ACR20/50/70 e no PASI75/90/100 após 16 semanas***. Foram também registados parâmetros de qualidade de vida e de resultados da actividade da doença.
* FUTURO 2 (NCT01752634), FUTURO 3 (NCT01989468), FUTURO 4 (NCT02294227) e 5 (NCT02404350)
** Imputação de não-resposta; sem correcção para comparações múltiplas
Maior melhoria dos sintomas com menor latência de tratamento
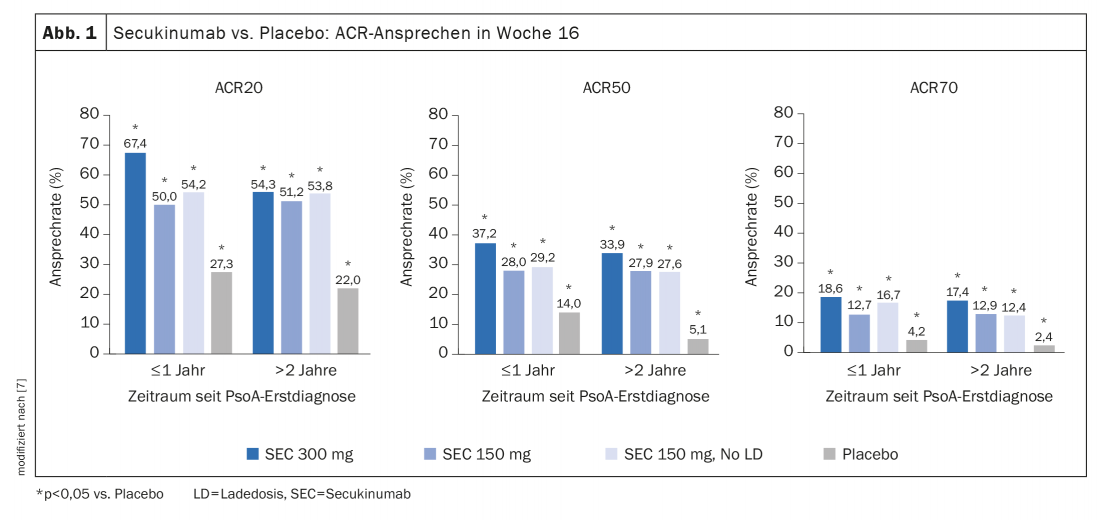
No total, 419 doentes (23,2%) tiveram um primeiro diagnóstico PsoA ≤1 há um ano atrás quando começaram o tratamento com secukinumab, e 1384 (76,8%) tiveram uma latência de tratamento de >2 anos [7]. Na linha de base, as características mais relevantes dos doentes destes dois grupos eram comparáveis. Na semana 16, verificou-se que as taxas de resposta ACR20/50/70 eram mais elevadas com tratamento com secukinumab em comparação com placebo, independentemente da latência desde o diagnóstico PsoA (Fig. 1), com secukinumab 300 mg associados a taxas de resposta ACR mais elevadas do que secukinumab 150 mg. Em geral, as taxas de resposta ACR foram ligeiramente mais elevadas nos doentes com uma latência de tratamento ≤1 ano, especialmente nos que receberam secukinumab 300 mg. O Secukinumab também se revelou superior ao placebo em termos de outros parâmetros de resultado, tais como a entesite, a dactilite, a psoríase cutânea e a psoríase das unhas. Uma proporção mais elevada de doentes com uma latência de tratamento secukinumab ≤1 ano em comparação com o grupo com um diagnóstico inicial de PsoA >2 anos atrás não tinha articulações inchadas e não tinha articulações tenras (“swollen joint count” = 0, “mean tender joint count” = 0) e um CRP ≤10 mg/L. Os pacientes com menor latência de tratamento também tiveram melhor desempenho em termos de subscritores do bem-estar mental no SF-36 (“Short Form-36 of the Health Survey”). Os efeitos secundários mais frequentes em doentes tratados com secukinumabe (tempo desde o diagnóstico ≤1 ano ou >2 anos) foram nasofaringite (8,3% e 6,1%, respectivamente), dores de cabeça (6,2% e 3,6%, respectivamente) e infecções das vias respiratórias superiores (5,1% e 4,7%, respectivamente).
Dados sobre secukinumab como tratamento de primeira linha
Uma nova análise post-hoc de dados agrupados (n=2049) dos estudos FUTURO 2-5 mostrou, em primeiro lugar, que a eficácia do secukinumabe era superior ao placebo em todos os domínios da manifestação clínica PsoA definida pelo Grupo de Investigação e Avaliação da Psoríase e Artrite Psoriática (GRAPPA) (artrite periférica, envolvimento axial, entesite, dactilites, psoríase cutânea, envolvimento das unhas) [8]. Por outro lado, a resposta clínica foi mais elevada nos doentes anti-TNFα-naïve em comparação com os que tinham sido anteriormente tratados com inibidores TNFα. Estes resultados são um argumento para a utilização do secukinumab como opção de tratamento de primeira linha.
Literatura:
- Kane D, et al: Rheumatology (Oxford) 2003; 42: 1460-1468.
- Mease PJ, et al. RMD Aberto 2018; 4: e000723.
- McInnes IB, et al. Lancet 2015; 386: 1137-1146.
- Nash P, et al. Arthritis Res Ther 2018; 20: 47.
- Kivitz A, et al. Rheumatol Ther 2019; 6(3): 393-407.
- Mease PJ, et al. Ann Rheum Dis 2018; 77: 890-897.
- Ritchlin C, et al: Arthritis Rheumatol 2020; 72 (suppl 10). https://acrabstracts.org/abstract/efficacy-of-secukinumab-treatment-in-patients-with-early-psoriatic-arthritis-a-pooled-analysis-of-4-phase-3-studies (último acesso 20.09.2021).
- Orbai AM, et al: Rheumatol Ther 2021: 1223-1240.
PRÁTICA DA DERMATOLOGIA 2021; 31(5): 57-58