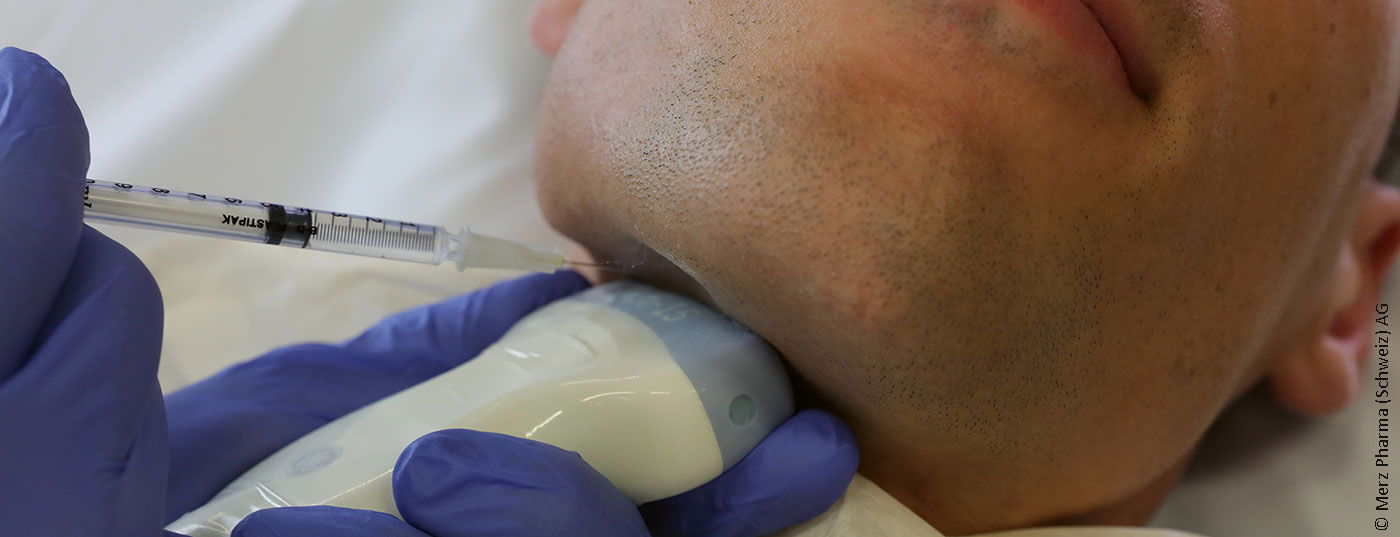
Numerosas doenças neurológicas, tais como a síndrome de Parkinson, AVC ou lesões cerebrais traumáticas, podem levar a uma sialorreia deficiente. IncobotulinumtoxinA é o primeiro medicamento a ser aprovado na Suíça para o tratamento da sialorreia crónica em adultos. O factor decisivo foi o estudo SIAXI – A Commentary.
Em muitas doenças neurológicas ou condições defeituosas, pode ocorrer sialorreia, ou seja, a saída descontrolada de saliva da cavidade oral para o exterior. O estudo “SIAXI”, um ensaio multicêntrico, aleatório, duplo-cego e controlado por placebo fase III, investigou a eficácia e segurança da incobotulinumtoxinaA para o tratamento da sialorreia crónica devido a síndromes de Parkinson, acidente vascular cerebral ou lesão cerebral traumática.
Os doentes de Parkinson são particularmente afectados pela sialorreia (32-74%) e constituem uma grande parte da população estudada (cerca de 80% dos doentes; síndromes idiopáticas e atípicas de Parkinson). Patofisiologicamente, não há produção excessiva de saliva neste grupo de pacientes, mas a capacidade de reter saliva na cavidade oral e engoli-la continuamente é cada vez mais limitada. Entre outras coisas, o controlo da cabeça deficiente (antecollis), a hipomimia com a boca aberta e a mobilidade reduzida da língua e dos lábios desempenham um papel importante. Os doentes com sialorreia também têm, muito frequentemente, disfagia. A consequência é uma diminuição da qualidade de vida, não só para os pacientes, mas também para os familiares que cuidam deles. No entanto, também podem ocorrer macerações cutâneas e pneumonia, o que significa que a sialorreia está ligada a um aumento da mortalidade. Aialorreia está associada à vergonha e raramente é relatada espontaneamente, pelo que, como acontece com muitos outros sintomas não motores, devem ser feitos inquéritos específicos. As manchas de saliva no vestuário e o uso frequente de tecidos podem fornecer pistas iniciais. O tratamento da sialorreia crónica é multidisciplinar e inclui a terapia da fala, bem como a utilização de substâncias anticolinérgicas não rotuladas, que é frequentemente limitada por efeitos secundários sistémicos. Em 1997, o uso de toxina botulínica foi inicialmente proposto para o tratamento da sialorreia, e a partir de 1999, seguiram-se vários estudos prospectivos de menor dimensão, fornecendo uma base para o uso não rotulado deste grupo de medicamentos [1].
Concepção do estudo
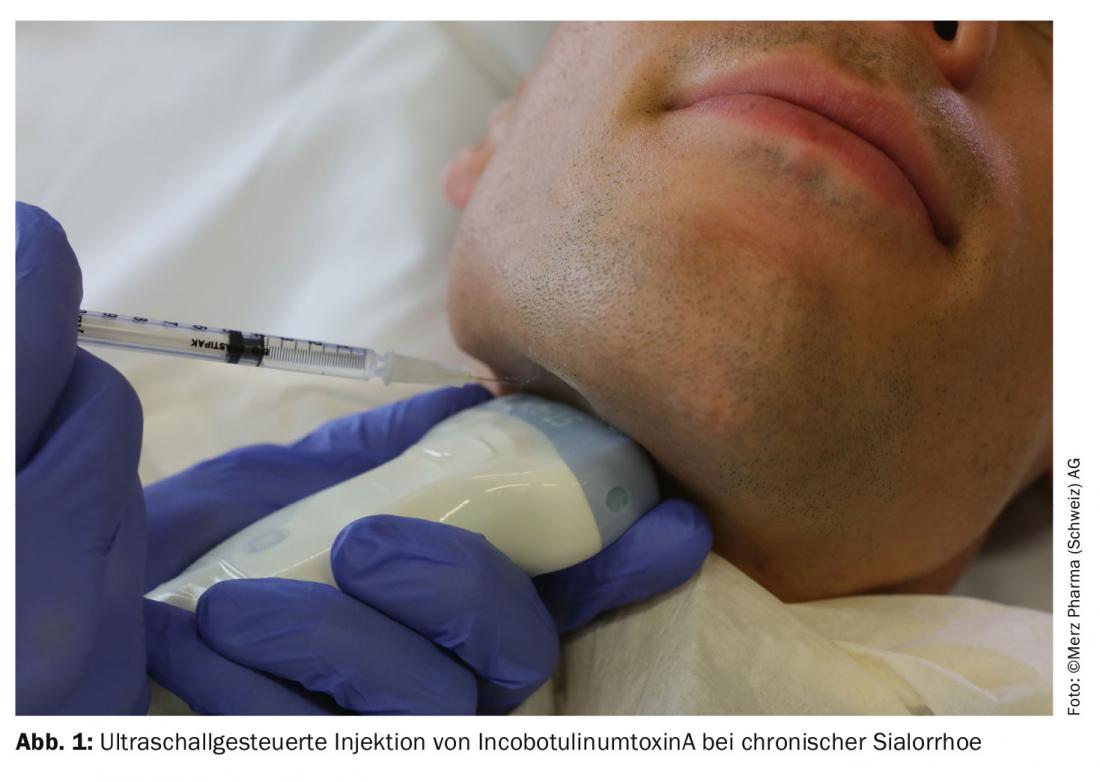
Em vários centros na Alemanha e Polónia, um total de 184 pacientes foram aleatorizados para receberem incobotulinumtoxinA 100 unidades, incobotulinumtoxinA 75 unidades ou placebo (2:2:1). A distribuição das doses para a eq. a glândula parótida e a glândula submandibular foi realizada numa proporção de 3:2. As injecções foram realizadas em ambos os lados e os profissionais puderam decidir por si próprios se efectuavam as injecções com ou sem controlo por ultra-sons. Os pontos finais co-primários foram uma alteração na taxa de fluxo salivar não estimulado (uSFR) e a Escala de Impressão Global de Mudança (GICS), ambos entre os pontos de tempo imediatamente antes e quatro semanas após a injecção. A GICS é uma escala de 7 pontos Likert na qual os pacientes tinham de indicar como a sua função tinha mudado em resposta à injecção. O caudal de saliva foi medido através da pesagem de esfregaços inseridos na cavidade oral durante cinco minutos. O ponto final secundário foi a Escala de Drooling Severity and Frequency Scale (DSFS), na qual a gravidade (máx. 5 pontos) e a frequência (máx. 4 pontos) da sialorreia foram avaliadas pelo praticante em duas escalas Likert. Dados de um período de extensão ligado com três injecções adicionais de quatro meses em dois braços de tratamento (75 contra 100 unidades, sem braço placebo), foram recentemente publicados separadamente [2].
Resultados
No braço de 100 unidades, tanto as co-primárias (GICS, p=0,002; uSFR, p=0,004) como as secundárias (DSFS, p<0,001) foram cumpridas. Mesmo 16 semanas após a injecção, houve ainda um efeito significativo tanto subjectivamente (GICS, p=0,011) como objectivamente (uSFR, p=0,002). No braço de 75 unidades, apenas o ponto final secundário (DSFS, p=0,002) foi cumprido. No entanto, uma análise secundária nas semanas 8 e 12 também mostrou uma melhoria significativa em GICS e uSFR no braço de 75-unidades. A escolha da técnica de injecção (orientação por ultra-sons ou pontos de referência anatómicos) não teve influência no resultado. Os efeitos secundários mais comuns nos braços de 100 e 75 unidades foram boca seca (2,7% e 5,4%, respectivamente) e disfagia (0% e 4,1%, respectivamente).
Conclusão
Os resultados do estudo mostram que a incobotulinumtoxinaA 100 U parece ser um tratamento eficaz e bem tolerado para a sialorreia crónica em adultos.
Comentário
O estudo SIAXI é o maior ensaio randomizado controlado até à data sobre o tratamento da sialorreia com toxina botulínica. Com base nesta evidência de classe 1, a incobotulinumtoxinA foi aprovada pela Agência Europeia de Medicamentos (EMA), pela FDA e em Junho de 2019 também pelo Swissmedic para o tratamento da sialorreia crónica em adultos.
IncobotulinumtoxinA é assim o único medicamento aprovado na Suíça para esta indicação. Para além desta prova agora inquestionável da eficácia, o estudo também contribui para esclarecer a questão há muito discutida da dose correcta. O braço de 100 unidades mostrou um efeito mais precoce e duradouro em comparação com o braço de 75 unidades, sem efeitos secundários significativamente maiores. A duração da acção de 16 semanas no braço de 100 unidades foi mais longa do que o normalmente esperado para injecções em músculo estriado, semelhante à longa duração da acção no tratamento da glândula sudorípara. Surpreendentemente, a disfagia só ocorreu no braço de 75 unidades, com dois dos três doentes a terem disfagia ligeira pré-existente. Deve ter-se em conta que apenas pacientes sem disfagia clinicamente relevante, mapeados no “Inventário modificado de Radboud Oral Motor para a doença de Parkinson”, foram incluídos no estudo. Assim, o estudo não permite formalmente quaisquer conclusões sobre a segurança do tratamento de pacientes com comorbilidade e disfagia de grau superior. Do mesmo modo, os pacientes com ALS que sofrem frequentemente de sialorreia não foram incluídos no estudo. Por conseguinte, a toxina botulínica deve ser utilizada com especial cautela nestes pacientes. É de salientar que a aprovação Swissmedic para o tratamento da sialorreia era independente da etiologia. No entanto, o tratamento só é reembolsado regularmente no caso de uma causa neurológica: a FOPH incluiu a indicação incobotulinumtoxinA “sialorrhoea” na lista de especialidades a partir de 01.04.2020 com algumas limitações (ver www.spezialitätenliste.ch). Por exemplo, uma avaliação neurológica deve ser realizada primeiro e o tratamento só pode ser realizado por ultra-sons guiados por especialistas em neurologia ou otorrinolaringologia. Em particular, a exigência de injecção guiada por ultra-sons parece razoável. Embora não se possam tirar conclusões claras sobre a superioridade da injecção guiada por ultra-sons do estudo SIAXI, outro estudo foi capaz de mostrar que a taxa de sucesso de acordo com os pontos de referência anatómicos para a Eq. parotis em apenas 74% e a Gl. submandibularis era de apenas 62% [3]. É de esperar que a utilização necessária de ultra-sons não leve a que o tratamento só seja oferecido nos centros. A injecção guiada por ultra-sons é fácil de aprender com treino intensivo.
A inclusão da indicação “sialorreia crónica” na lista de especialidades elimina a morosa luta por uma aprovação de custos e os nossos pacientes têm assim uma terapia eficaz e, sob certas condições, segura para a sialorreia disponível mais cedo.
Literatura:
- Ruiz-Roca JA, Pons-Fuster E, Lopez-Jornet P: Effectiveness of the Botulinum Toxin for Treating Sialorrhea in Patients with Parkinson’s Disease: A Systematic Review. Revista de medicina clínica. 2019; 8(3):317.
- Jost WH, Friedman A, Michel O, et al: Tratamento de longa duração da incobotulinumtoxinaA para a sialorreia crónica: Eficácia e segurança durante 64 semanas. Parkinsonismo e doenças relacionadas. 2020; 70: 23-30.
- Loens S, Bruggemann N, Steffen A, Baumer T: Localization of Salivary Glands for Botulinum Toxin Treatment: Ultrasound Versus Landmark Guidance. Perturbações de movimento prática clínica. 2020; 7(2): 194-198.
InFo NEUROLOGIA & PSYCHIATRY 2020; 18(3): 28-29.