Actualmente, os biológicos pertencem à terapia padrão para a psoríase. As empresas farmacêuticas estão a investigar intensivamente novos medicamentos. Os peritos acreditam que os novos biológicos com um mecanismo de acção semelhante aos já aprovados são tão importantes como os preparativos que visam outras áreas. Uma visão geral.
Por acaso, médicos da New Jersey-Robert Wood Johnson Medical School, nos EUA, descobriram o potencial terapêutico da psoríase biológica. Uma paciente feminina de 57 anos de idade sofria da doença de Crohn há 15 anos, que se tinha tornado refractária ao tratamento. Duas semanas após uma infusão com o infliximab inibidor de necrose tumoral alfa, não só os sintomas intestinais melhoraram drasticamente, como também a sua psoríase [1].
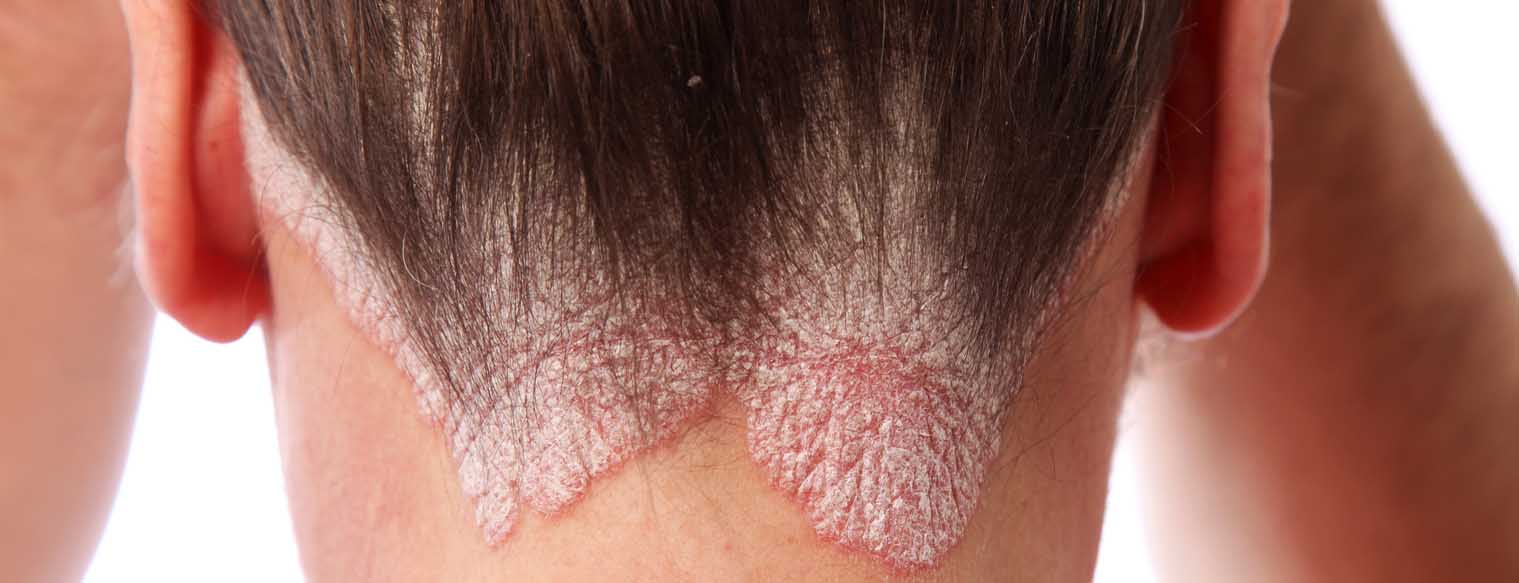
Na Suíça, pouco menos de 2% da população sofre de psoríase [2]. É agora considerada uma doença sistémica com sintomas típicos da pele, envolvimento articular e comorbidades como artrite reumatóide, doença inflamatória intestinal, dislipidemia, diabetes, obesidade e hipertensão arterial [3–10]. A doença pode limitar extremamente a qualidade de vida. Os doentes com psoríase grave, em particular, têm uma esperança de vida mais curta: morrem três a quatro anos antes do que as pessoas sem a doença de pele, em parte devido a sequelas cardiovasculares, como ataques cardíacos ou acidentes vasculares cerebrais [11]. As comorbidades requerem uma selecção cuidadosa, especialmente das terapias sistémicas, para evitar efeitos adversos e interacções medicamentosas [12].
Os sintomas físicos podem ser objectivados com pontuações. Nos ensaios clínicos, é normalmente utilizado o Índice de Área Psoríase e Severidade (PASI), que também é utilizado nas directrizes oficiais como medida de severidade. O PASI indica a extensão do eritema, infiltração e escamação na cabeça, braços, tronco e pernas. PASI 50, 75 ou 90 significa a percentagem de pacientes que alcançaram pelo menos 50%, 75% ou 90% de melhoria na PASI num determinado momento. Para avaliar a eficácia de um novo medicamento, é normalmente necessária uma redução mínima de 75% no PASI (PASI 75) no prazo de doze a 16 semanas. “Mas é preciso ter sempre em consideração a qualidade de vida”, diz Alexander Navarini, MD, dermatologista da Clínica de Psoríase do Hospital Universitário de Zurique e actualmente Senior Visiting Research Fellow do King’s College London. Isto pode ser registado com questionários normalizados, tais como o “Índice de Qualidade de Vida em Dermatologia” (DLQI).
A regra dos 10 ajuda a avaliar a severidade
Como base, o tratamento é com bases de pomada sem drogas, ureia (3-10%), ácido salicílico (3-10%) bem como corticosteróides, muitas vezes em combinação com derivados de vitamina D3, inibidores de calcineurina e no hospital com dithranol. Contudo, há poucos estudos de qualidade que tenham testado a eficácia destes tópicos em condições controladas e comparativas. “Para a psoríase leve, as terapias tópicas são suficientes”, diz o Prof. Wolf-Henning Boehncke, MD, Médico Chefe do Departamento de Dermatologia do Hospital Universitário de Genebra. “Na psoríase moderada a grave, contudo, o doente necessita de uma fototerapia ou terapia sistémica. Como orientação para o grau de gravidade, o dermatologista recomenda a chamada regra de 10: a psoríase moderada está presente quando pelo menos 10% da superfície corporal é afectada, o PASI é pelo menos 10 ou a qualidade de vida é maciçamente limitada, ou seja, mede-se um DLQI de pelo menos 10. “Ao considerar a terapia sistémica, deve-se considerar adicionalmente outros aspectos, por exemplo, se o paciente tem alterações graves nas unhas”, explica o Prof.
Uma vez estabelecido que o doente tem psoríase pelo menos moderada, as duas questões seguintes mais importantes são a rapidez com que a terapia deve funcionar e se as articulações são afectadas. Por exemplo, o eritroderma requer um início de acção mais rápido do que a psoríase marcada mas largamente estável da placa. Com a fototerapia UV-B, 50-75% dos doentes atingem um PASI 75, com PUVA 75-100% das pessoas afectadas (orientação AWMF). A fototerapia não serve como terapia a longo prazo devido ao esforço envolvido e aos efeitos secundários a longo prazo.
Personalizar a terapia sistémica
Estão disponíveis vários preparativos para a terapia sistémica (Fig. 1). “Tento ter em conta o maior número possível de factores e fazer uma selecção à medida do perfil do paciente, ou seja, ofereço medicina personalizada”, diz o Dr. Navarini. “Temos a maior experiência com o metotrexato (MTX). Se o paciente o tolera bem e não há contra-indicações, gosto de o utilizar como um medicamento a longo prazo”. O ácido fumárico há muito conhecido poderia ser considerado se alguém preferisse ser tratado com comprimidos em vez das injecções subcutâneas de MTX. Contudo, o ácido fumárico causa relativamente frequentemente efeitos secundários tais como ruborização, náuseas, diarreia ou dores de cabeça. Ambos os medicamentos normalmente entram em vigor dentro de oito a doze semanas. “Se quiser um sucesso terapêutico mais rápido, pode experimentar ciclosporina”, diz o Dr. Navarini. No entanto, isto está associado a ainda mais efeitos secundários, tais como hipertensão ou disfunção renal e, portanto, só é possível como terapia de curto prazo.
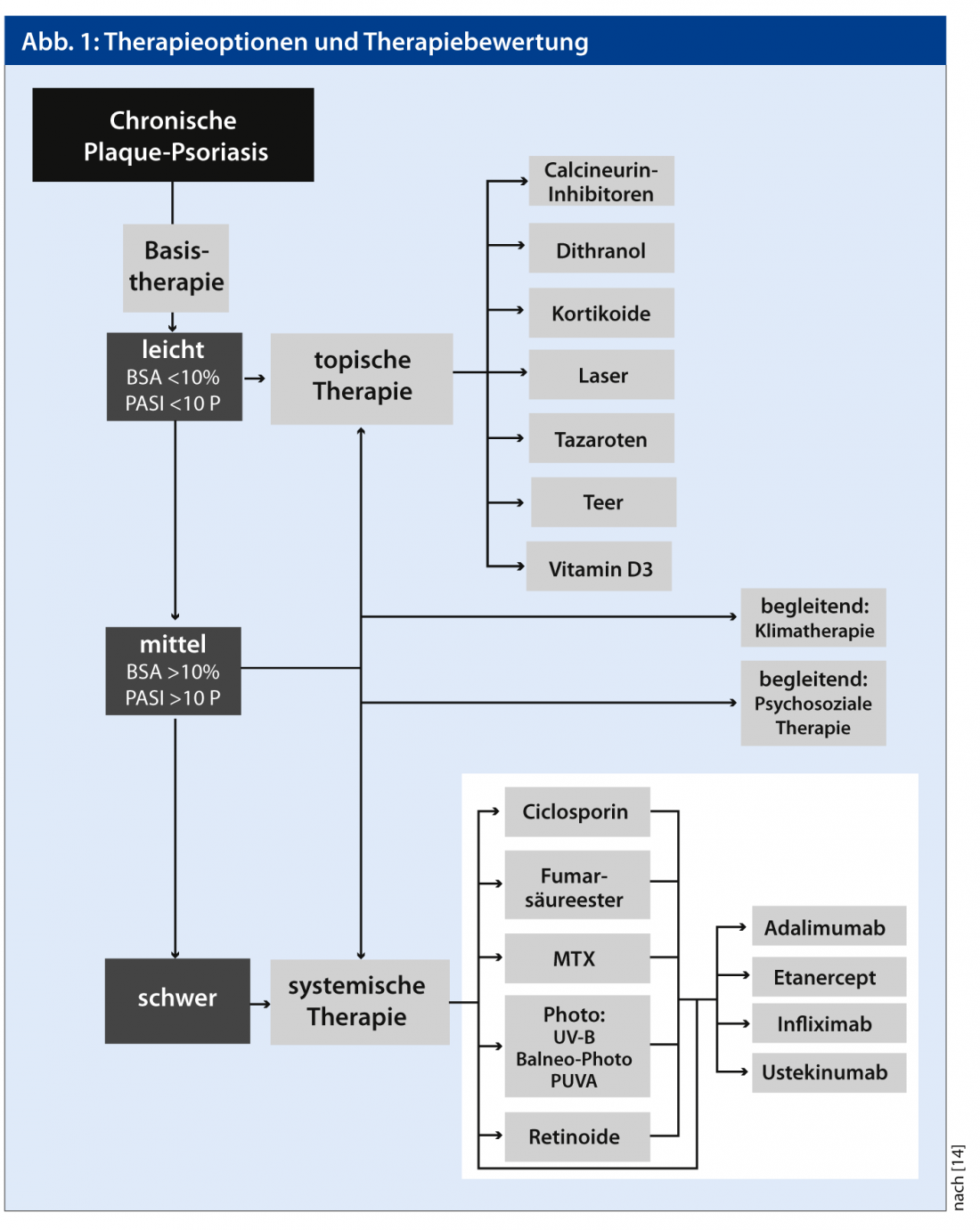
Se estas preparações não ajudarem, o dermatologista recomenda os biológicos. “Causam menos efeitos secundários em geral e são mais convenientes de utilizar – mas são também muito mais caros”. Qual a biologia que utiliza depende de muitos factores (Tab. 1). Para doentes com excesso de peso com envolvimento articular, o infliximab, por exemplo, é uma boa escolha. Se for previsível que o paciente irá interromper a terapia durante vários meses, o Dr. Navarini recomenda antes etanercept. “Durante a interrupção da terapia, são produzidos anticorpos contra os biológicos que se ligam ao fármaco – depois a eficácia do fármaco diminui. depois”, explica o Dr. Navarini. Os anticorpos também se desenvolvem contra a etanercepção, mas isto não inactiva a droga. Uma alternativa é combinar o infliximab com o MTX – isto também deve impedir a produção dos anticorpos.
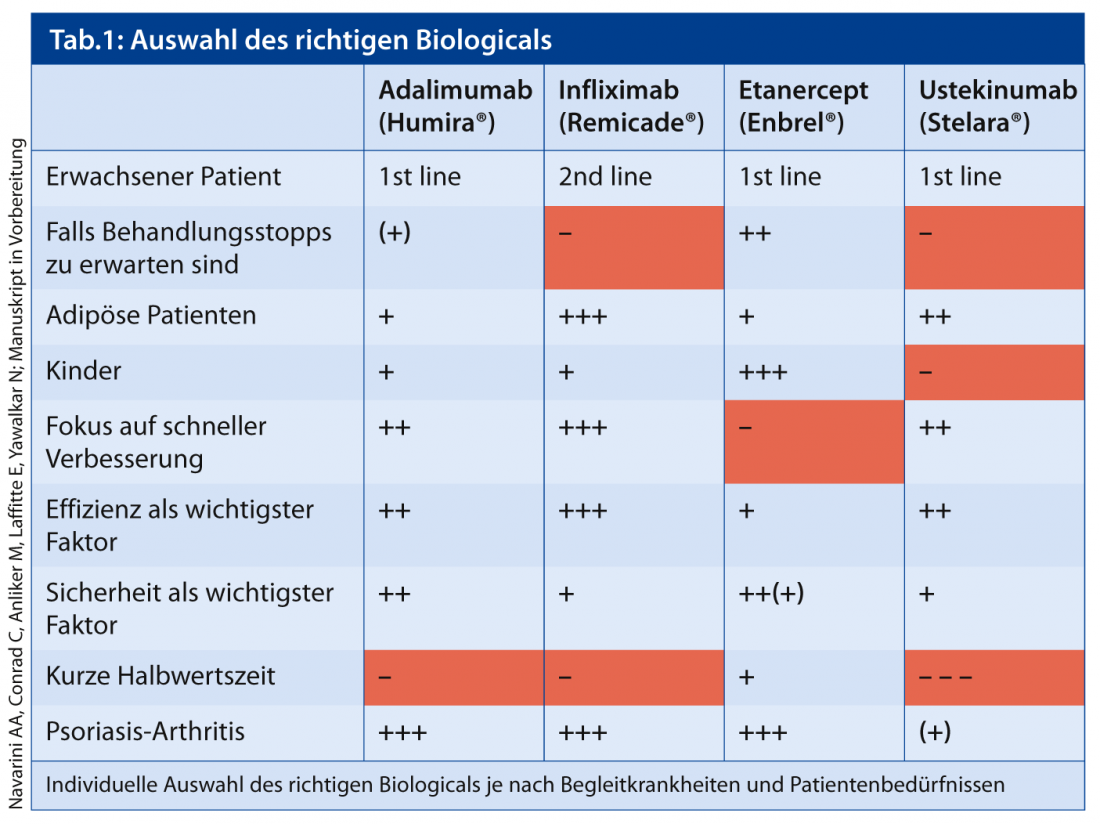
O inibidor de TNF-alfa golimumab é aprovado para o tratamento da artrite psoriásica activa e progressiva quando o paciente teve uma resposta inadequada à terapia antirreumática básica anterior. Não existem actualmente ensaios registados que investiguem apenas o golimumab na psoríase em placas crónicas. “Presumo que o golimumab não será aprovado para a indicação de psoríase cutânea”, diz o Professor Boehncke. “As empresas estão provavelmente conscientes de que dada a rápida evolução neste campo, o sucesso comercial é duvidoso”. O inibidor de TNF certolizumab está actualmente a ser testado em ensaios das fases II e III. Para além destes inibidores de TNF, várias preparações com outros mecanismos de acção estão também actualmente a ser testadas em ensaios clínicos, e algumas poderão ser aprovadas nos próximos anos. Por um lado, estes são outros biólogos, como antagonistas da IL-17 ou IL-23 e as chamadas pequenas moléculas.
O investigador da psoríase Navarini considera os fármacos que visam a IL-17 ou IL-23 como particularmente promissores (ver entrevista). “O antagonista puro da IL-23, que ao contrário de ustekinumab inibe exclusivamente a IL-23, parece excitante, mas ainda se encontra em desenvolvimento muito precoce. Espera-se que os antagonistas da IL-17 sejam aprovados em breve e possam ser uma boa alternativa para os inibidores de TNF”. A Prof. Boehncke suspeita que as empresas farmacêuticas estão actualmente hesitantes com os seus pedidos de aprovação de produtos biológicos. “É difícil avaliar se estes medicamentos têm boas perspectivas de venda, tendo em conta os biológicos já aprovados”, diz o Prof. Boehncke. Do ponto de vista de um médico, contudo, é desejável ter o maior número possível de biológicos disponíveis, mesmo que tenham os mesmos mecanismos de acção. “A mudança para um biológico diferente pode ser uma boa saída se o corpo produzir anticorpos neutralizantes”. As novas pequenas moléculas interrompem várias vias de sinalização intracelular envolvendo, por exemplo, Janus kinase, proteína kinase-C ou fosfodiesterase-4. “O encanto das pequenas moléculas reside principalmente no facto de poderem ser tomadas como comprimidos”, diz o Prof. Boehncke. Não são mais eficazes do que os biológicos e se são mais seguros só podem ser esclarecidos através da observação a longo prazo. “Infelizmente, as pequenas moléculas serão provavelmente tão caras como as biológicas.
O dermatologista não pode imaginar como a psoríase pode ser curada nas próximas décadas. “Mas já temos a possibilidade de tratar muitos pacientes para que não sejam mais limitados por esta doença e tenham uma qualidade de vida quase ilimitada – semelhante a uma boa terapia da diabetes”. Os médicos de clínica geral devem examinar todos os doentes com psoríase para verificar o seu envolvimento nas articulações. “O tratamento precoce da artrite psoriásica pode prevenir danos estruturais e perda de função. É também importante procurar comorbidades e tratá-las adequadamente. O Prof. Boehncke gostaria de ver a psoríase levada mais a sério como uma doença grave. “O tratamento de doentes com psoríase é caro, mas o uso de biológicos caros é bem justificado em alguns”.
Literatura:
- Oh CS, Das KM, Gottlieb AB: O tratamento com o factor de necrose antitumoral monoclonal alfa diminui drasticamente a acividade clínica das lesões psoríase . J Am Acad Dermatol 2000; 42: 829-830.
- Ivanova K, et al: Psoríase. Patogénese, comorbidades clínicas. Swiss Med Forum 2012; 12(20-21): 410-415.
- Augustin M, Reich K, Glaeske G, Schaefer I, Radtke M: Co-morbilidade e prevalência de psoríase relacionada com a idade: Análise de dados de seguros de saúde na Alemanha. Acta Derm Venereol 2010; 90: 147-151.
- Mrowietz U, Elder JT, Barker J: A importância das associações de doenças e da terapia concomitante para o tratamento a longo prazo dos doentes com psoríase. Archives of Dermatological Research 2006; 298: 309-319
- Mallbris L, Akre O, Granath F, Yin L, Lindelöf B, Ekbom A, Stahle-Bäckdahl M: Aumento do risco de mortalidade cardiovascular em doentes com psoríase internados mas não em doentes externos. Eur J Epidemiol 2004; 19: 225-230
- Gelfand JM, Neimann AL, Shin DB, Wang X, Margolis DJ, Troxel AB: Risco de enfarte do miocárdio em doentes com psoríase. JAMA 2006; 296: 1735-1741.
- Gisondi P, Tessari G, Conti A, Piaserico S, Schianchi S, Peserico A, Giannetti A, Girolomoni G: Prevalência da síndrome metabólica em doentes com psoríase: um estudo de caso-controlo com base hospitalar. British Journal of Dermatology 2007; 157: 68-73.
- Gelfand JM, Troxel AB, Lewis JD, Kurd SK, Shin DB, Wang X, Margolis DJ, Strom BL: O risco de mortalidade em doentes com psoríase: resultados de um estudo baseado na população. Arquivos de Dermatologia 2007; 143: 1493-1499.
- Sommer DM, Jenisch S, Suchan M, Christophers E, Weichenthal M: Aumento da prevalência da síndrome metabólica em doentes com psoríase moderada a grave. Archives of Dermatological Research 2006; 298: 321-328.
- Ludwig RJ, Herzog C, Rostock A, Ochsendorf FR, Zollner TM, Thaci D, Kaufmann R, Vogl TJ, Boehncke WH: Psoríase: um possível factor de risco para o desenvolvimento da calcificação da artéria coronária. British Journal of Dermatology 2007; 156: 271-276.
- Gelfand JM, Troxel AB, Lewis JD, Kurd SK, Shin DB, Wang X, Margolis DJ, Strom BL: O risco de mortalidade em doentes com psoríase: resultados de um estudo baseado na população. Arquivos de Dermatologia 2007; 143: 1493-1499.
- Gerdes S, Mrowietz U: Impacto das comorbidades na gestão da psoríase. Curr probl dermatol 2009; 38: 21-36.
- Leis PM, Young HS: Estratégias de Tratamento Sistémico Actual e Emergente para Psoríase Psoríase AWMF Guideline
DERMATOLOGIE PRAXIS 2013, Edição 1; 26-28