O traumatismo cerebral (TBI) é frequentemente banalizado no desporto [1]. Podem ocorrer consequências a curto e longo prazo, por exemplo perturbações motoras que podem levar a mais lesões, perda de desempenho, tonturas, náuseas, distúrbios de concentração. Só se pode especular sobre as razões desta trivialização. Certamente, a atitude de atletas altamente motivados para querer voltar a estar activos rapidamente, a falta de verificabilidade de quaisquer danos e a falta de pessoal médico qualificado no local, fazem parte disso.
Como no
primeira parte desta série de artigos
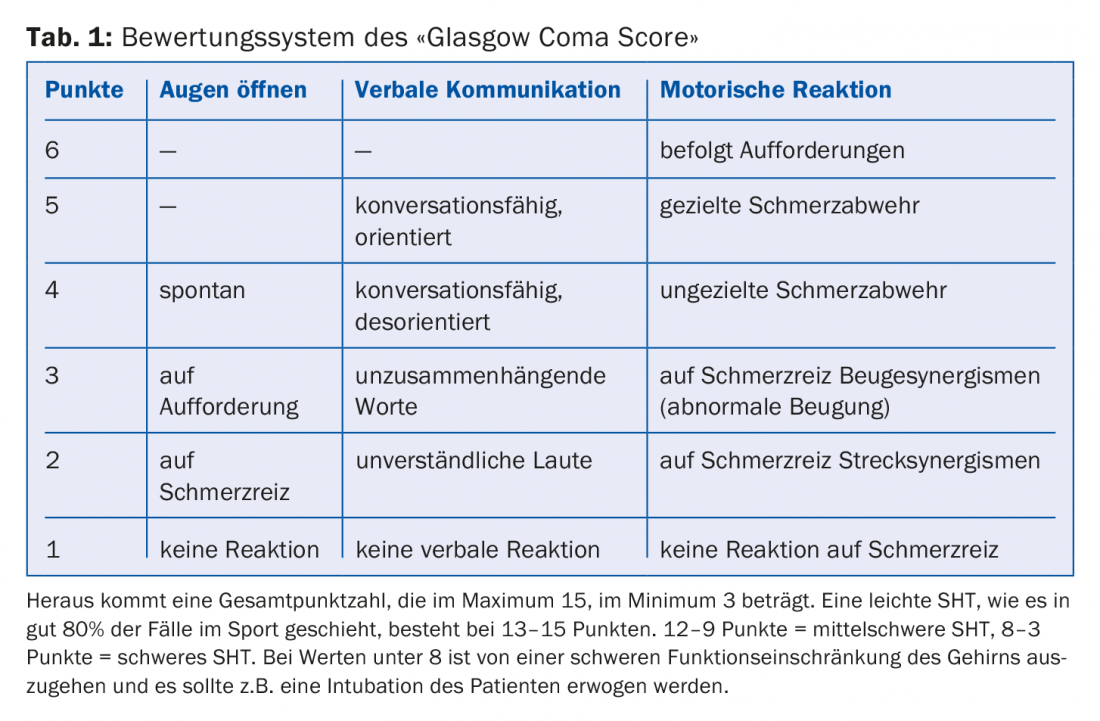
Como se afirma na primeira parte da série de artigos, a medida mais importante é reconhecer uma lesão cerebral traumática ligeira no desporto no local do incidente. A observação do acidente e a determinação dos sintomas iniciais são a base para uma correcta determinação da linha de acção futura. Neste ponto, é de salientar que a concussão não conduz necessariamente a uma perda de consciência, amnésia e vómitos, o que ainda se acredita erroneamente. Mas estes sinais podem, evidentemente, estar presentes. Os sinais agudos de uma SHT leve que ocorrem segundos a minutos após a aplicação da força são dores de cabeça (ocorrendo em quase 95% dos casos), tonturas (75% dos casos), desorientação, fala arrastada, náuseas, problemas de equilíbrio, perturbações visuais, fadiga, sensibilidade à luz, sensibilidade ao som e outros. Estes sintomas somáticos podem também ser acompanhados por perturbações cognitivas tais como confusão, tempo de reacção lento, dificuldade de concentração (relatada em 68% dos casos) e por sinais emocionais tais como a capacidade de humor, irritabilidade, agressividade. Na medicina convencional de acidentes, o “Glasgow Coma Score” ainda é utilizado para o trauma craniocerebral (Tab. 1).
Se uma ou mais destas características clínicas estiverem presentes com uma sequência de trauma correspondente, é provável uma commotio cerebri e as medidas médicas adaptadas devem ser iniciadas. O primeiro chama-se “parar o desporto”, por outras palavras, a actividade desportiva deve ser parada imediatamente a fim de organizar os esclarecimentos adicionais em paz. Em inglês chama-se “When in doubt – take him out”. A fim de realizar sistematicamente estes importantes esclarecimentos iniciais no local do acidente, existem ferramentas práticas que foram desenvolvidas pelas principais associações desportivas, por exemplo o chamado “Concussion Recognition Tool Pocket Card” da DFB (Fig. 1) [3], uma versão em língua alemã do “Concussion Recognition Tool 5 (CRT5)”. [4].

A partir do momento em que o atleta é retirado da competição, deve ser cuidado e monitorizado, ou seja, não deve ser deixado sozinho – se possível numa sala calma e escurecida. Neste ponto, é permitida uma pequena interjeição: a acção de forças biomecânicas prejudiciais directamente sobre a cabeça ou também indirectamente sobre outras partes do corpo com transmissão para a cabeça pode, em certos casos, desencadear mais do que um SHT, e é aconselhável deslocar o atleta lesionado ou retirar o capacete com a devida precaução: lesões da coluna cervical são lesões combinadas bastante possíveis! Logo que possível, deve ser feita uma avaliação médica para determinar se a hospitalização (sempre após a perda de consciência) e outras investigações técnicas (raio-X, TAC, RM, etc.) são indicadas. Uma ferramenta útil, o chamado documento SCAT-3, foi também desenvolvida para esta etapa [5,6]. Este documento também existe para crianças.
Vários grupos de investigação estão à procura de um marcador biológico, de preferência detectável no sangue. Recentemente, a FDA americana aprovou tal substância (Banyan Ubiquitin C-terminal Hydrolase-L1TM (UCH-L1) [7] e Banyan Glial Fibrillary Acidic ProteinTM [GFAP]) [8], e está a ser realizada investigação activa em Oslo no Centro de Investigação de Trauma Desportivo de Oslo (proteína Tau e cadeia ligeira de neurofilamento em soro). Também podemos esperar muito da ressonância magnética funcional no futuro.
No que diz respeito ao tratamento da concussão relacionada com o desporto, deve ficar claro que não é actualmente conhecida nenhuma terapia específica. O objectivo é restabelecer a função entre as células nervosas do cérebro que foram perturbadas pelo trauma e pôr de novo em rede as redes subtis. Para este fim, o descanso, ou seja, uma redução rigorosa dos estímulos externos de todos os tipos (luz, ruído, actividades intelectuais) parece ter o melhor efeito. Embora ainda não haja provas absolutas sobre quanto tempo este descanso deve durar, 24 a 48 horas parece apropriado. Só quando esta fase aguda tiver terminado e os seus sintomas tiverem desaparecido completamente é que se pode falar em retomar as actividades físicas e mentais. Em bons 85% dos casos, a situação deve ser normalizada após uma semana, e em mais de 95% dos casos há uma funcionalidade total após um mês. No entanto, mesmo após um ano, ainda é possível encontrar alterações na ressonância magnética funcional.
Mas isto não significa que o caminho de volta ao desporto esteja aberto. Existe um conceito de regresso ao desporto baseado em seis etapas (= dias). Para cada uma das actividades permitidas, o atleta deve estar absolutamente livre de sintomas antes de entrar na fase seguinte. Inversamente, se ocorrer algum problema durante o exercício, então o programa deve ser reiniciado ao nível anterior ou repetido até que não ocorram mais queixas. As seis etapas são:
Descanso mental e físico até à ausência de sintomas
- Exercício físico leve, como caminhar, bicicleta de exercício
- Cargas desportivas específicas tais como corrida, patinagem
- Formação sem contacto físico
- Formação com contacto corporal
- Actividade semelhante à concorrência
O programa Return-to-Sport requer muita paciência, responsabilidade pessoal e disciplina de todos os envolvidos para proteger o cérebro de novos danos. Deve ser salientado mais uma vez com rigor que entrar demasiado cedo em actividades de competição quando os sintomas ainda estão presentes é um risco real para o atleta.
Descrito desta forma, toda a questão parece proceder de forma bastante linear, e muitas vezes acontece no desporto. No entanto, é importante estar ciente de que existem também cursos menos favoráveis de concussões leves, e estas devem ser seriamente abordadas. Para tais cursos, vale a pena abordar os problemas de uma forma multidisciplinar com testes neuropsicológicos, vestibulares e oftalmológicos, de preferência em centros especializados (por exemplo, o Swiss Concussion Center em Zurique).
Literatura:
- Cusimano MD, et al: Avaliação dos eventos de colisão de cabeças durante o Torneio do Campeonato do Mundo de 2014 da FIFA. Jama 2017; 317(24): 2548-2549.
- Teasdale G, Jennett B: Avaliação do estado de coma e da consciência debilitada. Uma escala prática. Lancet 1974, 2: 81-84.
- Concussion Recognition Tool 5 Pocket Card (CRT5) www.dfb.de/fileadmin/_dfbdam/130132-LSHT_taschenkarte.pdf
- Concussion Recognition Tool 5: CRT5) http://bjsm.bmj.com/content/bjsports/early/2017/04/26/bjsports-2017-097508CRT5.full.pdf
- SCAT 3: http://bjsm.bmj.com/content/bjsports/47/5/259.full.pdf)
- Ferramentas em língua alemã: www.schuetzdeinenkopf.de/LSHT_handouts/LSHT_publikationsliste/LSHT_flyer_mediziner/
- Diaz-Arrastia R, Wang KK, et al: Acute biomarkers of traumatic brain injury: relationship between plasma levels of ubiquitin C-terminal hydrolase-L1 and glial fibrillary acidic protein. Journal of neurotrauma 2014; 31(1): 19-25.
- Papa L, Lewis L, et al: Níveis elevados de produtos séricos de degradação da proteína glial fibrilária em lesões cerebrais traumáticas leves e moderadas estão associados a lesões intracranianas e intervenção neurocirúrgica. Annals of emergency medicine 2012; 59(6): 471-483.
PRÁTICA DO GP 2018; 13(7): 3-4











