Cada vez mais pacientes expressam que não querem quaisquer medidas terapêuticas em caso de inconsciência irreversível previsível ou de danos cerebrais permanentes mais graves. Para tais decisões, são necessários parâmetros prognósticos válidos, em que a justaposição coincidente de vários indicadores de um prognóstico desfavorável deve estar presente.
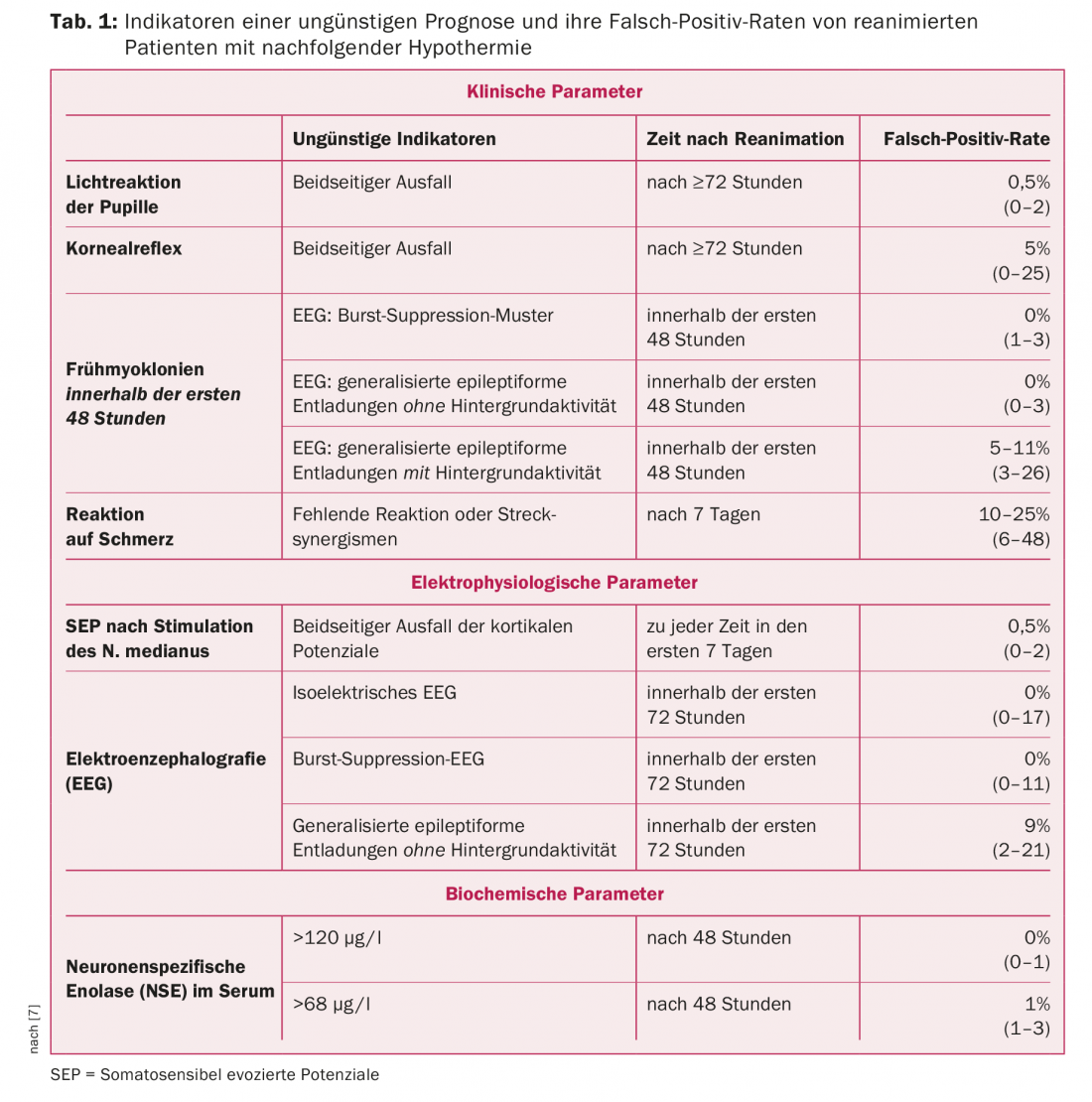
Cerca de 80% dos pacientes que chegam ao hospital após ressuscitação cardiopulmonar permanecem inicialmente em coma. Estes pacientes têm frequentemente um prognóstico desfavorável, ou seja, morrem ou sobrevivem com lesões cerebrais irreversíveis graves [1,2]. Compreensivelmente, há um grande interesse em avaliar o prognóstico da forma mais fiável possível, especialmente porque cada vez mais pacientes expressam numa vontade viva ou em discussões com os seus familiares que não querem nenhuma terapêutica mas apenas medidas paliativas no caso de previsível inconsciência irreversível ou danos permanentes graves no cérebro. Decisões desta importância só podem ser tomadas com base em parâmetros válidos, em que a maior certeza possível da avaliação do prognóstico deve basear-se na coincidência de vários indicadores de um prognóstico desfavorável (Tab. 1).
Após ter sido demonstrado há 15 anos (num grupo muito seleccionado de pacientes) que 24 horas de hipotermia (cerca de 33°C) após ressuscitação melhoram o prognóstico [3], a hipotermia terapêutica rapidamente encontrou o seu caminho nas directrizes de tratamento correspondentes. Na sequência disto, levantou-se a questão da fiabilidade dos parâmetros de previsão considerados válidos até à data. Isto levou a toda uma série de estudos em que foram examinados muito mais pacientes do que antes da introdução da hipotermia terapêutica [revisões 4-7]. Assim, os indicadores de um prognóstico desfavorável apresentados abaixo podem ser considerados muito fiáveis. Estes parâmetros têm uma especificidade elevada mas apenas uma sensibilidade relativamente baixa, de modo que na ausência de indicadores fiáveis de um prognóstico pouco auspicioso, um bom prognóstico não pode ser assumido com segurança.
Avaliação da previsão
O pré-requisito fundamental para uma avaliação fiável do prognóstico é a falta de influência dos medicamentos sedantes nos exames clínicos e electrofisiológicos. Por conseguinte, faz sentido utilizar apenas substâncias com uma meia-vida curta (por exemplo propofol) para sedação nos primeiros dias, que podem depois ser descontinuadas antes do exame. Deve ter-se em conta que as substâncias analgésicas e sedativas são provavelmente degradadas a um ritmo mais lento durante a hipotermia terapêutica. No entanto, ainda faltam estudos sistemáticos de grupos de doentes maiores.
Indicadores clínicos de um prognóstico inaustere
Os resultados clínicos continuam a ser o principal factor na avaliação do prognóstico e continuam a ser de grande importância, apesar da utilização crescente de exames instrumentais e bioquímicos. Os seguintes indicadores clínicos de um prognóstico desfavorável baseiam-se em exames do maior número de pacientes em geral.
Reflexos do tronco encefálico: A ausência de resposta à luz pupilar e ao reflexo da córnea no terceiro dia após a reanimação (ou pelo menos 24 horas após a interrupção dos analgésicos e sedativos) são indicadores válidos de um quoad functionem prognóstico desfavorável, sendo a resposta à luz falhada a mais fiável [4–7].
Mioclonia precoce: A mioclonia precoce pós-anóxica que ocorre nos dois primeiros dias após a reanimação é outro indicador clínico de um prognóstico desfavorável. Podem ser suprimidos durante a hipotermia por sedação profunda e/ou relaxamento e, portanto, só se tornam aparentes após o reaquecimento ou descontinuação das drogas sedantes e/ou relaxantes. Estes são contracções curtas espontâneas e irregulares de músculos ou grupos musculares individuais, que normalmente aumentam de gravidade em resposta a estímulos externos (tocar o paciente, sucção, estímulos acústicos) e por vezes só ocorrem em resposta a estímulos externos. Estes afectam principalmente os músculos da face, braço e ombro, assim como o diafragma, mas podem, em princípio, envolver todos os grupos musculares. Os doentes com mioclonia generalizada têm quase sempre um prognóstico desfavorável [4–7]. Os doentes com mioclonias focais têm um prognóstico muito melhor, de acordo com descobertas recentes [8]. Este último não pode, portanto, ser considerado como um indicador seguro de um prognóstico desfavorável. Neste contexto, um EEG pode fornecer informações adicionais importantes porque existe um prognóstico desfavorável no caso de um EEG de supressão de ruptura ou descargas de epileptiformes generalizadas sem actividade de fundo preservada [9].
Resposta à dor: A falta de resposta motora à dor ou ao sinergismo do estiramento não é uma indicação válida de um prognóstico desfavorável até sete dias após a ressuscitação. Isto pode ser devido ao facto de, durante a hipotermia terapêutica, os pacientes serem tratados com substâncias analgésicas e sedativas em doses por vezes relativamente elevadas, que também são metabolizadas mais lentamente nestas condições, de modo que é de esperar uma atenuação mais prolongada dos reflexos protectores induzida por medicamentos.
Indicadores electrofisiológicos de um prognóstico pouco auspicioso
Não há relações concentração-resposta confirmadas para substâncias centralmente depressivas que possam levar a uma influência de parâmetros electrofisiológicos. Além disso, os resultados de doentes com saúde cerebral não são facilmente transferíveis para doentes com lesão cerebral aguda hipóxica. Portanto, para a maior certeza diagnóstica possível, apenas as descobertas após a descontinuação de substâncias analgésicas e sedativas devem ser avaliadas prognosticamente.
Potenciais evocados Somatosensoriais (SEP): A falha dos componentes corticais após a estimulação do nervo mediano após a cessação da hipotermia terapêutica indica de forma fiável um prognóstico inadequado. Um bom resultado na perda bilateral de componentes corticais só tem sido relatado muito ocasionalmente [4–7].
Electroencefalografia (EEG): Uma falha da própria actividade eléctrica do cérebro (EEG isoeléctrico), um EEG de supressão de ruptura (na definição comum de sociedades profissionais ou manuais escolares padrão), bem como descargas generalizadas contínuas de epileptiformes (tais como “picos” ou “ondas agudas”) sem actividade de fundo e falta de reactividade a estímulos externos são indicadores fiáveis de uma função de quoad prognóstico desfavorável [4–7].
Parâmetros bioquímicos de um prognóstico inausterado
Enolase neuronal específica (NSE) no soro: Os limiares superiores para um prognóstico inadequado relatado por diferentes grupos de investigação variam, o que também era o caso antes da introdução da hipotermia terapêutica. Nestes estudos, nem sempre é possível ter a certeza se outras causas de uma NSE elevada foram descartadas de forma fiável, uma vez que a decomposição dos eritrócitos durante procedimentos extracorporais ou transfusões de eritrócitos ou doenças tumorais podem levar a uma NSE elevada. Após 48 horas, um NSE de mais de 120 µg/l pode ser considerado um indicador válido de um prognóstico pouco auspicioso [4–7]. Outros marcadores bioquímicos, como a proteína S-100, que também podem ser altamente sensíveis, foram estudados em muito menos pacientes e, portanto, não têm uma certeza de prognóstico tão elevada como a NSE.
Técnicas de imagem
Os resultados anteriores indicam que certos resultados de TC e MRI podem indicar um prognóstico desfavorável [6,7]. Contudo, de longe não foram aqui examinados tantos pacientes como no caso dos parâmetros acima mencionados, de modo que estes parâmetros não devem ser considerados como fiáveis. Além disso, estes exames não são possíveis em todo o lado. Em particular, a RM que é superior à TC na detecção de lesões estruturais e a possibilidade de realizar RM em pacientes entubados ventilados não está disponível em todo o lado.
Consequências para a prática
Um prognóstico pouco auspicioso previsível, ou seja, a morte do paciente, um coma permanente ou uma síndrome de vigília não responsiva (“coma acordado”, “síndrome apálica”, “estado vegetativo persistente”), bem como uma síndrome de defeito neurológico grave com necessidade permanente de cuidados e assistência são de consequências consideráveis. Nesses casos, o tipo e extensão de outros cuidados intensivos deve ser reconsiderado e discutido com os familiares e a equipa da unidade de cuidados intensivos. Em particular, se a vontade do paciente for conhecida e ele ou ela teria desejado apenas um tratamento paliativo no caso de um prognóstico desfavorável previsível, isto deve ser respeitado e a terapia limitada em conformidade. Neste caso, a administração de morfinas e benzodiazepinas é também justificada e bem recebida pelos familiares, a fim de excluir com segurança a possibilidade de a pessoa afectada estar a sofrer, mesmo que não seja possível uma percepção consciente da dor com os enormes danos cerebrais existentes. Decisões de tal magnitude não podem ser tomadas com base numa única constatação. Apenas no caso de coexistência simultânea de (a) pelo menos um sinal clínico desfavorável; e b) um parâmetro electrofisiológico impreciso ou um NSE significativamente aumentado, de preferência ambos, um prognóstico impreciso pode ser presumido de forma fiável.
Mensagens Take-Home
- Há uma série de indicadores clínicos, instrumentais e bioquímicos válidos de um prognóstico inadequado.
- Na ausência de indicadores válidos de um prognóstico impreciso, não se pode presumir com segurança um bom prognóstico.
- O pré-requisito fundamental para uma avaliação fiável do prognóstico é a falta de influência dos medicamentos sedantes nos exames clínicos e electrofisiológicos.
- Apenas no caso de coexistência simultânea de (a) pelo menos um sinal clínico desfavorável; e b) um parâmetro electrofisiológico impreciso ou uma enolase específica de neurónio significativamente elevada (NSE), de preferência ambos, um prognóstico impreciso pode ser assumido de forma fiável.
Literatura:
- Peberda MA, et al: Ressuscitação cardiopulmonar de adultos no hospital: um relatório de 14.720 prisões cardíacas do Registo Nacional de Ressuscitação Cardiopulmonar. Ressuscitação 2003; 58: 297-308.
- Madl C, Holzer M: Função cerebral após ressuscitação da paragem cardíaca. Currency Opinion Criteria Care 2004; 10: 213-217.
- O Grupo de Estudo da Hipotermia após a Paragem Cardíaca: Hipotermia terapêutica suave para melhorar o resultado neurológico após a paragem cardíaca. N Engl J Med 2002; 346: 549-556.
- Thömke F: Avaliação do prognóstico após ressuscitação cardiopulmonar e hipotermia terapêutica. Dtsch Arztebl Int 2013; 110: 137-143.
- Cahill EA, et al: Uma actualização na gestão e prognóstico da paragem pós-cardíaca na era da hipotermia terapêutica. Neurohospitalista 2014; 4: 144-152.
- Sandronia C, et al: Prognostication in comatose survivors of cardiac arrest: An advisory statement from the European Resuscitation Council and the European Society of Intensive Care Medicine. Ressuscitação 2014; 85: 1779-1789.
- Rossetti AO, et al: Prognóstico neurológico do resultado em pacientes em coma após paragem cardíaca. Lancet Neurol 2016; 15: 597-609.
- Bouwes A, et al: Mioclonus postipóxico agudo após ressuscitação cardiopulmonar. BMC Neurology 2012, 12: 63.
- Elmer J, et al: fenótipos electroencefalográficos clinicamente distintos do mioclonus precoce após a paragem cardíaca. Ann Neurol 2016; 80: 175-184.
CARDIOVASC 2018; 17(3): 25-28











