A morte está cada vez mais presente nas nossas mentes e, entre outras coisas, leva-nos a pensar em questões éticas, morais e legais relacionadas com a morte. Ainda é “permitido” morrer assim sem mais nem menos? Quem é “permitido” morrer e quem não o é? E será que cada morte tem de ser investigada mais de perto depois? Para muitos médicos de clínica geral, a certificação de mortes fora do hospital faz parte dos cuidados básicos e o conhecimento da obrigação de comunicar as chamadas mortes extraordinárias (agTs), bem como de como conduzir uma cuidadosa post-mortem médica é indispensável.
A morte está cada vez mais presente nas nossas mentes e, entre outras coisas, leva-nos a pensar em questões éticas, morais e legais relacionadas com a morte. Ainda é “permitido” morrer assim sem mais nem menos? Quem é “permitido” morrer e quem não o é? E será que cada morte tem de ser investigada mais de perto depois? Para muitos médicos de clínica geral, a certificação de mortes fora do hospital faz parte dos cuidados básicos e o conhecimento da obrigação de comunicar as chamadas mortes extraordinárias (agTs), bem como de como conduzir uma cuidadosa post-mortem médica é indispensável.
A morte extraordinária
O termo morte extraordinária (agT) foi introduzido na década de 1960 pelo então patologista forense de Zurique Fritz Schwarz. Só é utilizado na Suíça de língua alemã; nas partes da Suíça de língua francesa, é referido como “suspeito de hipoteca”.
A morte extraordinária pode ser definida da seguinte forma:
a) Morte não natural: morte violenta ou morte suspeita de violência (por exemplo, acidente, suicídio, delito, mas também: morte após/e erro de tratamento médico). O termo “violento” não é sinónimo de violência estrangeira ou violência por terceiros. Também, por exemplo, em caso de envenenamento suicida fatal, fala-se de uma morte violenta.
b) Morte incerta: É possível uma morte não natural. Trata-se de mortes súbitas e inesperadas nas quais nada indica violência exterior, mas tal violência não pode ser excluída. Muitas vezes, as mortes inexplicadas acabam por ser mortes naturais após as investigações concluídas (inspecção legal, autópsia, etc.).
Em todos os cantões existe uma obrigação correspondente de comunicar mortes extraordinárias. Está principalmente estabelecido na lei de saúde cantonal. O Art. 28 da Lei da Saúde Bernesa declara, por exemplo: “O profissional deve comunicar imediatamente as mortes extraordinárias às autoridades competentes para a aplicação da lei no decurso da sua prática profissional”.
Quanto ao reconhecimento de uma morte extraordinária, o primeiro médico examinador tem assim uma posição central. A opinião de que apenas as mortes em que se suspeita de um crime devem ser comunicadas é tão generalizada como errada. Todos os agT devem ser reportados! A obrigação de comunicar mortes tardias no hospital é particularmente negligenciada (por exemplo, a morte três semanas após um acidente de trânsito ou uma queda de escadas). É precisamente aqui, porém, que seria necessário um esclarecimento sobre a causalidade entre o acontecimento e a morte.
Importante: se o primeiro médico examinador declarar e relatar uma morte como agT (isto é, como uma morte não natural ou não clara) após quaisquer medidas de ressuscitação e certa determinação da morte, deve evitar quaisquer outras manipulações e exames do cadáver (incluindo o exame médico post mortem) e no local onde o cadáver foi encontrado no sentido de proteger os vestígios, pois esta é então a tarefa da polícia alarmada e do médico legista/examinador médico. é um oficial de saúde pública, médico distrital ou do condado. As marcas da morte são frequentemente já claramente visíveis nas partes expostas do corpo e o rigor mortis pode ser sentido mesmo sem despir o cadáver.
A morte natural
Apenas as mortes naturais não têm de ser relatadas. Uma morte natural ocorre se a morte for a consequência esperada de uma doença subjacente conhecida no momento da sua ocorrência e a morte ocorreu sem influências externas. Além disso, não deve haver indícios de possível influência externa, tanto no meio como no próprio cadáver. A certificação de uma morte natural requer um exame médico post mortem completo do cadáver completamente despido. Se um médico certifica uma morte natural, não se realizam investigações a jusante por pessoal especializado. Com a sua assinatura, o médico assume assim a responsabilidade exclusiva por esta morte. Por conseguinte, a morte natural só deve ser certificada se as indicações para ela tiverem sido consolidadas de forma compreensível. A exigência para a certificação de uma morte natural é significativamente mais elevada para o médico legista do que para os outros tipos de morte.
Especialmente o cadáver não ferido sem doenças anteriores conhecidas coloca um grande desafio ao médico legista, uma vez que aqui basicamente tudo é possível como modo de morte, incluindo homicídio (por exemplo, asfixia por cobertura suave, envenenamento, etc.). Além disso, deve ser excluído que a morte não possa ser o resultado de um evento que ocorreu há mais tempo (por exemplo, acidente de trânsito, tentativa de suicídio, etc.). A morte não tem necessariamente de ser o resultado directo de ferimentos sofridos. Pneumonia ou embolia pulmonar após um acidente e hospitalização, por exemplo, são também, em última análise, uma consequência do evento inicial. Por conseguinte, é preciso perguntar a si próprio: será que a pessoa, neste momento, também teria muito provavelmente morrido sem o evento inicial (acidente/ tentativa de suicídio/ ferimento corporal) ou ainda estaria provavelmente viva sem este evento? A declaração correcta de uma morte como agT – ou seja, morte não natural ou não clara – pode ter consequências não só ao abrigo do direito penal, mas também do direito civil e do direito dos seguros. Se, por exemplo, uma morte acidental for declarada como natural, pode ser negado aos familiares o dinheiro do seguro a que têm direito.
No entanto, uma morte natural também deve ser notificada no seguinte caso, por exemplo: os sintomas e o curso da doença indicam presumivelmente a morte de um ataque cardíaco. Durante o esclarecimento, verifica-se que o paciente tinha ido a um médico pouco antes da sua morte e que o médico pode não ter reconhecido um ECG ou um achado laboratorial indicando um ataque cardíaco. não levou a cabo as investigações necessárias e tomou as medidas necessárias. Aqui, podem existir factores externos legalmente significativos, nomeadamente indicações de um erro de tratamento médico por omissão.
Nas circunstâncias seguintes, a comunicação da morte é indicada, mesmo que não haja conclusões concretas contra uma morte natural após a morte ter sido constatada:
- Capacidade limitada de avaliação do cadáver (cadáveres em decomposição, etc.)
- Identidade não garantida
- Circunstâncias marcantes
- Disputas, ameaças de antemão
- Condições de bloqueio não intactas (por exemplo, porta plana aberta)
- Desordem aguda no apartamento
- Mortes no meio (prostituição, drogas, etc.)
- Tratamento ou consulta médica pouco antes da morte (prevenção de acusações ou rumores)
- Morte sob custódia ou custódia policial
- Morte relacionada com possível erro de diagnóstico ou de tratamento (pode ser uma infracção, mas deve ser comunicada como uma morte pouco clara para efeitos de não julgamento prévio).
- Indicações de uma mudança na posição do cadáver (por exemplo, marcas de morte que não se encontram na posição correcta).
- Pessoas de interesse público (prevenção de boatos)
Nota: A mera ausência de ferimentos não é uma indicação de morte natural, e a morte natural não é um senão para mortes sem indicações sobre o modo de morte!
A autópsia médica pós-morte
Se, após a morte ter sido estabelecida com certeza, o primeiro médico examinador chegar à conclusão de que uma morte pode ser classificada como natural com um elevado grau de probabilidade depois de examinar as circunstâncias, ele ou ela deve conduzir uma post-mortem médica completa. O médico que examina o cadáver deve realizar pessoalmente o exame do falecido, o qual confirma com a sua assinatura na certidão de óbito (Fig. 1) . Um pré-requisito para a realização cuidadosa de um exame médico post-mortem é a despida completa do cadáver. No caso de um cadáver com, por exemplo, um rigor mortis completo, a despir a parte superior do corpo pode ser mais difícil. Em qualquer caso, todas as regiões de pele devem ser inspeccionadas. O objectivo é recolher possíveis indícios de influência externa ou auto-infligida (lesões, corpos estranhos, vestígios suspeitos, etc.).

Toda a superfície do corpo deve ser inspeccionada. As ligaduras, gessos ou outras estruturas que cobrem a superfície do corpo devem ser removidas ou a pele por baixo também deve ser examinada. Todos os orifícios corporais (nasais, orais, canais auditivos, genitais, anais) devem ser inspeccionados e avaliados quanto a conteúdos anormais.
Assim que os ferimentos ou outras descobertas (por exemplo, as descobertas post mortem não coincidem com a hora presumida da morte) ou circunstâncias são descobertas durante o exame médico post mortem que dão origem a dúvidas sobre uma morte natural, respectivamente. Se a situação global mudar de tal forma que seja necessário fazer um relatório, o exame post-mortem deve ser interrompido, o local deve ser protegido e a polícia deve ser imediatamente notificada.
A lista seguinte dá alguns exemplos de descobertas (para além de descobertas conspícuas para, por exemplo, ferimentos de bala, cortes ou facadas) que devem ser examinadas em qualquer caso para além do rigor mortis e marcas de morte.
Cabeça:
- Palpação do couro cabeludo para inchaço ou aderências sanguíneas
- Hemorragia do canal auditivo (fractura craniana)
- Tocando no crânio – guincho no crânio (fractura do crânio)
- Hematoma monocular ou de espectáculo
- Hemorragia das pálpebras e/ou conjuntiva, mucosa oral, pele facial e pele atrás das orelhas (estrangulamento).
- Revestimentos no interior do nariz, defeitos do septo nasal (abuso de cocaína)
- Lesões de pilar no vestíbulo oral (traumatismo craniano na face)
- Conteúdo da cavidade oral e faringe (morte em bolus, aspirações)
- Mordida de língua (epilepsia)
- Fungos de espuma (afogamento, intoxicações)
Pescoço:
- Inspecção minuciosa da pele do pescoço para possíveis marcas de secura, de fio ou estrangulamento ou marcas de estrangulamento (estas podem ser muito subtis para não serem de todo visíveis).
- Verificação da estabilidade das articulações da cabeça e pescoço (fractura da coluna cervical)
- Congestão das veias do pescoço
Casco:
- Enfisema de pele
- Lesões no manto cutâneo
- Percussão sobre o tórax (pneumotórax)
- Estabilidade do tórax (fracturas das costelas)
- Flutuação no abdómen (ascite, sangue livre)
- Estabilidade da cintura do ombro, coluna vertebral e anel pélvico
Genitais/anus:
- Lesões
- quaisquer aderências (sémen)
- Conteúdo estranho (embalagem do corpo, objectos visíveis)
Extremidades:
- Estabilidade
- Diferenças de circunferência das pernas (trombose)
- Edema
- Locais de punção (frescos, se o sangue puder ser espremido)
Mãos:
- aplicações evidentes (sangue, pó, medicamentos, fuligem, etc.)
- Lesões defensivas
- Fichas de electricidade
- unhas recém-implantadas
Sinais de morte e estimativa da hora da morte
Sinais seguros de morte são marcas de morte, rigor mortis, putrefacção e lesões incompatíveis com a vida. São utilizados para estabelecer a morte com certeza, para estimar a hora da morte, ocasionalmente para diagnosticar a causa da morte (por exemplo, marcas de morte vermelhas brilhantes no envenenamento por CO, marcas de morte esparsas ou ausentes na hemorragia, etc.) e para detectar alterações pós-morte na posição forense (por exemplo, marcas de morte que não correspondem à posição ou ao rigor mortis). As lesões incompatíveis com a vida incluem, por exemplo, a decapitação ou a descorna. Uma queda de uma altura ou um corte de membros não conduz necessariamente directamente à morte. Pulso impalpável, respiração imperceptível, baixa temperatura corporal, etc., não são sinais seguros de morte. Existe um perigo particular de hipotermia, que também é possível a temperaturas ambientes mais baixas. Atenção: as chamadas mortes aparentes (ou seja, pessoas falsamente declaradas mortas devido a uma determinação inadequada da morte) também ocorrem repetidamente no nosso país.
Estimar a hora da morte continua a ser uma das tarefas mais difíceis na medicina forense, uma vez que numerosos factores exercem influência sobre os resultados da autópsia. A estimativa também significa que é praticamente impossível dar uma hora exacta para as mortes que ocorreram sem serem observadas. Portanto, são sempre mencionados possíveis períodos de tempo dentro dos quais é provável que a morte tenha ocorrido com uma probabilidade, mas não com certeza. Uma estimativa realista inclui sempre uma janela de tempo de pelo menos 3 horas. Basicamente, quanto mais fresco for um cadáver, mais exacta é a estimativa possível.
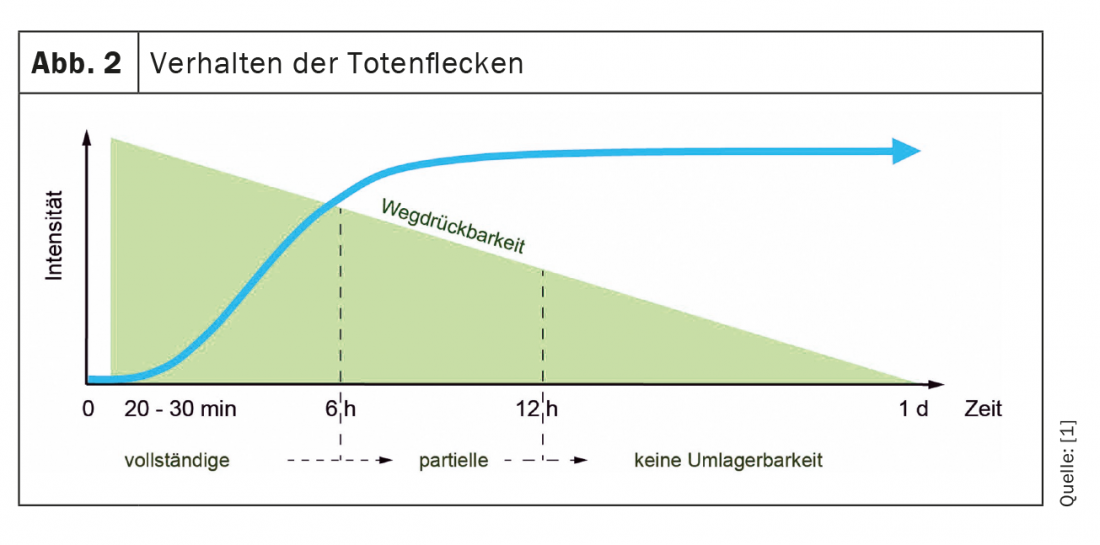
Marcas de morte (também: livor mortis ou livores): Os sinais da morte são o primeiro sinal seguro da morte. Já aparecem aproximadamente 20-30 minutos após o início da morte (fig. 2 e 3) e são lívidas (azuis-violetas), inicialmente fragmentadas, mais tarde extensas descolorações da pele nas partes dependentes (viradas para a terra) do corpo com reentrâncias nas superfícies de apoio, dobras de roupa ou similares. As marcas de morte são causadas pelo enchimento dos vasos sanguíneos com sangue em resultado do sangue que já não circula afundando de acordo com a gravidade. Ao longo do tempo, o sangue engrossa gradualmente, razão pela qual as marcas de morte ainda podem ser inicialmente apagadas, depois só podem ser pressionadas e após cerca de 20-30 horas já não podem ser finalmente pressionadas. Nas primeiras 6 horas após a morte, ainda podem ser completamente rearranjados e aproximadamente 6-12 horas após a morte, ainda podem ser parcialmente rearranjados.
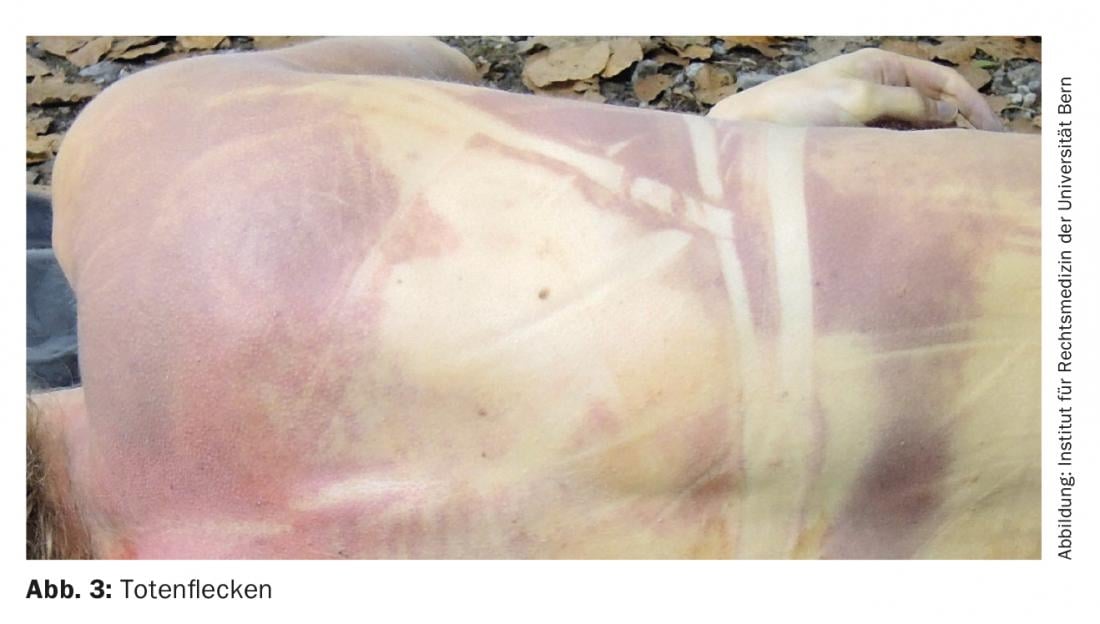
Marcas de morte esparsas ou ausentes podem indicar anemia ou perda de sangue relevante externa ou internamente, ou podem ocorrer, por exemplo, em cadáveres recuperados de corpos de água (a pressão da água comprime os vasos sanguíneos na pele externamente). Marcas de morte vermelhas brilhantes ocorrem em envenenamento por monóxido de carbono e em tempo frio. As “vibrações” são pós-morte, pequenas, pontuais, geralmente púrpura escura ou sangue negro vaza para a pele dentro dos restos mortais.
Rigor mortis: Rigor mortis ocorre geralmente cerca de 2-3 horas após a morte (Fig. 4) . É uma expressão de se tornar gradualmente rígida devido à decomposição post mortem do trifosfato de adenosina (ATP) no músculo. A rigidez só ocorre depois de os músculos terem relaxado completamente. Portanto, após a morte, o corpo primeiro alinha-se com a sua base e depois congela nesta posição. No início, normalmente só se nota uma ligeira rigidez nas articulações ao mover-se passivamente, depois uma rigidez progressivamente crescente, que se torna completamente pronunciada em todas as articulações do corpo após cerca de 8 horas. Depois disso, a superação da rigidez só é possível com muita força. Após aproximadamente 2-3 dias, a rigidez dissolve-se através da proteólise.
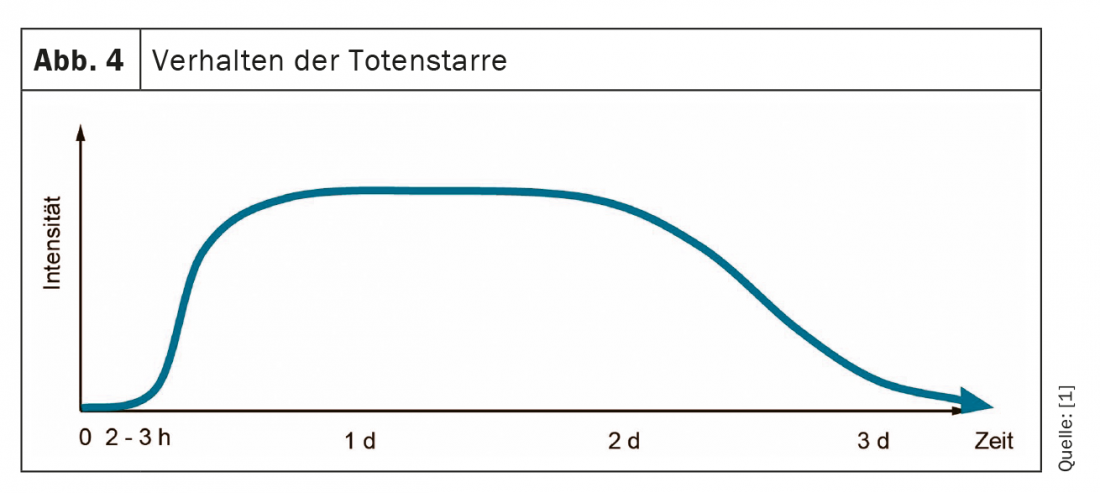
Deve-se notar aqui que a ocorrência, progressão e resolução do rigor mortis são fortemente dependentes da temperatura. A baixa temperatura ambiente o processo abranda e a alta temperatura o processo acelera. O rigor mortis também ocorre mais rapidamente após o trabalho muscular com perda de ATP, por exemplo, nas pernas quando se morre enquanto se anda de bicicleta ou a correr. No caso de cadáveres de água corrente, o rigor mortis pode não se desenvolver porque o cadáver está em constante movimento e o rigor mortis incipiente é permanentemente quebrado.
Putrefacção: Putrefacção refere-se à decomposição anaeróbica do tecido por enzimas bacterianas com o desenvolvimento de gases típicos e cheirosos. A hemoglobina do pigmento vermelho do sangue é convertida em sulfemoglobina (verde). As bactérias são geralmente originárias do cólon ou da zona do nariz e da boca. Consequentemente, a putrefacção começa ou no cólon (comum) ou na face (menos comum). O primeiro sinal de decadência é uma descoloração verde da pele, geralmente no abdómen inferior direito, porque é aqui que o intestino grosso está mais próximo da pele abdominal. Cuidado: Distinguir esta descoloração verde de um hematoma não é muitas vezes fácil. A putrefacção progride ao longo da rede vascular, os vasos cutâneos sobressaem negros (a chamada “rede de veias perfurantes”), toda a pele fica verde-esverdeada, a pressão do gás infla o corpo, ocorre bolhas na pele e o fluido avermelhado-acastanhado e com cheiro fétido escapa da boca e do nariz. O desenvolvimento da podridão é fortemente dependente da temperatura; no Verão, pode já ser claramente visível após um dia.
As seguintes alterações cadavéricas devem ser distinguidas da putrefacção:
Mumificação: Preservação do tecido através da perda de água; dessecação. Começa após apenas alguns dias num ambiente seco nos dedos, ponta do nariz, lábios e escroto sob a forma de uma descoloração escura e mudança de couro na pele. Após meses, o corpo inteiro pode ser mumificado.
Skeletonisation: exposição dos ossos através da decomposição dos tecidos e/ou da necrópsia de animais. Na floresta, é possível uma esqueletização completa por insectos, etc., no prazo de duas semanas.
Formação de cera gorda (adipocire): Conservação de tecidos através da hidrogenação de ácidos gordos insaturados com transformação da gordura corporal num ambiente húmido e pobre em oxigénio (água, túmulo húmido de argila, etc.) numa massa cinzenta-branca, gordurosa, parcialmente friável a calcária. Duração: meses a anos.
Outros exames médicos especializados
A seguir, são listados alguns outros exames, que são realizados ou examinados após um falecimento, como agT, por ocasião da chamada inspecção legal (exame médico especial por um médico forense ou oficial médico distrital ou do condado) para uma estimativa mais próxima da hora do óbito. No entanto, estes exames já não fazem parte do exame médico post-mortem.
Arrefecimento (ou adaptação da temperatura do corpo): Ao parar o metabolismo, a temperatura corporal ajusta-se gradualmente à temperatura ambiente. Nas regiões da Europa Central (temperatura ambiente principalmente <37 °C), isto significa normalmente que o corpo arrefece. Esta curva de arrefecimento não é linear, mas sigmoidal (fig. 5) e depende, entre outras coisas, da temperatura exterior, da plenitude do corpo, do vestuário e da temperatura. A cobertura, o movimento do ar e a humidade. Nas primeiras duas horas após a morte, praticamente não há arrefecimento (fase de platô), seguido de uma queda um pouco mais acentuada de aproximadamente 0,5-1,5 °C por hora para aproximadamente 27 °C, após a qual há uma queda mais plana até a temperatura ambiente ser atingida.
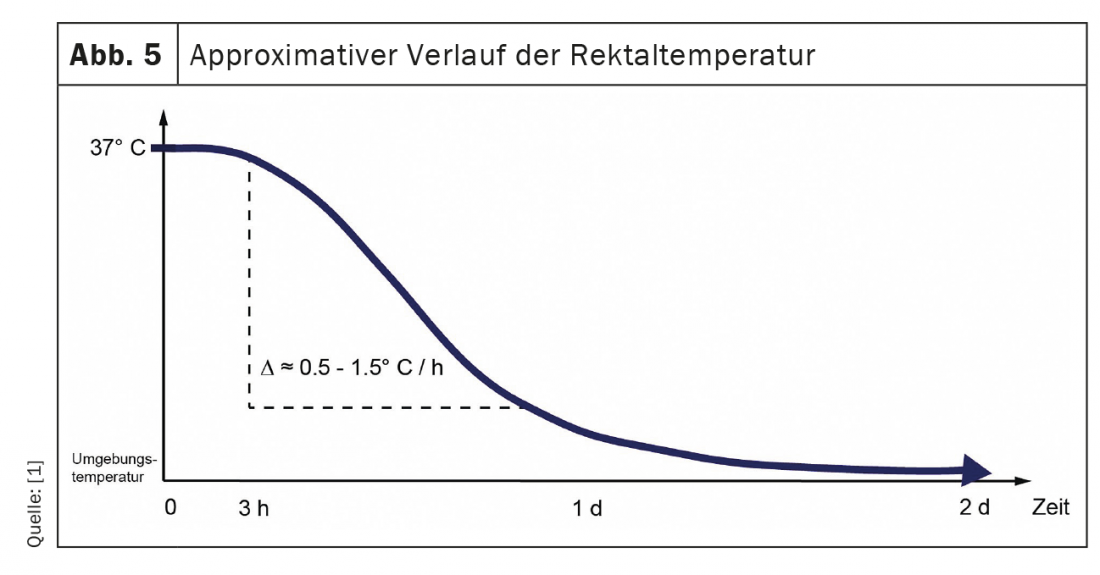
A fim de obter a aproximação mais precisa da temperatura corporal central, a medicina forense mede normalmente a temperatura rectal no cadáver. Para este fim, um termómetro adequado (não um termómetro!) deve ser inserido rectalmente a pelo menos cerca de 8 cm do ano. Além disso, a temperatura ambiente resp. A temperatura da água (no caso de corpos de água) pode ser medida.
Reacções musculares a estímulos mecânicos, químicos ou eléctricos:
- Impacto, por exemplo, no músculo bíceps brachii com um martelo de reflexo pesado, haste de metal ou similar: desencadeamento de uma contracção de todo o músculo até aproximadamente 1,5-2,5 horas post mortem, depois uma contracção muscular local (a chamada protuberância idiomuscular) até aproximadamente 8-12 horas post mortem.
- Estimulação eléctrica definida dos músculos mímicos faciais: reacção até cerca de 20 h post mortem.
- Instilação de miotica ou mydriatica no olho: reacção pupilar subsequente até cerca de 24 horas post mortem.
Mensagens Take-Home
- A mera ausência de lesões não é uma indicação de morte natural.
- A opinião de que apenas as mortes em que se suspeita de um crime devem ser comunicadas é errada.
- Durante o exame post-mortem, toda a superfície do corpo deve ser inspeccionada.
- Assim que uma morte se revelar agT após qualquer medida de ressuscitação e determinação segura da morte, qualquer manipulação do cadáver e do local onde o cadáver foi encontrado para além da determinação da morte deve ser evitada a fim de proteger os vestígios.
- Para uma determinação fiável da morte, especialmente em caso de morte fora do hospital, também deve haver sinais fiáveis de morte (marcas de morte, rigor mortis, putrefacção ou lesões incompatíveis com a vida).
Literatura:
- Skriptum Rechtsmedizin, Instituto de Medicina Legal da Universidade de Berna, 13ª edição revista e complementada 2020; digital: www.irm.unibe.ch: Studium Downloads Skriptum Rechtsmedizin.
- Folheto sobre exames médicos post-mortem, Instituto de Medicina Legal da Universidade de Berna; digital: www.irm.unibe.ch/unibe/portal/fak_medizin/ber_dlb/inst_remed/content/e99473/e99476/e141288/section141293/files141719/MerkblattLeichenschau_de2015_ger.pdf
PRÁTICA DO GP 2021; 16(3): 12-16
CARDIOVASC 2021; 20(3): 24-27