Patofisiologicamente, uma barreira cutânea perturbada com falta de factores naturais de hidratação e composição lipídica e proteica alterada desempenha um papel fundamental na neurodermatite. O restabelecimento da função fisiológica da barreira cutânea é um objectivo terapêutico importante. Os cuidados básicos consistentes com os tópicos tópicos com lípidos e hidratantes são, portanto, um pilar importante na gestão bem sucedida da dermatite atópica. Isto é especialmente verdade para bebés e crianças pequenas.
A neurodermatite (sinónimo: dermatite atópica) é a doença cutânea inflamatória crónica mais comum na infância [1]. Os sintomas principais mais importantes são o eczema em locais de predilecção típicos, dependendo da idade, bem como a comichão excruciante [2]. A prevalência da dermatite atópica nas crianças da Europa Central é de cerca de 10-15%, com a maioria dos sintomas a aparecerem no primeiro ano de vida [3–5]. Do 2º ao 12º ano de vida, o típico eczema crónico da infância é encontrado com afecto das grandes flexões e pele seca (xerosis cutis) [1]. Na grande maioria, a dermatite atópica manifesta-se aos cinco anos de idade; só em cerca de 10% é que o eczema só começa aos sete [5] anos de idade.
Defeito de barreira cutânea e circuito de comichão como patomecanismos
A neurodermatite é baseada numa patogénese multifactorial. Uma perturbação geneticamente determinada da função da barreira epidérmica e reacções imunitárias caracteristicamente alteradas são processos fisiopatologicamente relevantes. A estrutura da barreira epidérmica mostra alterações específicas na pele atópica. Se o manto protector da epiderme for inadequado, os factores exógenos podem penetrar mais facilmente na pele, enfraquecendo ainda mais a barreira cutânea e provocando erupções de eczema (Fig. 1). Os factores desencadeantes que iniciam ou exacerbam uma resposta inflamatória cutânea incluem irritantes microbianos, irritantes, alergénicos ou não específicos [7–9].
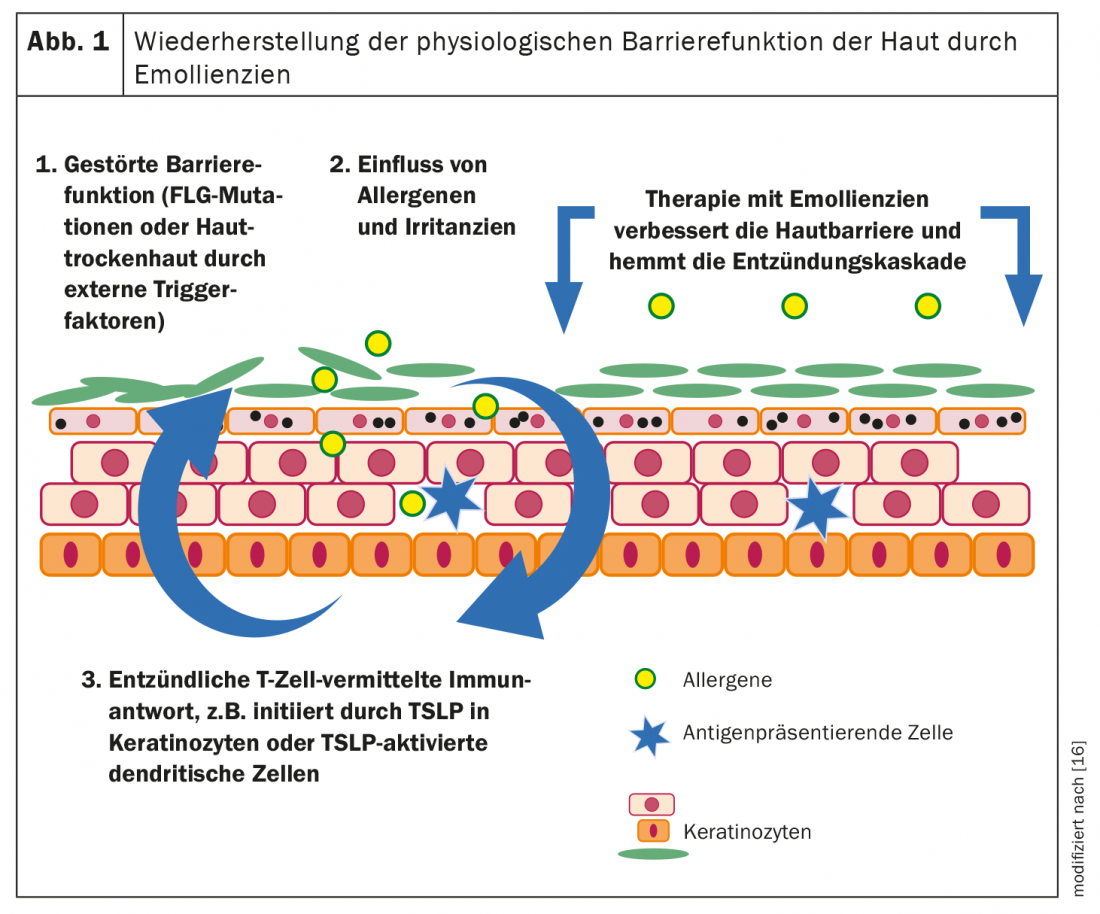
Uma reacção inflamatória cutânea pode levar a um ciclo de coceira, o que pode agravar os sintomas e promover exacerbações agudas [6–8]. Isto porque o coçar desencadeia processos inflamatórios e contribui para uma deterioração da barreira cutânea já defeituosa, o que leva à libertação de citocinas epidérmicas que activam células na derme, que por sua vez produzem mais factores pró-inflamatórios, que por sua vez aumentam a inflamação e a comichão [25].
O “Factor Hidratante Natural” regula a perda de água transepidérmica
Mutações genéticas de perda de função no gene da filaggrina podem levar à deficiência de filaggrina [10]. Os filaggrins são proteínas com uma importante função formadora de estrutura para a barreira cutânea. Nas camadas superiores do stratum corneum, a filaggrina é degradada em ácido carboxílico pirrolidona, ácido urocânico e aminoácidos livres, que juntos formam o chamado “factor de hidratação natural” (NMF), que é essencial para a capacidade de ligação à água do stratum corneum [11]. Uma pele saudável deve normalmente ser capaz de reter 10-20% de água para garantir uma função de barreira intacta [11]. Para um tal teor de humidade da pele, uma camada lipídica intercelular funcional, uma disposição adequada e diferenciação dos corneócitos com um teor suficiente de factor de hidratação natural (NMF) é crucial [11]. Devido ao seu efeito de retenção de água, a NMF reduz a perda de água transepidérmica (TEWL).
Os cuidados básicos com os emolientes hidratantes e de refusão são centrais
A terapia da neurodermatite depende do curso e da gravidade dos sintomas e segue um esquema graduado. Uma terapia básica adequada pode prevenir um ciclo de coceira e assim prolongar o intervalo sem recorrência. Para além de uma redução dos factores de provocação, esta baseia-se em particular na utilização de emolientes – ou seja, preparações tópicas tópicas que têm propriedades de reabastecimento lipídico e que estão livres de princípios activos. O uso regular de emolientes faz sentido em vários aspectos [12]:
- Xerosis cutis é um problema comum nas neurodermatites
- A pele seca leva à comichão e sensação de ardor
- Há um risco acrescido de inflamação com pele desidratada
- A secura da pele está associada a um defeito de barreira, e uma barreira cutânea perturbada pode promover a sensibilização alérgica.
Os cuidados cutâneos básicos tópicos são recomendados nas directrizes nacionais e internacionais não só para tratamentos intervalados mas para todas as fases e severidades da dermatite atópica [13–15]. Por um lado, os cuidados básicos consistentes são um factor essencial para a regeneração da função da barreira perturbada, bem como para a redução dos sintomas de xerose e comichão (Fig. 1) [9,24]. Em segundo lugar, os esteróides tópicos são menos necessários para episódios de eczema agudo.
Utilizar produtos de cuidados adequados para bebés e crianças pequenas
A pele seca deve ser hidratada 1-2 vezes por dia com loções, cremes ou pomadas hidratantes para alcançar um teor adequado de óleo e humidade e para reforçar a barreira cutânea (visão geral 1) [17]. A terapêutica básica adequada deve, por um lado, assegurar um fornecimento bom e sustentável de lípidos e humidade à pele e, por outro lado, ser hipoalergénica. Estudos mostram que iniciar os cuidados básicos logo nas três semanas de idade pode reduzir o desenvolvimento da dermatite atópica em até 50% em bebés com um historial familiar de atopia [16,17]. Em bebés e crianças pequenas, contudo, deve ser evitada a utilização de preparações contendo ureia, pois mesmo em baixas concentrações causam queimaduras na pele de crianças até aos cinco anos de idade (efeito “stining”) [18]. Os produtos de cuidados básicos com ingredientes activos hidratantes que não contêm ureia são, por exemplo, formulações à base de glicerina ou ácido láctico e óleo de amêndoa. Os derivados de ácido láctico estão entre os ingredientes activos da NMF [11], o factor hidratante natural que hidrata a córnea e reduz a perda de água transepidérmica (TEWL).

|
Formação em neurodermatite Os programas de educação para pais e filhos também desempenham um papel importante na optimização dos cuidados aos doentes, tendo sido demonstrados benefícios baseados em provas em vários ensaios controlados aleatorizados [21,22]. Aos participantes são ensinados conhecimentos práticos sobre a sua doença e os princípios terapêuticos derivados da mesma. É particularmente importante compreender a terapia local adequada, incluindo os cuidados sistemáticos da pele e a selecção de produtos de cuidado da pele para a condição particular da pele. O cuidado diário da pele com hidratantes, por vezes várias vezes ao dia, é essencial [23]. |
Para além da aplicação regular de creme, recomenda-se o banho ou duche diário morno com loções de lavagem suaves e aditivos de óleo antialérgicos e hidratantes para crianças com pele atópica. Para além de remover micróbios e resíduos de pomada, esta hidrata a pele e, subsequentemente, os cremes aplicados são melhor absorvidos [19]. Nos cursos de formação em neurodermatite, os conhecimentos teóricos e práticos relevantes para a vida quotidiana são transmitidos para a gestão da doença na vida quotidiana; estas são ofertas interdisciplinares, regionais (caixa) .
Literatura:
- Aberer W, et al: Neurodermitis. Declaração de perito. Österreichische Ärztezeitung, Setembro de 2019.
- Bieber T: N Engl J Med 2008; 358(14): 1483-1494.
- Schnopp C, Mempel M: Hautarzt 2015; 66: 245-251.
- Weidinger S, Novak N: The Lancet 2016; 387: 1109-1122.
- Bieber T, et al: J Allergy Clin Immunol 2017; 139(4S): S58-S64.
- Rerknimitr P, et al: Inflamm Regen 2017; 37: 14.
- Volz T, et al.: Hautarzt 2015; 66: 90-95.
- Biedermann T, et al: Front Immunol 2015; 6: 353.
- Chylla R, Schnopp C, Volz T: JDDG 2018; 16 (8): 976-980.
- Engebretsen KA, Thyssen JP: Karger Compass Dermatol 2017; 5: 7-13.
- Augustin M, et al: Position paper: Diagnostics and therapy of xerosis cutis. JDDG 2018; 16 Suppl 4: 3-35.
- Neurodermatite [eczema atópico; dermatite atópica] versão longa 2014; AWMF, número de registo: 013-027 (a partir de 03/2015).
- Eichenfield LF, et al: J Am Acad Dermatol 2014; 71: 116-132.
- Werfel T, et al: JDDG 2016; 14: 92-106.
- Wollenberg A, et al: J Eur Acad Dermatol Venereol 2018; 32: 657-682.
- Simpson EL, et al: J Allergy Clin Immunol 2014; 134: 818-823.
- Horimukai K, et al: J Allergy Clin Immunol 2014; 134: 824-830.
- Deutsche Apotheker Zeitung: www.deutsche-apotheker-zeitung.de/daz-az/2018/daz-38-2018/hochempfindlich, (acessado pela última vez em 05.08.2021)
- Weibel L: Pädiatrische Dermatologie – häufige Dermatosen erfolgreich behandeln, www.kispi.uzh.ch/de/zuweiser/fachbereiche/dermatologie/Documents/Handout_Davos_2017_Weibel.pdf (último acesso 05.08.2021)
- Deutsche Allergie- und Hauthilfe, e.V., www.dha-neurodermitis.de/therapie/basistherapie.html, (último acesso 05.08.2021)
- Heratizadeh A, et al: Dermatologista 2018; 69: 225-231.
- Staab D, et al: BMJ 2006; 332(7547): 933-938.
- Knoll Ch, et al.: Associação Profissional de Pediatras e Adolescentes na Prática. 03 / 2014: 14-15.
- Grether-Beck S, et al: J Invest Dermatol 2012; 132(6): 1561-1567.
- Kim B, Lio P: Confrontando Questões e Desafios Sob a Superfície: Biologia e Fisiopatologia do Eczema, www.hmpgloballearningnetwork.com/site/thederm/article/confronting-issues-and-challenges-beneath-surface-biology-and-pathophysiology-eczema (último acesso 05.08.2021).
PRÁTICA DA DERMATOLOGIA 2021; 31(4): 23-24