O Dr. med. Andreas Studer do Centro Universitário de Medicina Geriátrica do Hospital Felix Platter de Basileia falou no Update Refresher em Zurique sobre os dois tópicos da demência e da depressão. O que é que a actual terapia com medicamentos para a demência oferece? Com que frequência os idosos estão deprimidos e quais são os sintomas a ter em conta?
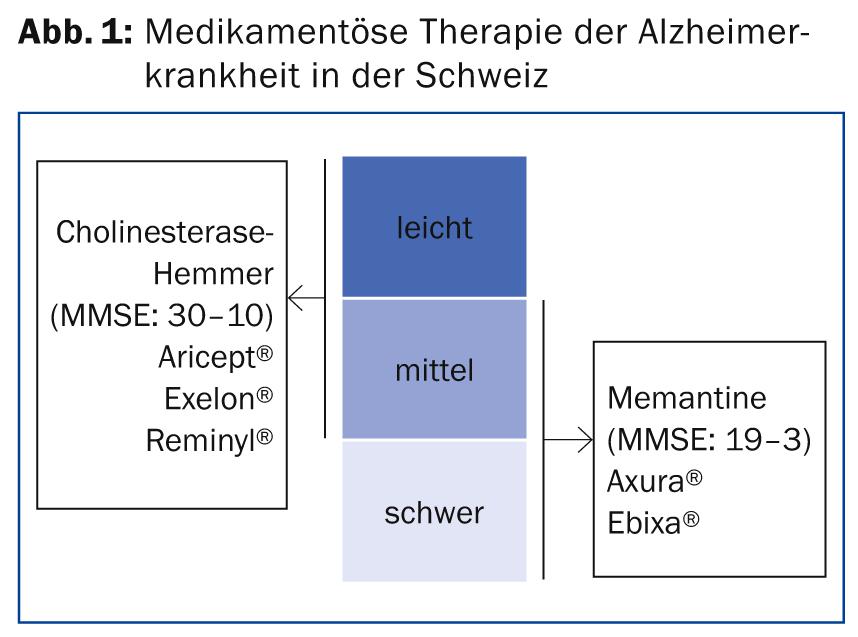
O primeiro tópico foi a terapia medicamentosa da demência (Fig. 1), que, segundo o Dr. med. Andreas Studer do Centro Universitário de Medicina Geriátrica do Hospital Felix Platter de Basileia, ainda é puramente sintomática. A deterioração da condição pode ser atrasada, mas uma modificação, uma paragem ou mesmo uma cura não estão actualmente à vista. “Além disso, é demonstrado que o paciente com demência paga mais tarde o que ganha com a medicação. Por outras palavras: No final, a condição deteriora-se subitamente muito rapidamente e ele vive aproximadamente o mesmo período de tempo que o paciente não tratado. A única coisa que podemos esperar da terapia actual é, no melhor dos casos, uma melhoria temporária”, explicou o orador.
Uma abordagem medicamentosa da demência por Alzheimer é aumentar a disponibilidade de acetilcolina nas sinapses. Os inibidores de colinesterase (ChE) disponíveis na Suíça são o donepezil (Aricept®), rivastigmina (Exelon®) e galantamina (Reminyl®). Rivastigmina tem uma meia-vida curta, mas o efeito é muito mais longo do que a meia-vida sugeriria. A nova aplicação transdermal por patch é particularmente útil. Segundo o Dr. Studer, isto é fácil de usar e muito melhor tolerado do que as outras formas de dosagem (cápsula, solução). A galantamina é agora apenas oferecida sob a chamada forma de “libertação prolongada”. A titulação não é muito simples, mas também não é muito complicada. Em princípio, todos os três são aproximadamente equivalentes em termos de eficácia, pelo que a decisão é geralmente tomada com base na galénica.
Efeito dos inibidores de EQ e memantine
Os inibidores de EQ podem, durante um período de tempo, retardar a disfunção da cognição, as actividades (instrumentais) da vida diária (ADL), a impressão clínica geral e, até certo ponto, os sintomas neuropsiquiátricos. São indicados para demência leve a moderada do tipo Alzheimer (“Mini Mental State Examination” MMSE: 30-10). A indicação de rivastigmina (Exelon®) inclui não só a doença de Alzheimer mas também a doença de Parkinson e a demência corporal de Lewy (directriz S3). De acordo com a mesma directriz, os inibidores de EQ são susceptíveis de funcionar em demências mistas (a forma mais comum de demência nas pessoas >80 anos). Estas incluem, por exemplo, formas mistas de Alzheimer e demência vascular. São provavelmente também eficazes na demência vascular pura, mas menos do que no tipo Alzheimer. No entanto, não mostram qualquer efeito contra as demências frontotemporais ou alcoólicas ou contra a síndrome de Korsakow.
“De acordo com o Gabinete Federal de Segurança Social (FSIO), um MMSE é indicado no início da terapia e novamente após três meses no decurso de uma avaliação intercalar. Posteriormente, tal inventário cognitivo tem de ter lugar de seis em seis meses. Se o valor do MMSE descer abaixo de dez, os custos dos inibidores de EQM já não estão cobertos pelo seguro de saúde”, explicou o Dr. Studer. Há também provas de que o donezepil é eficaz na demência de Alzheimer mesmo na fase grave da doença; pode ser recomendado mais ou novo tratamento neste momento, de acordo com a directriz S3. No entanto, o seguro de saúde não cobre tal terapia, o que leva a que, na Suíça, seja preferida uma mudança sobreposta para memantine em casos de demência grave. “Na minha opinião, o factor decisivo é se um inibidor de EQ pode melhorar os factos difíceis como andar, comer, falar, assistir com cuidado e controlar a urina. Neste caso, além disso, a terapia não remunerada é frequentemente justificada”, diz o perito.
O mecanismo de acção da memantina difere do dos inibidores de EQ. Este é um antagonista selectivo do receptor de L-glutamato tipo NMDA com uma longa meia-vida, disponível na Suíça como Axura® e Ebixa®. É indicado em AD moderada a grave (MMSE: 19-3) e também retarda a disfunção da cognição, ADL, impressão clínica geral e alguns sintomas neuropsiquiátricos. É provavelmente também eficaz em formas mistas de demência, bem como em demência puramente vascular (S3). Tal como os inibidores de ChE, não mostra qualquer efeito nas demências frontotemporais e alcoólica e na síndrome de Korsakow. Em princípio, a memantine é bem tolerada e tem poucos efeitos secundários, segundo o Dr. Studer. Os custos já não são cobertos abaixo de um valor MMSE de três. Em princípio, o ingrediente activo não é barato, mas o preço deve ser estabelecido contra os custos elevados que os pacientes gravemente dementes causam nos lares de idosos. Atrasar por um ano o tratamento completo pode, portanto, ser muito sensato e rentável.
A eficácia das preparações de ginkgo biloba também foi discutida. De acordo com as directrizes S3, não são actualmente recomendadas para a demência devido a provas insuficientes da sua eficácia; no entanto, são recomendadas para uma ligeira deficiência cognitiva (ICM). De acordo com o Dr. Studer, podem certamente ser utilizados aqui, especialmente porque não existem alternativas até este ponto.
Depressão na velhice
Segundo o Dr. Studer, há estudos que indicam que a prevalência da depressão na velhice é de 14,1 nas mulheres e 8,6% nos homens. Nos lares para idosos, a incidência de depressão ligeira disfórica, em particular, é significativamente mais elevada a 30-45%. “Não devem ser esquecidas as depressões associadas às doenças físicas crónicas, que se somam na velhice. A depressão pode claramente agravar o resultado da diabetes mellitus”, diz o perito. Alguns sintomas importantes da depressão na velhice, que também devem ser considerados na prática geral, estão listados no Quadro 1 .

Os sinais somáticos típicos encontram-se nas perturbações do sono, medos hipocondríacos, perturbações de concentração, abrandamento psicomotor, fadiga, perda de energia e, por último mas não menos importante, dor que não pode ser explicada organicamente ou não adequadamente.
“Um factor frequente de desencadeamento e risco de depressão na velhice é, entre outras coisas, a perda de independência devido a doença física, ou seja, a pergunta ansiosa: Quanto tempo ainda serei capaz de cuidar de mim mesmo? Além disso, a velhice traz frequentemente uma certa solidão e uma falta de apoio social. Isto também pode ter a ver com uma mudança de local, por exemplo, uma mudança para o Ticino. Aqui existe uma ameaça de ser desenraizado. Além disso, preocupações financeiras, conflitos com familiares, um equilíbrio de vida negativo e uma estrutura de personalidade depressiva são factores de risco de depressão na velhice”, explicou o Dr. Studer. Como resultado, os homens recorrem frequentemente ao álcool, enquanto as mulheres são mais propensas a abusar de drogas. A vulnerabilidade a doenças somáticas aumenta com a depressão, tal como o tempo de hospitalização e a carga financeira. A mortalidade também está a aumentar. Uma e outra vez, o Dr. Studer encontra os chamados suicídios “passivos”: Os doentes idosos com doenças crónicas que precisam de medicação regular não a tomam deliberadamente e morrem.
Além disso, os sintomas de depressão na velhice e demência sobrepõem-se fortemente (Fig. 2).
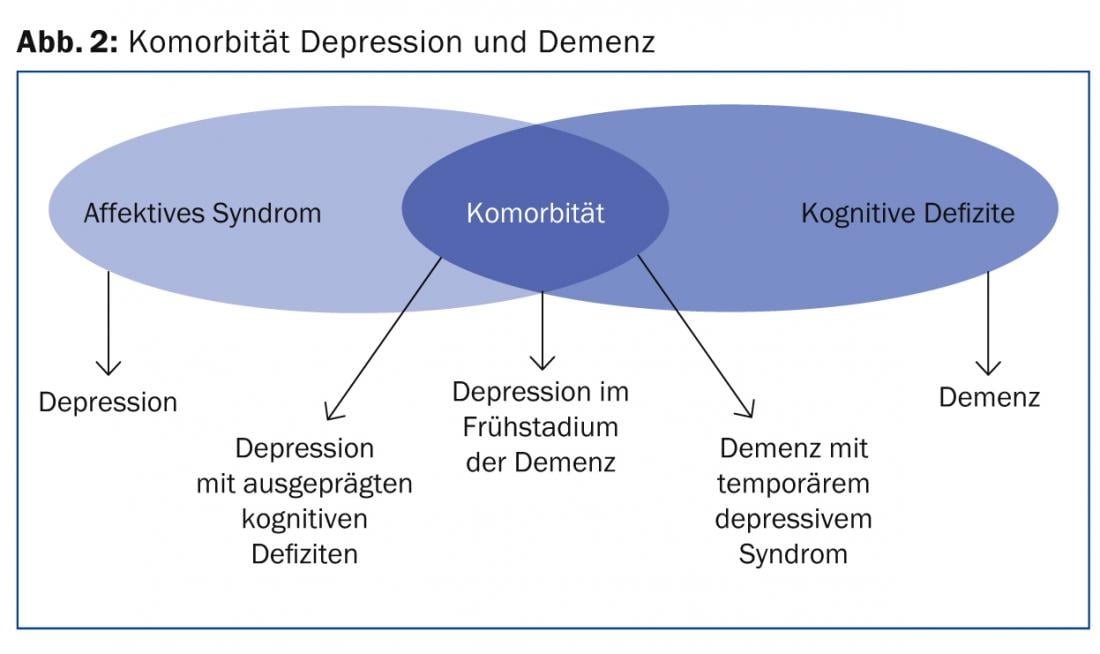
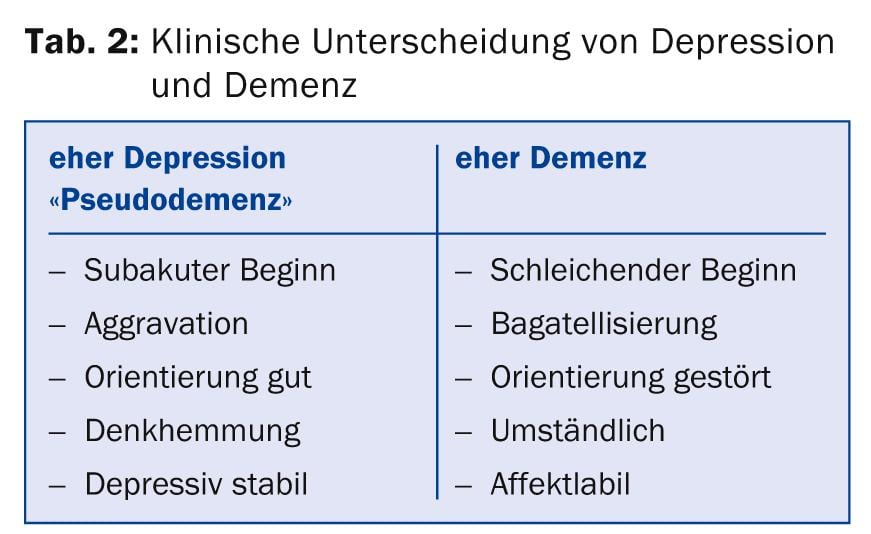
Estas duas perturbações são as perturbações psiquiátricas mais comuns na velhice e, estatisticamente, ocorrem frequentemente em conjunto, especialmente em pessoas >80 anos. Um diagnóstico preciso é portanto importante, uma vez que o prognóstico, o tratamento e os cuidados são diferentes. Clinicamente, os dois quadros clínicos podem certamente ser diferenciados, o que é mostrado de forma simplificada no quadro 2.
Suicídios na velhice
Segundo o Dr. Studer, 80% das pessoas idosas que cometem suicídio sofrem de depressão. Os pensamentos suicidas são mais perigosos para as pessoas mais velhas (a mnemónica: “Mulheres jovens tentam suicídio, homens velhos suicidam-se”). Existe um elevado risco de recorrência mesmo que o suicídio falhe.
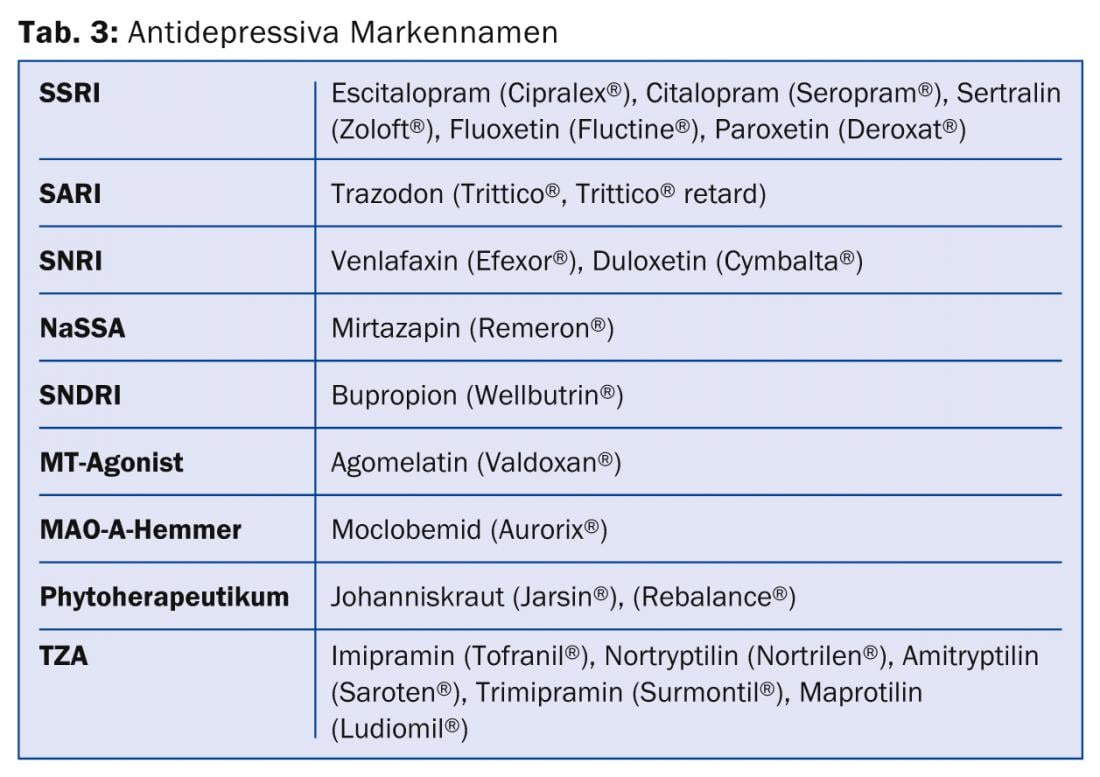
No entanto, é crucial que as hipóteses de cura e melhoria com a terapia sejam tão boas como com os rapazes. Uma combinação de medicação, psicoterapia e socioterapia faz sentido. Os diferentes antidepressivos estão resumidos no Quadro 3.
Segundo o Dr. Studer, o princípio básico para a farmacoterapia da depressão na velhice é:
- Os melhores antidepressivos são os que têm menos efeitos secundários.
- Aumento gradual na dosagem
- Normalmente baixar a dose alvo (>crianças de 80 anos um terço a metade), mas aumentar para a dose máxima recomendada, se necessário.
- Nenhuma mudança abrupta de dose, afunilado (SSRI!)
- Sem antidepressivos tricíclicos (TCA, AD de primeira geração) em doentes multimórbidos e dementes
- Sem preparações de combinação de drogas psicotrópicas (por exemplo, Deanxit)
- Nenhuma erva de São João com polimedicação (tem um efeito sobre a anticoagulação, que pode causar problemas com a polimedicação).
- Escolher um antidepressivo sedativo-anxiolítico para distúrbios do sono e ansiedade.
- Se não houver resposta ou se esta for insuficiente no prazo de seis a oito semanas, encaminhar para um psiquiatra geriátrico.
Fonte: FOMF General Internal Medicine Update Refresher, 7 de Maio de 2014, Zurique
PRÁTICA DO GP 2014; 9(7): 50-52