Também conhecida como síndrome de Sneddon-Wilkinson, esta doença rara é caracterizada por alterações pustulares primárias predominantemente no tronco e extremidades proximais. O exame histopatológico, para além da inspecção física e da anamnese, permite limitar o diagnóstico diferencial. Dapsone é considerada uma opção de tratamento comprovada, mas existem várias outras opções de tratamento.
A dermatose pustular subcorneana foi descrita pela primeira vez por Lan Sneddon e Darell Wilkinson em 1956 [1]. Trata-se de uma dermatose neutrofílica inflamatória crónica mas benigna que é quatro vezes mais comum nas mulheres do que nos homens [2]. Afecta normalmente doentes de meia-idade, mas alguns casos foram relatados em crianças. Pouco se sabe sobre a etiologia e fisiopatologia [3].
História médica e exame clínico
O presente relatório de caso trata do caso de uma rapariga de 14 anos de idade que tinha sofrido de lesões cutâneas com comichão na zona das extremidades superior e inferior, das coxas e da zona púbica durante dois meses na primeira apresentação [4]. O exame físico revelou placas anulares bem demarcadas de cor castanha (5-7 cm de diâmetro) com margens escamosas e elevadas. Foram observadas pústulas múltiplas localizadas nas extremidades superiores e inferiores, coxas e área púbica
Diagnóstico e terapia
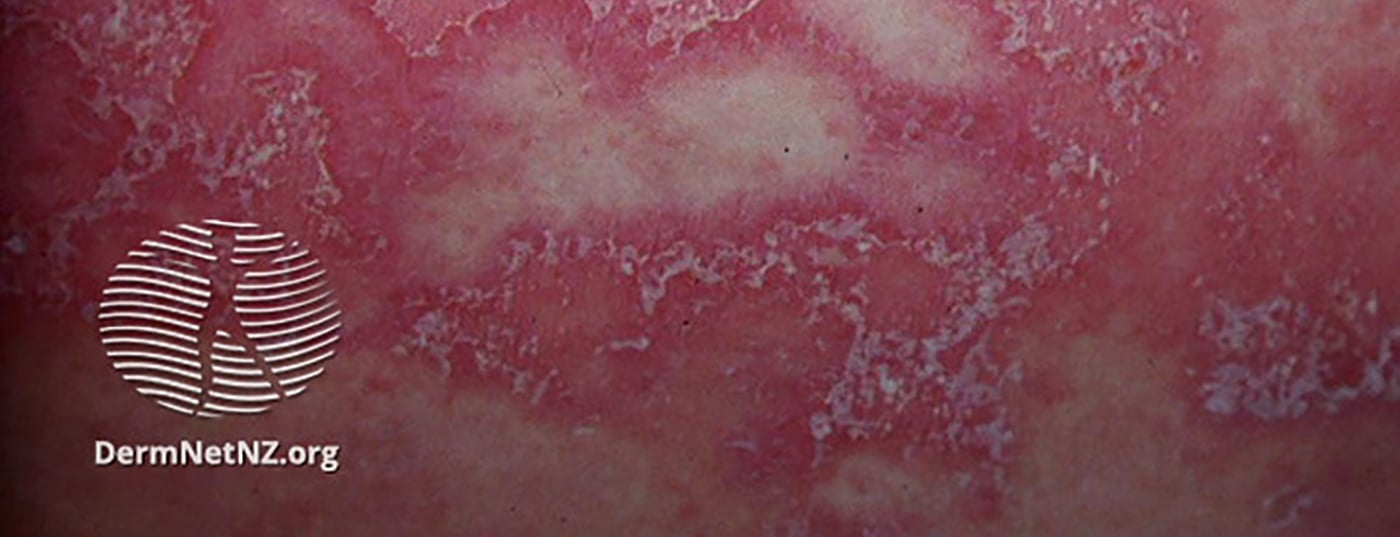
Inicialmente, foi diagnosticada a tinea corporis. Para tratamento, foi prescrito terbinafina 250 mg (tbl) mais creme de miconazol, duas vezes por dia, durante uma quinzena, [4]. No entanto, as lesões nas extremidades inferiores e no interior das coxas pioraram apesar do cumprimento do tratamento. O exame histopatológico subsequente mostrou que pústulas subcorneanas contendo leucócitos neutrofílicos estavam localizadas directamente sob o estrato córneo . Além disso, havia espongiose na epiderme (Fig. 1) [4]. A reacção PAS (“reacção periódica ácido-chiff”) em relação à infecção fúngica foi negativa. O hemograma, a taxa de sedimentação de eritrócitos (ESR), bem como a actividade glucose-6-fosfato desidrogenase e o teste de função hepática deram resultados pouco notáveis.

Tendo em conta estas descobertas histopatológicas em combinação com as características clínicas, chegou-se ao diagnóstico da síndrome de Sneddon-Wilkinson/dermatose pustulosa subcorneana. Posteriormente, foi iniciado um tratamento medicamentoso com dapsona 50 mg diários durante quinze dias, após o que a dose foi aumentada para 100 mg diários. O paciente mostrou uma boa resposta à terapia.
Discussão
Uma característica característica da dermatose pustular subcorneana são pústulas flácidas isoladas ou agrupadas com vários milímetros de diâmetro [5]. Histopatologicamente, as pústulas subcorneanas unicompartimentais contendo massas de leucócitos neutrofílicos são características. A epiderme subjacente pode ser ligeiramente alargada acantioticamente e mostrar espongiose. A dermatose pustular subcorneana está associada a várias doenças sistémicas tais como imunoglobinopatias e distúrbios linfoproliferativos (por exemplo, mieloma múltiplo IgA) [4]. No presente caso, contudo, o doente não tinha nenhuma doença sistémica. Actualmente não existem opções de tratamento curativo. No presente caso, foi obtida uma boa resposta com dapsona – uma substância activa do grupo das sulfonas com propriedades antimicrobianas e anti-inflamatórias [4]. Outras opções de tratamento incluem acitretina, psoralen/PUVA, terapia com luz UVB de banda estreita, colchicina, etretinato, ciclosporina, prednisona e infliximab [4]. Potentes corticosteróides tópicos podem ser utilizados como monoterapia ou combinados com dapsona [6].
Literatura:
- Sneddon IB, Wilkinson DS: Br J Dermatol 1956; 68: 385-394.
- Naik HB, Cowen EW: Dermatol Clin 2013, 31: 405-425.
- Watts PJ, Khachemoune A: Am J Clin Dermatol 2016; 17: 653-671.
- Alhafi MA, Janahi MI, Almossalli ZN: Subcorneal Pustular Dermatosis in Paediatrics: A Case Report and Review of the Literature. Cureus 13(12): e20221. doi:10.7759/cureus.20221, Creative Commons Attribution License CC-BY 4.0
- Reed J, Wilkinson J: Dermatose pustulosa subcorneana. Clin Dermatol 2000; 18: 301-313. 10.1016/S0738-081X(99)00121-2
- Walkden VM, et al: EJD Eur J Dermatol 1994; 4: 44-46.
- Brown-Falco O, et al. (Eds.): Dermatologia e Venereologia, 5ª edição, Springer: 2005.
PRÁTICA DA DERMATOLOGIA 2022; 32(1): 29