Uma em cada três mulheres e um em cada cinco homens sofre de varizes. Entretanto, existe uma vasta gama de opções de tratamento. A remoção clássica de varizes é “out”? Uma visão geral das opções de tratamento actuais.
A doença das varizes é a doença mais comum das veias e é conhecida há séculos: A punção das varizes já foi descrita por Hipócrates (469-375 AC) no seu escrito “Sobre Feridas e Úlceras” [1]. Actualmente, em média, uma em cada três mulheres e um em cada cinco homens sofre de varizes das extremidades inferiores [2]. A prevalência de sintomas e outras manifestações clínicas depende da extensão do refluxo nas veias trunculares superficiais, que pode ser quantificada duplex sonograficamente [3,4]. As queixas mais comuns são uma tendência para o inchaço, uma sensação de pernas pesadas, dor depois de ficar de pé durante muito tempo, comichão e cãibras musculares. Clinicamente, as manifestações vão desde pequenas veias-aranha, veias dilatadas e alongadas (varizes), edema e hiperpigmentação até à dermatofascioliposclerose crónica e ulceração da perna inferior (“pernas abertas”). A gravidade da varicose é descrita internacionalmente de acordo com a classificação CEAP (Quadro 1) [5].

O tratamento cirúrgico das varizes sofreu vários desenvolvimentos técnicos no século passado. Em 1907, Babcock foi o primeiro a descrever a clássica operação de varizes: remoção das veias trunculares [6]. O seu método, juntamente com os seus aperfeiçoamentos posteriores, foi considerado o padrão de referência para o tratamento de varizes durante mais de cem anos.
Este artigo descreve primeiro a base fisiopatológica para um tratamento bem sucedido da varizes e o seu posterior desenvolvimento com o advento de opções minimamente invasivas. Nesta base, é então investigada a medida em que os novos métodos podem substituir a cirurgia tradicional das veias varicosas.
Fisiopatologia
As veias transportam o sangue desoxigenado de volta ao coração – um processo que tem de superar a gravidade nas extremidades inferiores, dependendo da posição. Os dois principais mecanismos que asseguram o transporte de retorno contra a gravidade são a bomba muscular e as válvulas venosas. A bomba muscular conduz o fluxo sanguíneo, enquanto válvulas venosas saudáveis ditam a direcção para o coração, fechando distalmente cada vez e impedindo o refluxo.
A principal causa da doença varicosa das veias é uma disfunção das válvulas venosas, que se deve geralmente a uma fraqueza do tecido conjuntivo com expansão da parede da veia, de modo que as válvulas já não fecham. Para além de uma predisposição familiar, as influências hormonais (sexo feminino, gravidez), trabalho em pé ou sedentário durante longos períodos de tempo, aumento da idade, falta de exercício, obesidade e qualquer forma de obstrução de drenagem são considerados os factores de risco mais importantes [7]. Uma vez ocorrido um ponto primário de insuficiência, a pressão hidrostática crescente no segmento venoso conduz inevitavelmente a uma progressão distal da insuficiência venosa. As veias perfurantes naturais (ligações dirigidas entre os sistemas venosos superficial e profundo) podem, em última análise, criar um laço de recirculação, que pode levar à carga volumétrica do sistema venoso profundo e, portanto, à insuficiência venosa profunda crónica. O curso espontâneo desta grave doença secundária caracteriza-se por uma elevada taxa de complicações. O prognóstico com tratamento adequado e atempado das varizes superficiais, por outro lado, é muito favorável.
Nas fases iniciais da doença (CEAP: C0-C3), as abordagens terapêuticas conservadoras (por exemplo, substâncias vasoativas, terapia de compressão) são geralmente suficientes para aliviar os sintomas e podem também ser recomendadas como única medida. Contudo, em fases clínicas avançadas (CEAP: C3-C6), são frequentemente necessárias medidas reparadoras invasivas adicionais (por exemplo, escleroterapia, classic variceal stripping ou ablação endovenosa das veias) para oferecer uma solução sustentável e assim melhorar a qualidade de vida.
Da remoção de varizes a alternativas terapêuticas endócrinas
O princípio da remoção de varizes é a remoção completa das veias insuficientes para que o refluxo seja interrompido. Veias trunculares insuficientes são expostas através de pequenas incisões na virilha ou fossa poplítea, e separadas na área em que se juntam ao sistema venoso profundo (crossectomia, Fig. 1), sondado até ao ponto distal da insuficiência e depois puxado completamente para fora (stripping, Fig. 2). Os ramos laterais insuficientes são removidos através de pequenas incisões adicionais com a ajuda de vários ganchos (Varady, Oesch) e pinças finas (mini-flebectomia), Fig. 3 e 4). As veias perfurantes insuficientes são localizadas através de pequenas incisões na pele e ligadas ao nível da sua passagem fascial.
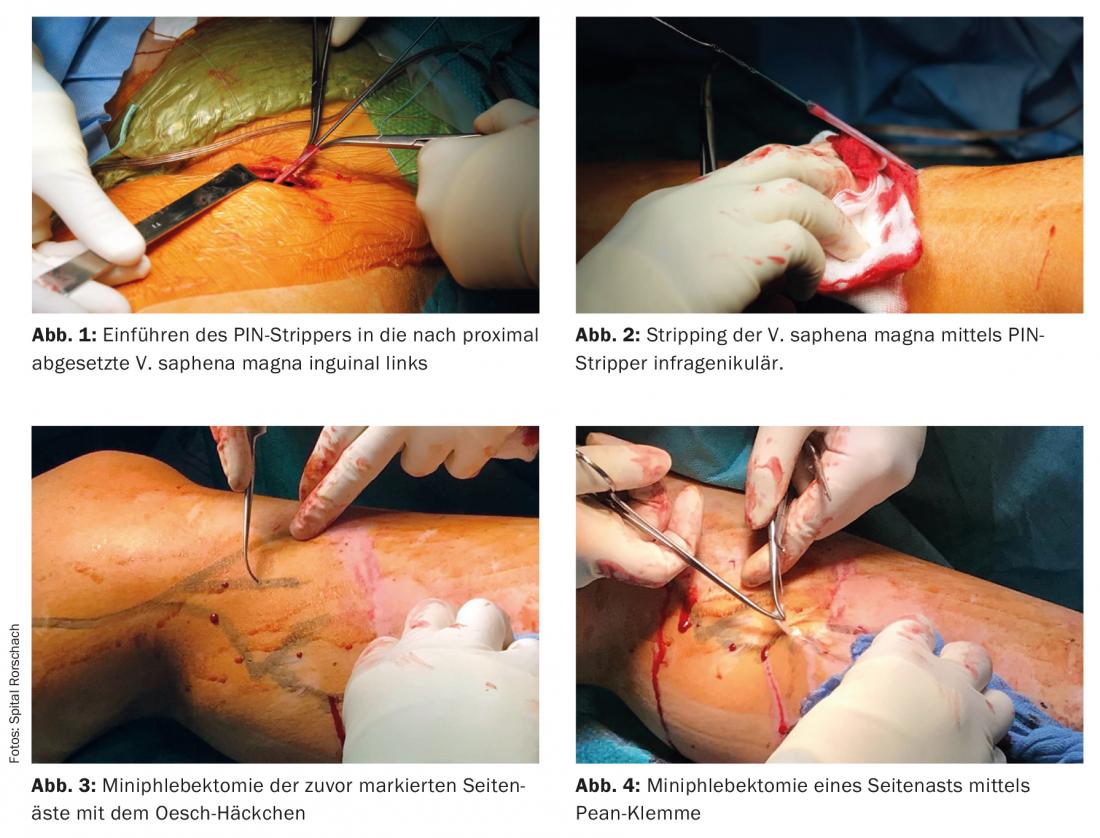
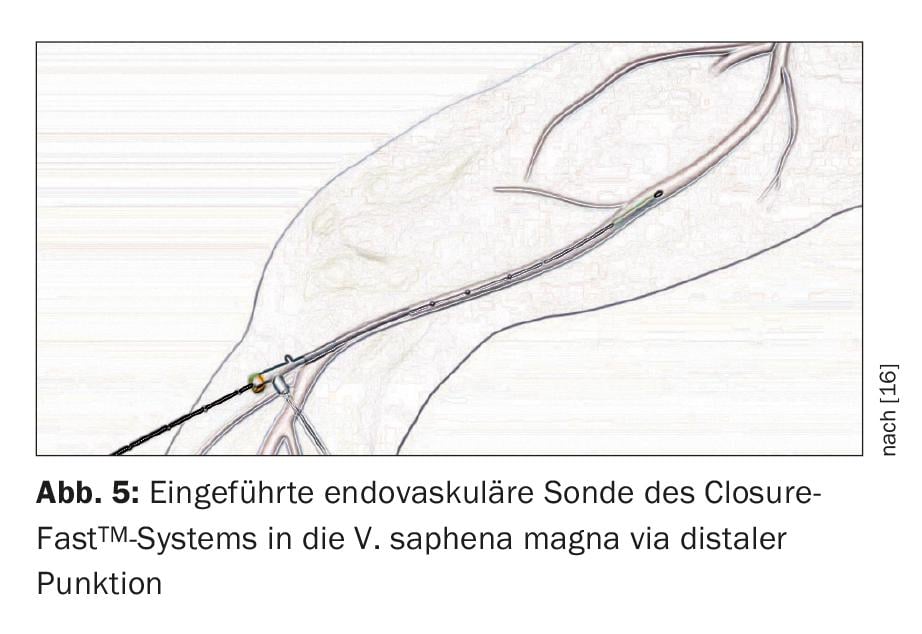
Desde o final dos anos 90, vários procedimentos endovenosos e minimamente invasivos têm estado disponíveis como alternativa. Para o tratamento de veias truncais, a ablação por radiofrequência (RFA) e a terapia laser endovenosa (EVLT) provaram ser, até agora, a mais eficaz. Em ambos os métodos, é inserida uma sonda guiada por ultra-sons desde a distal até à veia truncal insuficiente até à virilha ou ao cadáver poplíteo através de um sistema de bainhas. (Fig. 5). Após aplicação de uma bainha de fluido perivenoso para proteger a área circundante e, se necessário, anestesia (tumescência), a veia insuficiente é desnaturada e “esclerosada” a partir do interior pela formação de calor local, pelo que a sonda é lentamente puxada para fora em todo o seu comprimento. Ambos os métodos dispensam a realização de uma crossectomia.
A escleroterapia é o método estabelecido para o tratamento minimamente invasivo das varizes de ramos laterais. Isto envolve a injecção intraluminal orientada de um fármaco tóxico tecidual na veia varicosa para produzir danos químicos endoteliais locais que conduzem à obliteração.
Indicação diferencial
A indicação para o tratamento cirúrgico da doença da varizes é sempre relativa desde que não tenha ocorrido tromboflebite, hemorragia recorrente ou úlceras venosas, especialmente se as considerações estéticas forem primordiais.
Em princípio, o tempo de tratamento depende das queixas do paciente, enquanto que o tratamento depende da localização anatómica e da fase clínica (quadros 1 e 2). O objectivo da terapia é normalizar a hemodinâmica venosa e, portanto, as consequências do congestionamento (inchaço, edema, distúrbios tróficos) [8]. Assim que uma veia truncal é afectada, pode ser feita uma escolha entre escleroterapia, cirurgia clássica da varizes ou ablação endovenosa da veia truncal.
Um ensaio aleatório de 1993 mostra que o tratamento cirúrgico é superior à terapia de compressão apenas em doentes com doença de fase C2-3 [10]. Contudo, os ensaios aleatórios posteriores não conseguiram demonstrar vantagens e desvantagens claras nas comparações entre a remoção cirúrgica da varizes e a terapia endovenosa, pelo menos em termos de resultados iniciais [9,11].

Nesbitt et. al. demonstraram numa meta-análise a partir de 2014 que os procedimentos endovenosos proporcionam pelo menos tão bons resultados como a cirurgia aberta no seguimento de até cinco anos. No entanto, os estudos comparados foram muito heterogéneos, pelo que a validade está sujeita a certas limitações [13]. As directrizes britânicas NICE (National Institute of Health and Care Excellence) recomendam procedimentos endovenosos para o tratamento da insuficiência venosa truncal mesmo antes da cirurgia clássica da varizes, principalmente devido à sua relação custo-eficácia [14]. No entanto, esta avaliação não é directamente transferível para a Suíça, devido às diferentes estruturas de custos e tarifas [15].
A decisão para um procedimento específico de ablação pode assim ser tomada individualmente e baseia-se idealmente no quadro clínico (por exemplo, tromboflebite associada, dermatite de estase, úlceras), nos resultados ultrassonográficos duplex (morfologia, curso e diâmetro das veias), na experiência do médico assistente, nas comorbilidades e, por último mas não menos importante, nos desejos do paciente.
A cirurgia clássica da varizes não tem limitações morfológicas e, portanto, é sempre viável e nunca se engana quando indicada. Para um tratamento endovenoso sustentável, por outro lado, são vantajosamente preenchidas as seguintes condições anatómicas:
- A veia truncal (V. saphena magna ou V. saphena parva) deve ser pelo menos 1 cm abaixo da pele para evitar danos na pele devido à energia térmica aplicada.
- O diâmetro variceal não deve exceder um máximo de 10-15 mm [12], caso contrário, as recorrências devido a uma ablação insuficiente aumentarão.
- Não deve haver tromboflebite prévia com completa obliteração venosa nem um curso fortemente tortuoso das veias. Ambos podem tornar impossível a passagem endovenosa da sonda de ablação.
Se estas condições não forem satisfeitas, a cruzectomia com a remoção de varizes continua a ser o tratamento de escolha. Na presença de uma recidiva isolada da artéria coronária, a recrossectomia cirúrgica é também o tratamento de escolha.
Complicações
Comparando as complicações mais frequentes, os distúrbios de cicatrização de feridas são encontrados em 3-10% dos casos após cirurgia aberta das veias varizes. As lesões nervosas são encontradas em 7-39%, mas raramente são clinicamente relevantes, e a trombose venosa profunda é encontrada em 0,5-5% dos doentes [12].
Após tratamento endovenoso, complicações graves como trombose venosa profunda ou queimaduras cutâneas raramente são observadas em doentes bem seleccionados ( <0,5% cada). Nas directrizes, a parestesia local é dada como 3%, a tromboflebite como 1%, a equimose como 6% e a hiperpigmentação da pele como 2% [12].
As complicações graves após a escleroterapia também são raras (<1%). Os principais sintomas são dores de cabeça (4%), tromboflebite (5%) e alterações cutâneas (hiperpigmentação 18%) [12].
Resumo
Após um século de comprovada terapia cirúrgica da varizes utilizando a remoção de veias, procedimentos minimamente invasivos equivalentes foram estabelecidos ao longo das últimas três décadas, levando a uma mudança crescente no número de tratamentos. O desenvolvimento de materiais e tecnologia, a independência da sala de operações, os bons resultados iniciais, a elevada aceitação dos pacientes e, não menos importante, a resultante abertura do tratamento da varizes a sujeitos não cirúrgicos favorecem indicações de tratamento de baixo limiar e contribuem assim para uma possível expansão do número de tratamentos, que deve ser avaliada criticamente. A indicação de tratamento deve basear-se estritamente em critérios clínicos (por exemplo, CEAP) e na extensão da insuficiência (por exemplo, fases de Hach) e não na disponibilidade do método de tratamento. Idealmente, os métodos disponíveis não competem entre si, mas complementam-se mutuamente para formar um espectro de tratamento completo dentro do qual a terapia óptima pode ser adaptada a cada paciente. Estes conceitos de tratamento abrangentes melhoram os resultados e tornam o tratamento da varizes cada vez mais atractivo não só para os pacientes mas também para os médicos envolvidos.
Apesar dos procedimentos modernos, a cirurgia clássica da varizes não perdeu a sua justificação, mas está a especializar-se cada vez mais na sua gama de indicações até aos limites dos procedimentos endovenosos.
Independentemente do método terapêutico escolhido, é crucial informar exaustivamente o paciente sobre todos os métodos disponíveis, as suas vantagens e desvantagens específicas, possíveis riscos de complicação, bem como a melhoria esperada da qualidade de vida. Um paciente bem informado pode não só compreender melhor as recomendações do seu médico, mas também apoiar melhor a decisão de certos procedimentos terapêuticos com todas as suas consequências.
Mensagens Take-Home
- Se tiver pernas cansadas, pesadas ou tendência para inchaço à noite, um diagnóstico de insuficiência venosa deve ser considerado mesmo que não haja veias varicosas superficiais visíveis.
- A indicação para cirurgia é relativa se o quadro clínico não for complicado (CEAP: C0-C3): As medidas conservadoras para aliviar os sintomas podem ser suficientes.
- Se o quadro clínico for avançado ou complicado (CEAP: C4-C6, hemorragia varicosa, tromboflebite, dermatite de estase, úlceras), é indicada a cirurgia.
- As opções de tratamento invasivo incluem a remoção clássica de varizes, escleroterapia e tratamentos endovenosos minimamente invasivos (terapia laser, ablação por radiofrequência).
- O tratamento deve ser individualizado: Se as condições anatómicas forem ideais, são normalmente preferíveis procedimentos minimamente invasivos; em todos os outros casos, a remoção clássica de varizes ainda é o tratamento de eleição.
Literatura:
- Noppeney T: História do tratamento da varizes. In: Noppeney T, Nüllen H, eds: Diagnostik und Therapie der Varikose. Heidelberg: Springer, 2010: 3-7.
- Rabe E, Pannier-Fischer F, Bromen K, et al: Bonn Vein Study of the German Society for Phlebology. Estudo epidemiológico sobre a questão da frequência e gravidade das doenças venosas crónicas na população residencial urbana e rural. Phlebology 2003; 32(1): 1-14.
- Nicolaides AN, Hussein MK, Szendro G, et al: A relação da ulceração venosa com as medidas de pressão venosa ambulatórias. J Vasc Surg 1993; 17(2): 414-419.
- Araki CT, Back TL, Padberg FT, et al: O significado da função da bomba muscular da panturrilha na ulceração venosa. J Vasc Surg 1994; 20(6): 872-877.
- Eklof B, Perrin M, Delis KT et al: Terminologia actualizada das doenças venosas crónicas: o documento de consenso interdisciplinar transatlântico VEIN-TERM. J Vasc Surg 2009; 49(2): 498-501.
- Babcock WW: Uma nova operação para a extirpação de veias varicosas. NY Med J 1907; 86: 153-156.
- Brand FN, Dannenberg AL, Abbott RD, et al: The epidemiology of varicose veins: the Framingham Study. Am J Prev Med 1988; 4(2): 96-101.
- Cheatle TR, Chittenden SJ, Coleridge Smith PD, et al: O efeito no fluxo sanguíneo cutâneo de hipertensão venosa de curto prazo em sujeitos normais. Angiologia 1991; 42(2): 114-122.
- Darwood RJ, Theivacumar N, Dellagrammaticas D, et al: Ensaio clínico aleatório comparando a ablação endovenosa por laser com cirurgia para o tratamento de veias varicosas primárias de grande safena. Br J Surg 2008; 95(3): 294-301.
- Michaels JA, Brazier J, Campbell W, MacIntyre J, Palfreyman S, Ratcliff J: Ensaio clínico aleatório comparando a cirurgia com o tratamento conservador das veias varicosas sem complicações. Br J Surg 2006; 93(2): 175-81.
- Rasmussen LH, Bjoern L, Lawaetz M, et al: Estudo aleatório comparando a ablação endovenosa a laser da veia safena grande veia com alta ligadura e remoção em doentes com varizes veias: resultados a curto prazo. J Vasc Surg 2007; 46(2): 308-315.
- Gloviczki P, Comerota AJ, Dalsing MC, et al: Americano
- Venous ForumOs cuidados a pacientes com varizes e doenças venosas crónicas associadas: directrizes de prática clínica da Society for Vascular Surgery e do American Venous Forum. J Vasc Surg 2011; 53(5. Sup.): 2-48.
- Nesbitt C, Bedenis R, Bhattacharya V, et al: Ablação endovenosa (radiofrequência e laser) e escleroterapia com espuma versus cirurgia aberta para varizes de grandes veias safenas. Cochrane Database Syst Rev 2014; 7: CD005624.
- National Clinical Guideline Centre, ed: Varicose Veins in the Legs. O Diagnóstico e Gestão das Varizes. NICE Clinical Guidelines 2013; 168.
- Rosemann A: Diretriz Varicosis. Medix, a partir de 2016. www.medix.ch/media/medix_gl_varikose_2016.pdf (acedido em 3.7.2018).
- Medtronic. http://medtronicendovenous.com/patients/7-1-closurefast-procedure (acedido em 3.7.2018).
- Hach W, Girth E, Lechner W: Classificação da varicose truncal da veia safena magna em quatro etapas. Phlebu Proctol 1977; 6: 116-123.
CARDIOVASC 2018; 17(4): 25-29











