O desporto também é possível com um pacemaker. A que devo prestar atenção ao programar o pacemaker? Que possibilidades oferecem os agregados adaptativos de frequência? E que aspectos devem ser considerados antes, durante e após a operação?
O desporto é o remédio do nosso século. O desporto é entendido no sentido mais lato. Assim, actividades físicas regulares como caminhadas rápidas, andar de bicicleta, caminhar ou nadar também fazem parte, que devem ser praticadas três a cinco vezes por semana durante pelo menos 30 minutos para se conseguir um melhor desempenho, saúde e bem-estar. Os resultados do estudo mostram que a actividade física regular reduz a mortalidade por todas as causas em cerca de 35% [1,2].
Isto torna claro: o desporto ou treino físico direccionado deve ser praticado tanto por pessoas saudáveis como por pessoas com a doença, sempre que possível. Os pacientes que tiveram um pacemaker implantado também beneficiam, em princípio.
Limitação: doença de base do coração
O tipo de treino físico ou desporto que pode ser feito depende menos do pacemaker e mais de qualquer doença cardíaca. Os portadores de pacemaker sem doença cardíaca estrutural podem participar no desporto quase sem restrições.
Contudo, cerca de 80% dos doentes que necessitam de um pacemaker têm mais de 70 anos de idade. As doenças concomitantes tais como hipertensão arterial, doença coronária ou insuficiência cardíaca são mais comuns neste grupo etário. A capacidade de desempenho resultante deve ser determinada individualmente pelo cardiologista responsável. Fornece a base para a selecção de um tipo e intensidade adequados de desporto. Em princípio, é possível fazer exercício sensatamente com quase qualquer condição cardíaca.
Indicação do pacemaker
Um pacemaker é utilizado para tratar arritmias bradicárdicas. Em 2016, quase 75.000 pacemakers foram implantados como doentes internados na Alemanha. Em 44% a indicação foi bloco AV 2. ou Em 37%, a causa foi um nó sinusal sintomático e em 15% dos doentes fibrilação atrial com condução bradicárdica estava presente [3]. De acordo com a orientação da Sociedade Europeia de Cardiologia, nos doentes com bloqueio AV, há – após a exclusão de causas passivas 2. ou O 3º grau é sempre uma indicação de classe I para a implantação de um pacemaker. Isto é independente da ocorrência de sintomas. Em contraste, os pacientes com um nó sinusal doente devem ter sintomas correspondentes [4].
Ao seleccionar os sistemas de pacemaker a serem implantados, o princípio da estimulação “fisiológica” é seguido. Isto significa que o pacemaker deve assumir a função do sistema de formação ou condução de estímulos defeituosos. Por exemplo, os pacientes com um nó sinusal doente são implantados com pacemakers de câmara dupla que têm um algoritmo para a gestão do nó AV. Isto assegura uma estimulação atrial adequada ao mesmo tempo que evita a estimulação ventricular desnecessária, desde que a condução AV esteja intacta. Os pacientes com bloqueio AV também necessitam de um sistema de câmara dupla, com a onda P intrínseca a desencadear a estimulação ventricular. Actualmente, os pacemakers com apenas um eléctrodo são utilizados quase exclusivamente para pacientes com fibrilhação atrial permanente.
Os sistemas consistem na unidade real com bateria e electrónica, que é implantada infraclavicularmente no lado direito ou esquerdo, e um ou dois eléctrodos que são colocados no coração. Entretanto, as unidades sem fios são também utilizadas em alguns casos. Aqui, um pacemaker miniaturizado de aproximadamente 0,8 cm3 está ancorado no ventrículo direito. Actualmente, os pacemakers sem fios só estão disponíveis como sistemas VVIR, ou seja, adequados para pacientes com fibrilação atrial provocada por bradicardia.
Para a questão da actividade desportiva, a escolha do sistema de pacemaker não desempenha um papel para o doente. No entanto, os sistemas sem fios eliminam o risco de interferência mecânica em certos desportos.
Função de pacemaker e programação durante o stress
Quando começa o esforço físico, há um aumento no ritmo cardíaco e no volume de sangue bombeado pelo coração dentro de 10 a 45 segundos. Os pacientes com um distúrbio de condução AV geralmente mostram um aumento adequado a nível atrial (competência cronotrópica). A tarefa do pacemaker é estimular o ventrículo após excitação atrial no caso de falha da condução nodal AV: a onda P intrínseca detectada pelo eléctrodo atrial desencadeia a estimulação ventricular (a chamada estimulação do IVA). Para actividades desportivas, é necessário que o pacemaker também possa transmitir altas frequências sinusais ao ventrículo, ou seja, a frequência máxima de seguimento é programada suficientemente alta. Dependendo do tipo de desporto, idade e qualquer doença e medicação que o acompanhe, 130/min pode ser suficiente, mas também pode ser necessário poder atingir frequências de 160-180/min. Os doentes jovens podem necessitar de frequências ainda mais elevadas. Contudo, apenas alguns modelos de pacemaker permitem uma frequência máxima de rastreio superior a 180/min. Isto deve ser tido em conta ao seleccionar a unidade.
Para que o pacemaker realize frequências de seguimento elevadas, o tempo AV (tempo entre a percepção da excitação atrial e a estimulação ventricular, aproximadamente comparável ao tempo PQ na condução intrínseca) e os períodos refractários devem ser programados em conformidade. Se isto não for tido em conta, um comportamento pseudo-Wenckebach do pacemaker ou mesmo um bloco 2:1 com redução súbita da frequência ventricular para metade sob carga pesada ocorre em frequências sinusais elevadas (fig. 1-2).
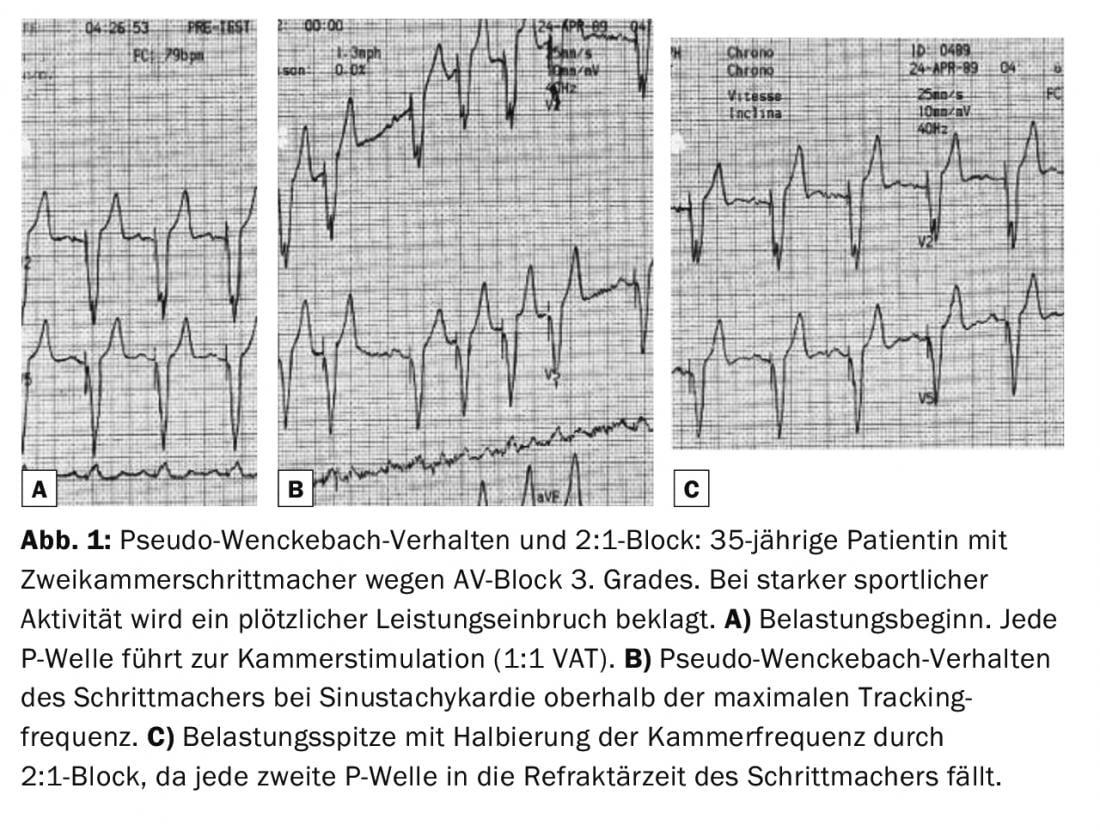
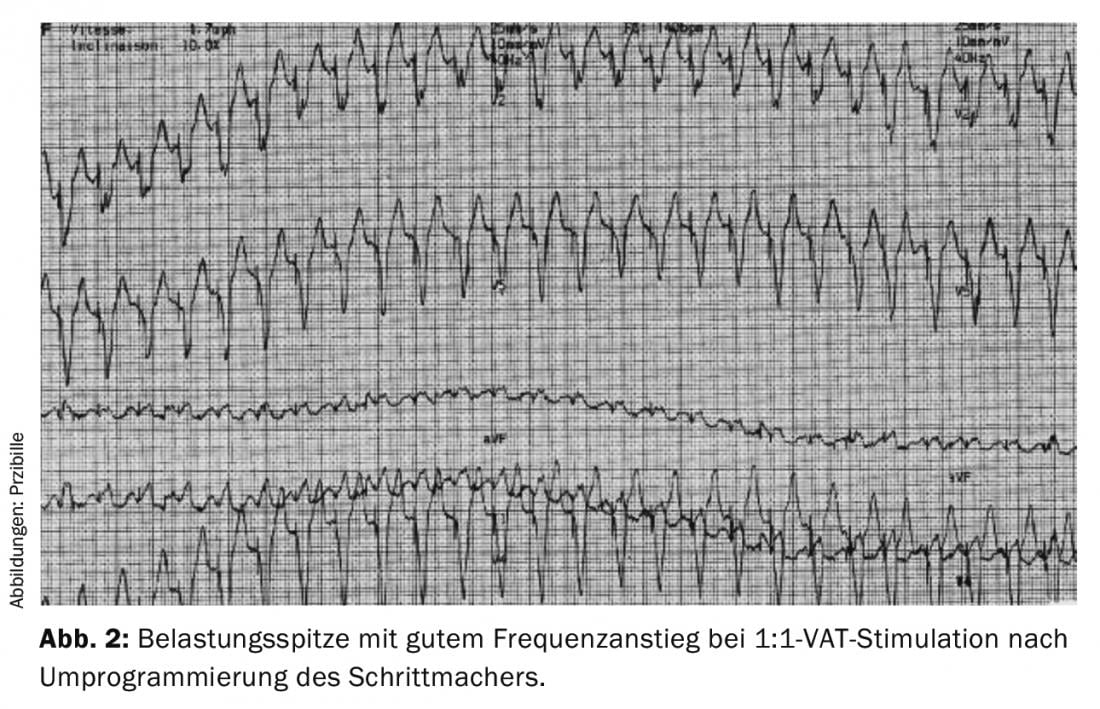
Muitos sistemas de pacemaker operam em programação nominal com períodos refratários de ajuste automático que encurtam a frequências mais altas. Os rápidos aumentos de frequência podem sobrecarregar a adaptação automática e levar a uma perda de estimulação 1:1 do IVA, resultando em palpitações ou desempenho prejudicado. Um período refractário fixo e curto proporciona aqui um remédio.
Especialmente em doentes com um nó sinusal doente, o aumento da frequência cardíaca sob stress é perturbado (incompetência cronotrópica). Isto pode ser uma consequência tanto da formação de impulsos no nó sinusal como de medicamentos cronotrópicos negativos (por exemplo, bloqueadores beta, antiarrítmicos). Os pacientes com fibrilação atrial bradicárdica também têm frequentemente um controlo inadequado da taxa sob stress. Para estes casos, os pacemakers estão equipados com um sensor que permite um aumento dependente da carga do ritmo cardíaco (Fig. 3). Na maioria das unidades, a aceleração da parte superior do corpo é medida com um acelerómetro e definida em relação à extensão do stress físico. Em alternativa, o volume de tempo respiratório pode ser medido em termos de alterações da impedância torácica. Ambos os sistemas têm vantagens e desvantagens diferentes. Por exemplo, o acelerómetro reage mais rapidamente a mudanças de carga, enquanto que o treino do ergómetro normalmente não leva a um aumento da frequência devido à falta de aceleração da parte superior do corpo pelo controlo do sensor. Em alguns pacemakers, ambas as tecnologias de sensores são combinadas para alcançar a adaptação de frequência mais fisiológica possível. Um terceiro método de medição do stress é a determinação da dinâmica da contracção miocárdica. Este é o único método que também pode captar o stress emocional.
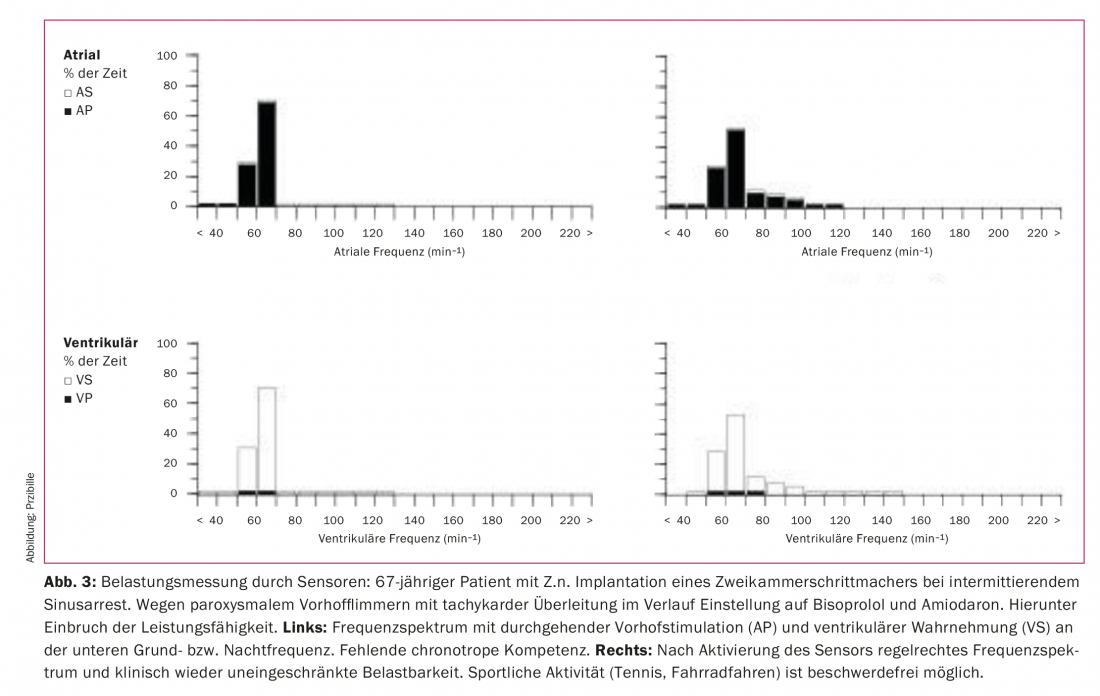
A maior parte dos pacientes consegue gerir bem com o ajuste padrão ou simples ajustes da função do sensor para stress diário e actividades desportivas. Ao programar o sensor, considerar possíveis doenças cardíacas subjacentes (por exemplo, não utilizar frequências demasiado altas se a doença arterial coronária não tiver sido completamente revascularizada). Durante uma actividade desportiva intensa ou quando se alterna entre desportos que activam o sensor de forma diferente (por exemplo, ciclismo e natação), pode ser necessário um ajuste fino da função do sensor. Reprogramações múltiplas podem ser necessárias, e a monitorização do ritmo cardíaco e do ritmo cardíaco por ECG a longo prazo pode ser útil em alguns casos.
Restrições mecânicas
No primeiro período após a implantação, o lado afectado deve ser poupado. Uma carga pesada pode perturbar a formação da bolsa do agregado de tecido conjuntivo e levar à dor, e o risco de deslocação do eléctrodo pode ser aumentado. Após cerca de seis semanas, a maioria dos desportos pode ser praticada sem restrições. Se forem de esperar movimentos bruscos ou fortes tensões na área da unidade do pacemaker, aguardar um pouco mais (por exemplo, voleibol, andebol, guarda-redes no futebol).
Em princípio, não se podem excluir danos ao sistema nos desportos com bola onde a unidade pode ser fortemente atingida (futebol, basebol); no entanto, isto é muito raro na vida quotidiana. Dependendo da intensidade do desporto, pode ser aconselhável usar uma almofada sobre a unidade. As artes marciais devem ser evitadas devido ao potencial de força repetitiva sobre a unidade ou eléctrodos [5,6]. Se o paciente quiser praticar desportos unilaterais, tais como ténis, badminton, lançamento desportivo ou tiro (recuo), isto deve ser discutido antes da operação, para que o pacemaker seja implantado no lado que não esteja sob tensão.
Se a tensão mecânica repetida na zona da cintura do ombro aumenta o risco de um defeito do eléctrodo não pode ser respondido em termos gerais. Estudos sistemáticos não estão disponíveis; apenas relatórios de casos podem ser encontrados na literatura. Por um lado, o risco de danos dos eléctrodos (“esmagamento subclaviano”) depende da técnica de implantação: A inserção dos eléctrodos através da veia cefálica ou de uma punção periférica na zona da veia axilar pode reduzir o risco. Por outro lado, o aperto anatómico individual entre a primeira costela e a clavícula pode aumentar o risco de um defeito do eléctrodo nesta área. Devido apenas a problemas técnicos raros e à grande variabilidade interindividual, os desportos como remo, voleibol ou golfe também são permitidos para portadores de pacemaker, pelo menos para fins recreativos. Contudo, os pacientes devem ser informados sobre o aumento do stress nos eléctrodos. Se necessário, são úteis intervalos de controlo mais curtos. Em casos individuais, pode ser necessário desaconselhar uma certa actividade desportiva (tipo de desporto ou intensidade do exercício, presença de um ritmo intrínseco em caso de falha do pacemaker, defeitos dos eléctrodos no historial).
Devido à carga de pressão, o mergulho é um desafio especial para as unidades de pacemaker. O snorkelling não é problemático, uma vez que todas as unidades podem facilmente resistir à pressão da água até uma profundidade de dois metros. Além disso, as especificações individuais dos fabricantes devem ser solicitadas. Por conseguinte, é necessária uma escolha cuidadosa de agregado para os mergulhadores antes da implantação.
Conclusão
O desporto tem uma importante função de promoção da saúde ou de manutenção da saúde e pode ser praticado para quase todas as doenças cardíacas. Mesmo após a implantação de um pacemaker, o desporto é possível na maioria dos casos. A fim de minimizar as restrições à actividade desportiva devido ao pacemaker, devem ser tidos em conta alguns factores específicos do paciente ou do desporto. Isto já começa com o planeamento da cirurgia (Tab. 1).

Mensagens Take-Home
- Os portadores de pacemaker sem doença cardíaca estrutural podem participar no desporto quase sem restrições. Contudo, os desportos com elevado risco de impacto devem ser evitados por uma questão de princípio.
- Para permitir frequências de seguimento elevadas, o tempo AV e refractário deve ser programado para corresponder à carga.
- Os pacientes com incompetência cronotrópica ou fibrilação atrial bradicárdica beneficiam de sensores que adaptam a frequência de estimulação à procura actual. Dependendo do sensor, o movimento da parte superior do corpo, o volume do tempo respiratório ou a dinâmica de contracção do miocárdio são medidos, por exemplo.
- O desporto deve ser evitado durante as primeiras seis semanas pós-operação.
Literatura:
- Schnohr P, et al: Dose de jogging e mortalidade a longo prazo: o Estudo do Coração da Cidade de Copenhaga. J Am Coll Cardiol 2015; 65(5): 411-419.
- Lee DC, et al: O tempo de lazer reduz o risco de mortalidade cardiovascular e de todas as causas. J Am Coll Cardiol 2014; 64(5): 472-481.
- Institute for Quality Assurance and Transparency in Health Care (IQTIG), ed.
- Ano de cobertura 2016. Implantação de pacemaker. Indicadores de qualidade. Situação em 2017.
- Brignole M, et al.: 2013 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy: The Task Force on cardiac pacing and resynchronization therapy of the European Society of Cardiology (ESC). Desenvolvido em colaboração com a Associação Europeia do Ritmo Cardíaco (EHRA). Eur Heart J 2013; 34(29): 2281-2329.
- Heidbüchel H, et al.: Recomendações para participação em actividades físicas de tempos livres e desportos competitivos em doentes com arritmias e condições potencialmente arritmogénicas. Parte I: Arritmias supraventriculares e pacemakers. Eur J Cardiovasc Prev Rehabil 2006; 13(4): 475-484.
- Zipes DP, et al: Elegibilidade e recomendações de desqualificação para atletas competitivos com anomalias cardiovasculares: Task Force 9: Arritmias e defeitos de condução. Circulação 2015; 132 (antes da impressão).
CARDIOVASC 2018; 17(4): 17-20
PRÁTICA DO GP 2019; 14(8): 5-8











