O registo das perturbações cognitivas o mais cedo possível faz muito sentido: por um lado, as causas tratáveis podem ser descobertas, e por outro, as pessoas afectadas ainda têm a oportunidade de ajudar a planear o seu futuro pessoal. Existem várias ferramentas para o consultório do médico de clínica geral para determinar as deficiências cognitivas – o “BrainCheck” está agora também disponível. No caso de pessoas com um elevado nível de educação, deve ser tido em conta que normalmente têm uma grande reserva cognitiva e, portanto, as limitações na capacidade mental muitas vezes só se manifestam numa fase avançada de uma doença.
A idade é o factor de risco mais importante para o desenvolvimento de perturbações cognitivas. Portanto, devido ao rápido aumento da proporção de pessoas mais velhas na população mundial, pode assumir-se um número igualmente crescente de pessoas com doenças cerebrais. Dados recentes da Inglaterra, Suécia e Países Baixos indicam que o número esperado de pacientes com demência não será tão elevado como anteriormente esperado, porque a saúde da população mais idosa será melhor do que o previsto. No entanto, as perturbações cognitivas continuam a ser um problema de saúde altamente relevante e certamente crescente.
Porquê um diagnóstico precoce?
Por uma série de razões, é indicada a detecção mais precoce possível de alterações no desempenho cognitivo. Por um lado, cerca de 10% das causas são causalmente tratáveis e – pelo menos parcialmente – reversíveis. Isto diz respeito, por exemplo, à hidrocefalia de pressão normal, deficiência de vitamina B12, perturbações afectivas pronunciadas ou síndrome da apneia obstrutiva do sono. Os sintomas destas perturbações podem geralmente melhorar significativamente com uma terapia bem sucedida. Mas mesmo que as perturbações cognitivas não possam ser tratadas causalmente, estão disponíveis terapias sintomáticas eficazes. Por exemplo, os efeitos dos medicamentos antidemência – inibidores da acetilcolinesterase e memantina – foram repetidamente comprovados em doenças neurodegenerativas como a doença de Alzheimer, demência com corpos de Lewy ou demência associada à doença de Parkinson. O atraso alcançável na deterioração traz um ganho em qualidade de vida para as pessoas afectadas e o seu ambiente social e também ajuda a reduzir os custos dos cuidados a longo prazo.
A identificação precoce de deficiências cognitivas e a sua classificação diagnóstica diferencial também servem para evitar erros de tratamento. Por exemplo, nas fases iniciais da demência com corpos de Lewy, o tratamento com tais substâncias deve ser evitado, se possível, devido ao aumento da sensibilidade neuroléptica.
O objectivo de identificar a mudança cognitiva é estabilizar – e em alguns casos até melhorar ligeiramente – os sintomas. Se isto for conseguido na fase mais precoce possível da doença, as pessoas afectadas ainda têm a oportunidade de ajudar a planear o seu futuro pessoal, tais como a futura habitação ou situação de cuidados e a escrita de um testamento ou testamento de vida. Uma vez que os sintomas cognitivos são normalmente muito stressantes não só para os próprios pacientes mas também para os seus familiares, o reconhecimento precoce e o diagnóstico diferencial correcto permitem um aconselhamento direccionado e o apoio do ambiente social também.
Rastreio ou “descoberta de casos”?
O que é uma forma sensata de detectar alterações na cognição e, se necessário, no comportamento numa fase inicial? Numa análise para a US Preventive Services Task Force, Lin et al. concluiu que não existem provas suficientes a favor ou contra o benefício do rastreio de rotina de toda a população de pessoas idosas para os sintomas cognitivos [1]. A Associação Americana de Alzheimer, por outro lado, assinala nas suas recomendações para a detecção de sintomas cognitivos como parte do exame de saúde anual, que devem ser tomadas medidas na prática do médico de família quando estão presentes indicações iniciais relevantes de alterações cognitivas, sendo este exame referido no sentido mais restrito como “descoberta de casos” [2]. A indicação para “descoberta de casos” é sempre dada quando pacientes ou familiares relatam problemas correspondentes ou quando se nota um comportamento correspondente na rotina diária de um consultório médico. Estes incluem:
- Sintomas mentais, por exemplo, diminuição da memória, capacidade de planeamento, interesse, condução
- Alterações comportamentais, por exemplo, redução da distância, irritabilidade, afastamento social
- Observações na prática, por exemplo, falta de consultas médicas várias vezes, vestuário inadequado.
Procura de casos na prática familiar
O GP tem um papel muito significativo na detecção de sintomas cognitivos. Isto é expresso no chamado modelo em duas fases, amplamente utilizado na Suíça (Fig. 1) [3]. Os critérios de consenso suíço para o diagnóstico e tratamento de pacientes com demência sublinham que a avaliação pelo médico de clínica geral e, se necessário, um exame interdisciplinar subsequente numa clínica de memória fornecem clareza sobre a extensão e causa das perturbações mentais, de modo a que possam ser estabelecidas intervenções farmacológicas e não farmacológicas adequadas [4].
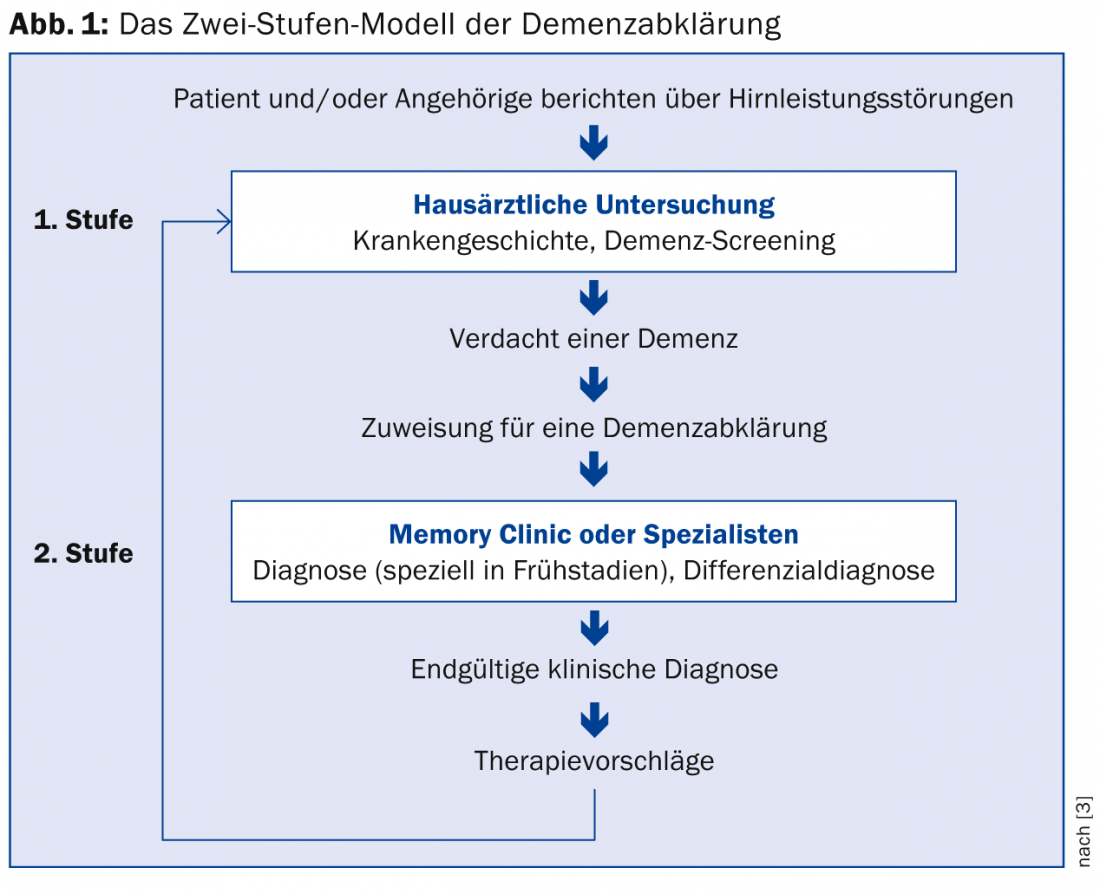
Para os cuidados primários, há toda uma gama de programas de rastreio e tratamento disponíveis. Estão disponíveis ferramentas de procura de casos para identificar défices cognitivos. Estes devem então ser esclarecidos de uma forma mais abrangente e diferenciada num próximo passo. No entanto, deve ser realçado: Os procedimentos de rastreio não devem, não podem e não devem ser utilizados para fazer diagnósticos – sob quaisquer condições!
Além da ferramenta mais conhecida, são utilizados o Mini Status Mental (MMS), o teste do relógio ou cada vez mais o teste MoCA (Montreal Cognitive Assessment; www.mocatest.org), bem como toda uma série de outros procedimentos.
Na prática do médico de família, contudo, o tempo necessário para avaliar aspectos da capacidade mental é um factor crítico, uma vez que as consultas envolvem frequentemente a avaliação de muitos parâmetros médicos – e isto com recursos de tempo muito limitados. Além disso, a utilização de testes tão curtos é frequentemente experimentada por médicos e pacientes como desagradável e conflituosa devido à natureza das perguntas e, por isso, em muitos casos, é abster-se de o fazer. No caso da MMS, há também o facto de que os direitos de autor se aplicam a este procedimento e a utilização está sujeita a uma taxa.
Então o que pode ajudar os médicos de clínica geral a decidir, de forma eficiente em termos de tempo, se o desempenho cognitivo de um paciente mudou de tal forma que requer mais esclarecimentos, ou se é indicada uma abordagem observacional de espera e observação? A proposta de Cordell et al. prevê que sejam utilizadas três fontes de informação normalizadas para as primeiras indicações de sintomas cognitivos: A entrevista do paciente, um pequeno teste e a entrevista de familiares.
Teste por meio de “BrainCheck
A realização de um pequeno instrumento com esta combinação de informação já era o objectivo de um estudo multicêntrico de várias clínicas de memória na Suíça antes da publicação destas recomendações. BrainCheck” foi desenvolvido, uma ferramenta curta com a duração de cerca de cinco minutos, que – utilizada na prática do GP – dá uma indicação de como proceder de uma forma significativa [5]. No caso de um resultado conspícuo, deve ser efectuada uma clarificação aprofundada, geralmente interdisciplinar; no caso de um resultado discreto, é apropriada uma abordagem de espera, se necessário com um exame repetido em 6-12 meses.
BrainCheck consiste em (a) três perguntas ao doente, (b) o teste do relógio (Fig. 2) e (c) a entrevista com um familiar sobre mudanças no paciente nos últimos dois anos (Questionário Informante sobre o Declínio Cognitivo nos Idosos, IQCODE) (Tab. 1) [6,7].
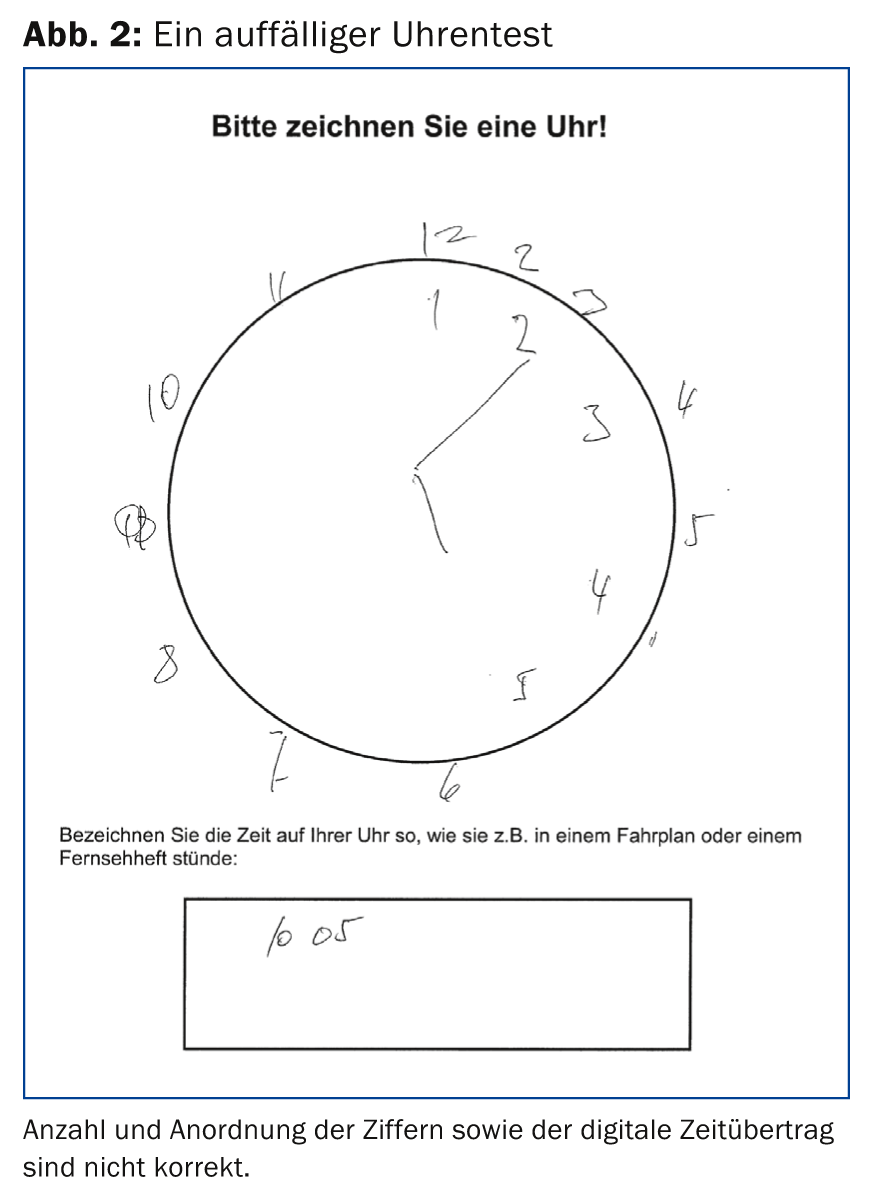
Após o desenvolvimento do BrainCheck, a sua aplicabilidade pelos GPs foi testada num estudo preliminar. Poder-se-ia então demonstrar num estudo mais aprofundado que com o algoritmo de avaliação derivado empiricamente (Fig. 3) é possível classificar correctamente indivíduos de um grupo de pessoas saudáveis e de um grupo de pacientes (com distúrbio cognitivo ligeiro, demência de Alzheimer ligeira ou depressão grave) como “normais” ou “com necessidade de clarificação” em 89% dos casos.
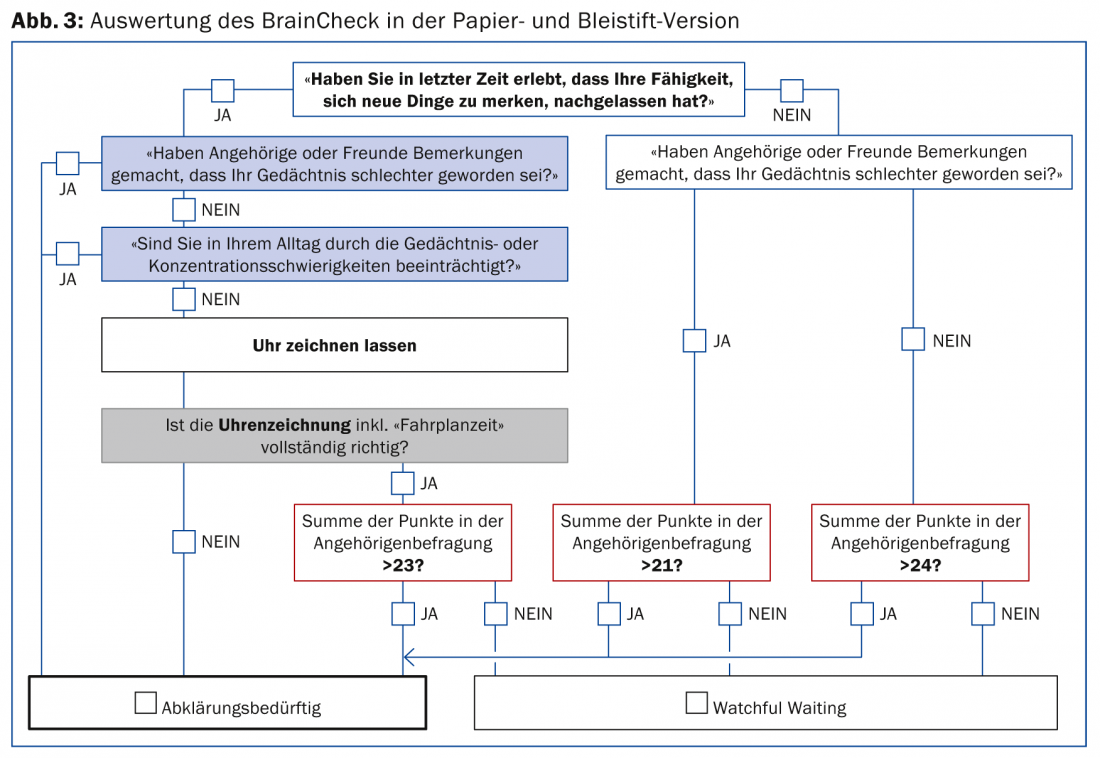
O tempo necessário para a implementação e avaliação é de apenas alguns minutos, o que é significativamente inferior ao de outros instrumentos de rastreio (o questionário pode ser facilmente preenchido pelo membro da família na sala de espera).

Reserva cognitiva
A detecção precoce de sintomas mentais não só é útil quando os critérios de uma síndrome de demência são preenchidos e há uma indicação de tratamento medicamentoso. Um desafio especial surge quando as primeiras alterações cognitivas devem ser detectadas em doentes com um nível mental inicial (muito) elevado. Pode ser significativo fazer um trabalho mais detalhado mesmo que os resultados de procedimentos curtos simples não sejam notáveis, mas os pacientes queixam-se de alterações no desempenho.
O conceito de reserva cognitiva assume que, na presença de um processo cerebral patológico, as redes cognitivas podem ser utilizadas de forma mais flexível e eficiente na realização de tarefas quando as pessoas têm uma qualificação educacional e profissional superior e são mentalmente activas – mesmo que a actividade mental superior só tenha tido lugar em fases posteriores da vida (Fig. 4) [8].
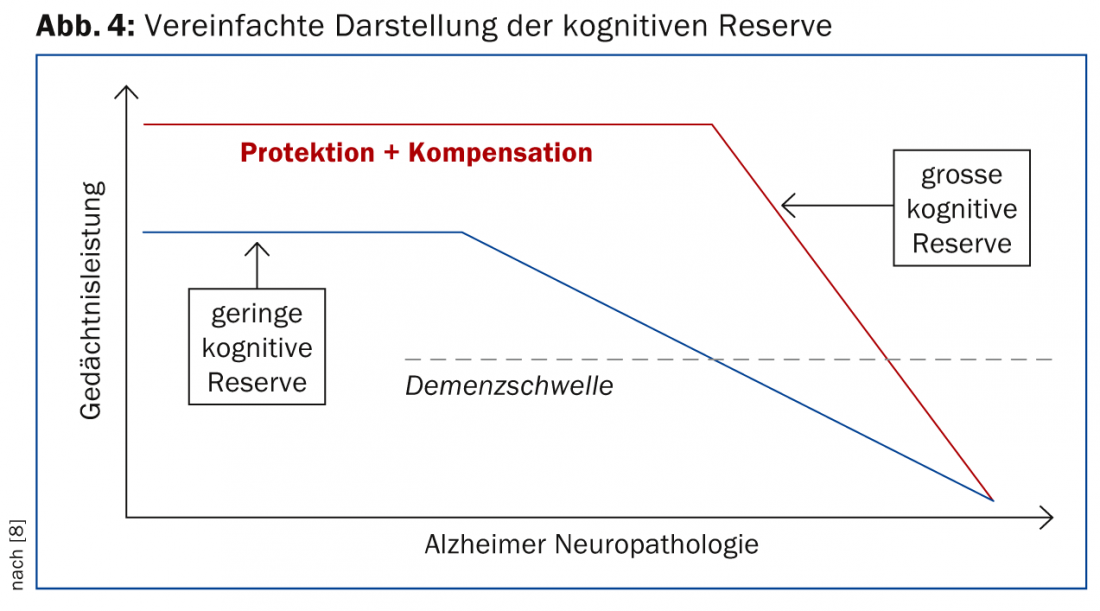
Este conceito tem implicações importantes não só para o processo de diagnóstico mas também para o cuidado do paciente. Quando a patologia cerebral começa a prejudicar o desempenho de uma pessoa com elevada reserva cognitiva, o declínio será mais rápido porque a extensão da patologia já é muito pronunciada por essa altura. Isto requer um acompanhamento mais atento para que a terapia possa ser ajustada em tempo útil.
Terapia dos factores de risco
Embora ainda não tenham sido estabelecidas as causas, estudos epidemiológicos indicam que a incidência da doença de Alzheimer poderia ser significativamente reduzida através do tratamento consistente de factores de risco potencialmente modificáveis [9]. Para além de um melhor acesso à educação, estes incluem a redução dos factores de risco vascular – inactividade física, tensão arterial elevada, tabagismo, obesidade, diabetes – bem como a depressão.
Na Conferência Internacional da Associação Alzheimer (AAIC) deste ano em Copenhaga, foram apresentados os resultados de vários estudos em que os factores de risco foram contrariados através de abordagens de tratamento multimodais e individualizadas. As recomendações derivadas destes programas incluem medidas para aumentar as actividades físicas e também sociais, nutrição saudável, bem como o bem-estar mental. Embora sejam necessários dados mais robustos para demonstrar efeitos robustos, é evidente que apenas a detecção precoce de alterações cognitivas permite – depois intensificada – uma intervenção precoce, mesmo que actualmente não seja possível uma cura para certas deficiências cognitivas. Os dados sobre a reserva cognitiva devem ser uma razão para dar uma prioridade importante às actividades cognitivamente benéficas crescentes no futuro. Além disso, permanece claro que o desenvolvimento de melhores opções terapêuticas para as perturbações cerebrais na velhice deve ser uma prioridade, tendo em conta a evolução demográfica.
Conclusão para a prática
- A identificação precoce dos sintomas cognitivos é um pré-requisito para as estratégias de tratamento individuais para manter e melhorar a qualidade de vida das pessoas afectadas e do seu ambiente social.
- Muitas causas de défices cognitivos não podem ser curadas, mas podem ser tratadas. Este tratamento deve ter lugar o mais cedo possível.
- A prática do médico de família tem um papel central na identificação de perturbações de cognição e comportamento.
- Os procedimentos de rastreio não fornecem diagnósticos, mas ajudam a decidir como proceder.
- A ferramenta “BrainCheck” é curta, menos conflituosa, incorpora informação de familiares, é fácil de avaliar e alcança uma taxa muito elevada de decisões correctas.
- As abordagens de tratamento não-farmacológico para reduzir os factores de risco devem ter maior prioridade no futuro imediato.
Dr. Michael Ehrensperger
Literatura:
- Lin JS, et al: Screening for Cognitive Impairment in Older Adults: A Systematic Review for the U.S. Preventive Services Task Force. Ann Intern Med 2013; 159: 601-612.
- Cordell CB, et al: Alzheimer’s Association recommendations for operationalizing the detection of cognitive impairment during the Medicare Annual Wellness Visit in a primary care setting. Alzheimers Dement 2013; 9: 141-150.
- Stähelin HB, et al: Diagnóstico precoce da demência através de um procedimento de rastreio e diagnóstico em duas etapas. Int Psicogeriatra 1997; 9(Supl. 1): 123.
- Monsch AU, et al.: Consenso 2012 sobre diagnóstico e terapia de pacientes com demência na Suíça. Praxis 2012; 101(19): 1239-1249.
- Ehrensperger MM, et al.: BrainCheck – uma ferramenta muito breve para detectar o declínio cognitivo incipiente: procura optimizada de casos combinando dados baseados em pacientes e informadores. Alz Res Ther 2014; 6: 69. doi:10.1186/s13195-014-0069-y.
- Jorm AF, et al: Avaliação do declínio cognitivo da demência por informador. questionário. Int J Geriatr Psiquiatra 1989; 4: 35-39.
- Ehrensperger MM, et al.: Propriedades de rastreio do IQCODE alemão com um período de dois anos no MCI e na doença de Alzheimer precoce. Int Psicogeriatr 2010; 22(1): 91-100.
- Stern Y: Reserva cognitiva. Neuropsicologia 2009; 47: 2015-2028.
- Norton S, et al: Potencial para a prevenção primária da doença de Alzheimer: uma análise de dados com base na população. Lancet Neurol 2014; 13: 788-794.
PRÁTICA DO GP 2015; 10(1): 30-35