A sarcoidose afecta mais frequentemente os pulmões, mas as manifestações extrapulmonares também ocorrem. O envolvimento isolado de um único órgão ou sistema orgânico é raro na sarcoidose, pelo que os doentes devem ser cuidadosamente avaliados para outras manifestações de doença. No Congresso Alemão de Reumatologia, um perito deu recomendações actuais sobre o diagnóstico e terapia da doença.
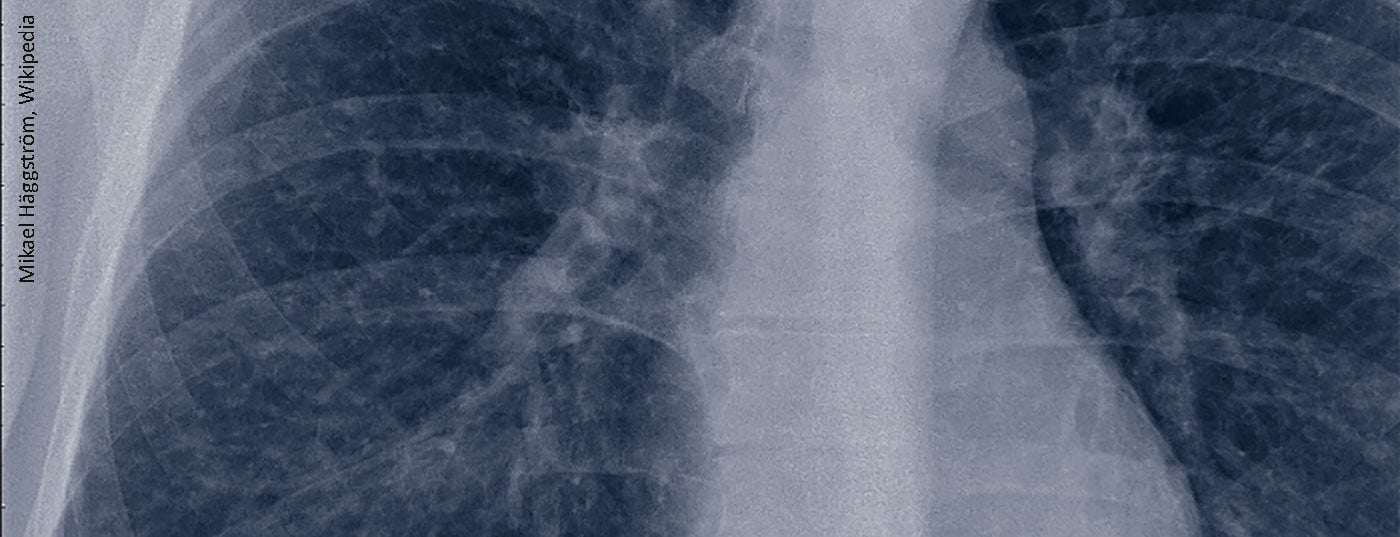
Devido ao frequente envolvimento pulmonar (mais de 90% [2]), a sarcoidose está frequentemente nas mãos dos pneumologistas, mas o quadro clínico é também relevante para os reumatologistas. Em geral, as doenças reumatológicas com envolvimento pulmonar também podem mostrar outras manifestações orgânicas, tais como rins, glândulas salivares, envolvimento dos olhos, articulações e pele. A diferenciação de outras doenças auto-imunes é feita por testes laboratoriais, testes de imagem ou uma biópsia dos órgãos afectados (visão geral 1) [3].

Recomendações actuais para o diagnóstico
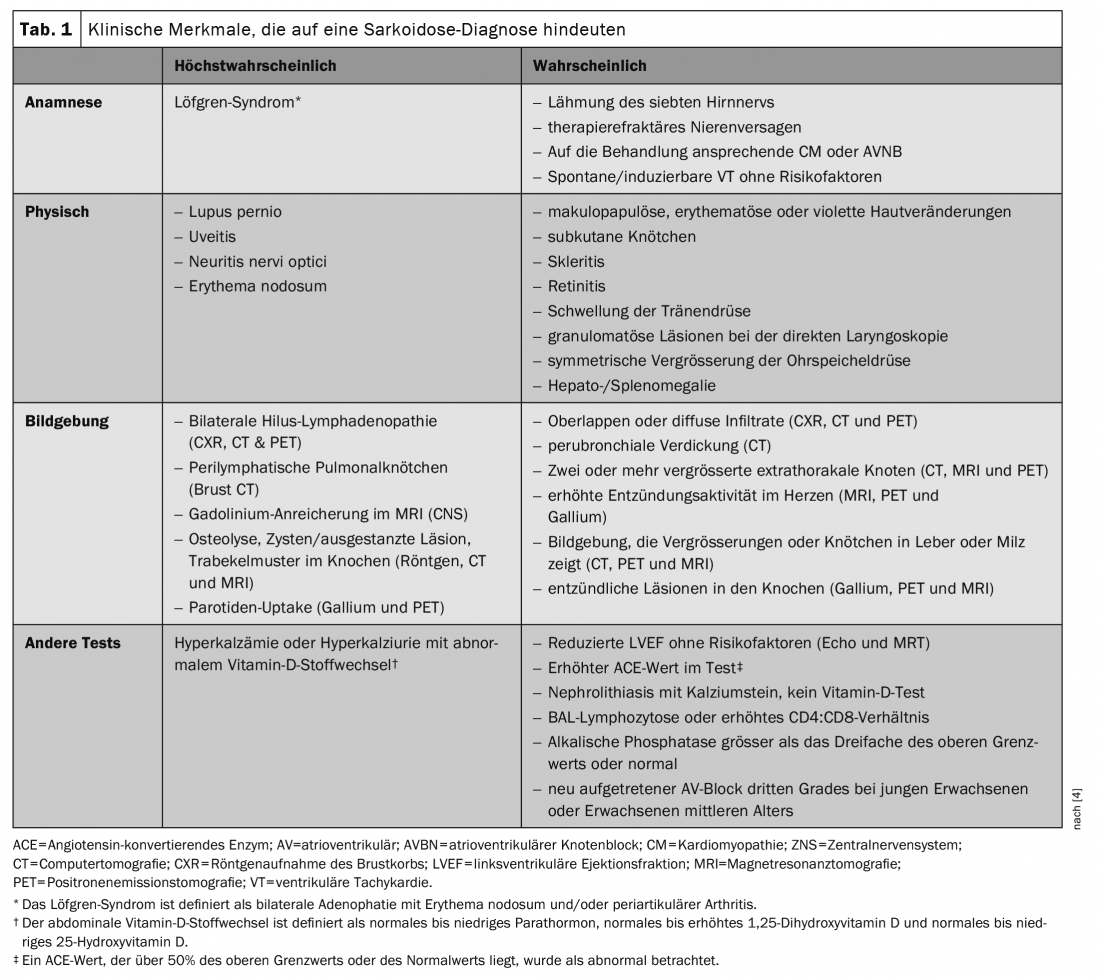
O diagnóstico de sarcoidose não está normalizado, mas baseia-se em três critérios principais: Uma apresentação clínica compatível, a descoberta de inflamação não necrosante granulomatosa numa ou mais amostras de tecido, e a exclusão de causas alternativas de doença granulomatosa. No entanto, não existem medidas geralmente aceites para determinar se cada critério de diagnóstico foi cumprido. Embora muitos casos de sarcoidose apresentem um dilema diagnóstico, certas características clínicas da sarcoidose são consideradas tão altamente específicas da doença que são consideradas diagnóstico. Estes incluem a síndrome de Löfgren, lúpus pernio e síndrome de Heerfordt. Outras características têm sido fortemente associadas à sarcoidose, por exemplo, adenopatia bilateral da região hilar em doentes sem sintomas B (febre, suores nocturnos e perda de peso) (Tab. 1) [4]. Na síndrome de Löfgren, lupus pernio, síndrome de Heerfordt e linfadenopatia biiliar sem sintomatologia B, a detecção de biopsia pode ser omitida. Em todos os outros casos, a sarcoidose não pode ser excluída com certeza, razão pela qual o diagnóstico deve ser sempre feito também por biopsia.
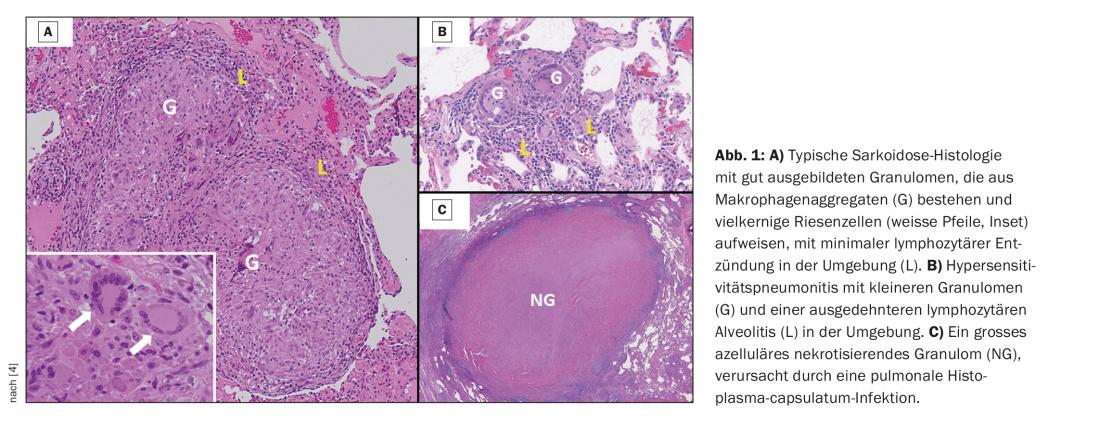
Como as manifestações clínicas da sarcoidose são frequentemente inespecíficas, a avaliação histológica dos granulomas teciduais é muitas vezes necessária para fazer o diagnóstico. As características histológicas típicas do granuloma de sarcoidose incluem a presença de camadas de células imunitárias bem formadas e concentricamente dispostas, sendo o núcleo central dos agregados de macrófagos e células gigantes multinucleadas mais conspícuo. Uma camada externa de linfócitos vagamente organizados, geralmente células T, é frequentemente observada com algumas células dendríticas intervenientes. Em alguns casos, os granulomas são rodeados por colecções isoladas de linfócitos B. Os granulomas de sarcoidose são, na maioria dos casos, não necróticos, embora possam ocorrer variantes de sarcoidose, particularmente o fenótipo da sarcoidose pulmonar nodular, com uma mistura de granulomas necróticos e não necróticos. A figura 1 mostra características histopatológicas úteis para distinguir a sarcoidose de outras causas, embora as características histopatológicas por si só não possam distinguir a sarcoidose de outras doenças granulomatosas.
Rastreio de doenças extrapulmonares
Em doentes com sarcoidose, recomenda-se um exame oftalmológico de base para rastrear a sarcoidose ocular. Os doentes que não apresentem sintomas renais ou sarcoidose renal estabelecida devem ter um teste de creatinina sérica de base para rastrear a sarcoidose renal. Em doentes com sarcoidose que não apresentam sintomas hepáticos nem sarcoidose hepática estabelecida, recomenda-se um teste de fosfatase alcalina sérica para rastrear a sarcoidose hepática. Para pacientes que não têm sintomas hepáticos nem sarcoidose hepática comprovada, não é feita nenhuma recomendação a favor ou contra um teste básico de transaminase sérica. Por outro lado, deve ser realizado um teste de soro de cálcio de base para rastrear o metabolismo anormal do cálcio. Se for considerada necessária uma avaliação do metabolismo da vitamina D num doente com sarcoidose, por exemplo para determinar se a substituição da vitamina D é indicada, recomenda-se que tanto os níveis de vitamina D de 25 como de 1,25-OH sejam medidos antes da substituição da vitamina D. Além disso, deve ser feito um hemograma completo para detectar anomalias hematológicas. Recomenda-se também a realização de um ECG de base para rastrear o possível envolvimento cardíaco. Contudo, a ecocardiografia transtorácica de rotina (TTE) ou a monitorização ambulatória de ECG 24 horas (Holter) não é recomendada para rastrear um possível envolvimento cardíaco [4].
Avaliação diagnóstica da suspeita de doença extrapulmonar
Se houver suspeita de envolvimento cardíaco, recomenda-se a ressonância magnética cardíaca (RM) em vez da tomografia por emissão de pósitrons (PET) ou TTE para fornecer tanto informação de diagnóstico como de prognóstico. Para pacientes com suspeita de envolvimento cardíaco que são tratados num ambiente onde a RM cardíaca não está disponível, recomenda-se a realização de um PET dedicado em vez de um TTE para obter informação tanto de diagnóstico como de prognóstico. Os doentes suspeitos de terem hipertensão pulmonar (PH) devem ter uma avaliação inicial por TTE. Se houver apenas suspeita de PH, ou se um ecocardiograma transtorácico sugerir PH, deve ser realizado um cateterismo cardíaco correcto para confirmar ou excluir definitivamente a PH. Se houver suspeita de PH mas não indicado por um ecocardiograma transtorácico, a necessidade de cateterização do coração direito deve ser decidida caso a caso [4].
Tratamento dependente de manifestações
As principais razões para tratar a sarcoidose são a redução do risco de morbidade e mortalidade e a melhoria da qualidade de vida. A indicação de tratamento varia dependendo da manifestação que está a causar os sintomas: pulmão, coração, cérebro, pele ou outro. Manifestações de sarcoidose cardíaca incluem atraso da condução atrioventricular, bloqueio de condução do sistema His-Purkinje, taquiarritmias ventriculares e supraventriculares e cardiomiopatia. Em pacientes com evidência de anomalias cardíacas funcionais, incluindo bloqueio cardíaco, arritmias ou cardiomiopatia, recomenda-se, portanto, o uso de glicocorticóides.
As manifestações clínicas de neurosarcoidose sintomática resultam muitas vezes numa deterioração significativa da qualidade de vida do doente com sarcoidose e incluem paralisia facial, neurite óptica, meningite asséptica, sequelas graves de lesões granulomatosas em massa do sistema nervoso central, hidrocefalia e encefalopatia/psicose. Para pacientes com neurosarcoidose clinicamente significativa, recomenda-se portanto o tratamento com glucocorticoides. Em doentes com neurosarcoidose que tenham sido tratados com glucocorticóides e nos quais a doença persista, recomenda-se a administração de metotrexato em adição. Se a doença persistir, o infliximab deve ser administrado.
Antes que a fadiga associada à sarcoidose (SAF) possa ser diagnosticada, devem ser excluídas outras causas de fadiga. Estes incluem diabetes mellitus, disfunção da tiróide, distúrbios neuroendócrinos, distúrbios mentais (especialmente depressão), apneia obstrutiva do sono, neuropatia por pequenas fibras, deficiência de vitamina D (especialmente baixos níveis de 1,25-dihidroxicolecalciferol), insuficiência cardíaca e distúrbios neurológicos. Em pacientes com sarcoidose que sofrem de fadiga problemática, recomenda-se um programa de reabilitação pulmonar e/ou treino de força muscular inspiratória durante 6-12 semanas para melhorar a fadiga. Se a fadiga não estiver relacionada com a actividade da doença e o teste de um exercício pulmonar ou programa de reabilitação tiver sido concluído, recomenda-se a utilização de D-metilfenidato ou armodafinil durante 8 semanas para testar o efeito sobre a fadiga e a tolerabilidade [5].
Congresso: Congresso Alemão de Reumatologia 2021
Literatura:
- Dr. Peter Korsten, Recomendações actuais para o diagnóstico e terapia da sarcoidose, palestra Congresso Alemão de Reumatologia 2021, 17.09.2021.
- Al-Kofahi K, et al: Gestão da sarcoidose extrapulmonar: desafios e soluções. Ther Clin Risk Manag 2016, doi: 10.2147/TCRM.S74476.
- Korsten P, et al: Sarcoidose e doenças auto-imunes: diferenças, semelhanças e sobreposições. CURR OPIN PULM MED 2018, doi: 10.1097/MCP.0000000000000500.
- Crouser E, et al: Diagnóstico e Detecção de Sarcoidose. Uma Directriz Oficial de Prática Clínica da Sociedade Torácica Americana. Am J Respir Criteria Care Med 2020, doi: 10.1164/rccm.202002-0251ST.
- Baughman R, et al: Directrizes de prática clínica do ERS sobre o tratamento da sarcoidose. Eur Respir J 2021, doi: 10.1183/13993003.04079-2020.
InFo DOR & GERIATRIZ