O número de traços causados por um forame oval patenteado é globalmente pequeno. É um pouco mais elevado, embora ainda moderado, em insultos criptogénicos isquémicos. O encerramento de uma PFO ajuda?
Entre 20 e 25% da população saudável tem um forame oval patenteado (PFO), embora seja sintomático em apenas 2%. Embora o número de AVC causados por PFO seja globalmente baixo, os doentes mais jovens em particular (<55 anos) têm um risco acrescido de AVC criptogénico isquémico na presença de um PFO. Pensa-se que os golpes acionados por PFO são causados por embolias paradoxais. No processo, os trombos passam do sistema venoso para o sistema vascular arterial. O diagnóstico é feito de acordo com o princípio da exclusão. A ecocardiografia transoesofágica é utilizada como um procedimento de imagem em casos de suspeita.
Inofensivo ou patogénico?
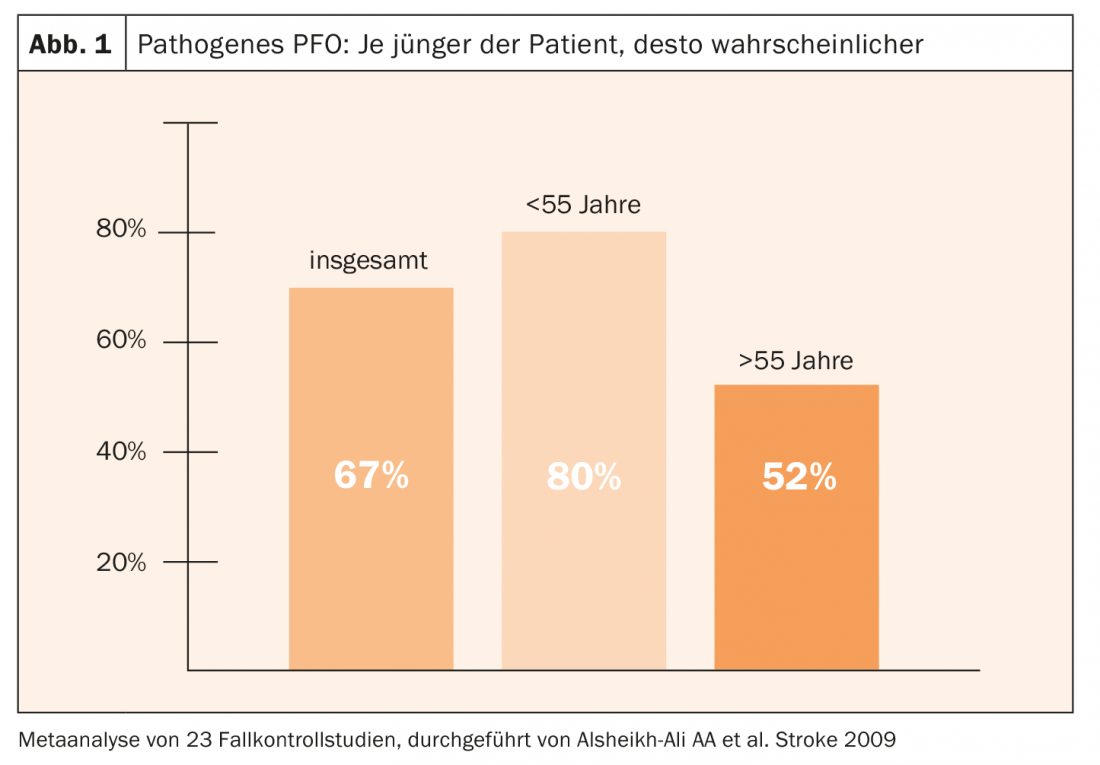
De acordo com uma metástase, a probabilidade de um PFO patogénico é em média de 67% de todos os que sofrem de PFO. Os pacientes mais jovens têm um risco mais elevado do que os pacientes mais velhos (Fig. 1) . Característicos de um PFO patogénico são um shunt aumentado da direita para a esquerda e um aneurisma do septo atrial. Os baixos factores de risco cardiovascular combinados com uma idade mais jovem indicam também um PFO patogénico. As pistas clínicas podem também surgir do contexto, tais como circunstâncias sugestivas de embolia paradoxal: sintomas neurológicos ao acordar, enxaqueca, flebothrombose ou embolia pulmonar, apneia do sono ou manobra de Valsalva anterior. Devido a este difícil diagnóstico, que é como procurar uma agulha num palheiro, é central uma estreita cooperação entre o neurologista e o cardiologista.
Risco de recidiva
Basicamente, o risco de recorrência de doentes com PFO com AVC varia muito de indivíduo para indivíduo e é, portanto, difícil de prever. Os factores que favorecem a ocorrência de um novo AVC são a idade avançada, um aneurisma septal, o uso de aspirina em vez de anticoagulantes orais, perturbações de coagulação e o diâmetro do PFO.
Os doentes com PFO podem actualmente ser tratados com inibidores da função plaquetária (TFH), anticoagulação ou fecho PFO, embora o fecho não impeça a gestão médica a longo prazo. Mas qual é o melhor caminho – e para quem?
Guarda-chuva!
A questão de saber se o encerramento intervencionista do oclusivo reduz o risco de recidiva em doentes com AVC com PFO em comparação com a terapia apenas com medicamentos é objecto de numerosos estudos.
Três RCTs mais antigos – CLOSURE-I (2012), PC-Trial (2013) e RESPECT (2013) – não mostraram qualquer benefício de encerramento do dispositivo de oclusão em relação aos seus pontos finais primários e durante um período de seguimento relativamente curto. No entanto, o braço de intervenção teve uma taxa de eventos inferior à do grupo de controlo tratado com drogas em cada caso. Na análise por protocolo do ensaio da RESPECT, a redução do evento foi significativa no grupo de intervenção.
Entretanto, três estudos recentes foram capazes de demonstrar a eficácia do fecho oclusivo no que diz respeito ao risco de recidiva em doentes (<60 anos) com enfarte criptogénico. Os factores “decisivos” foram o acompanhamento mais prolongado, a inclusão de PFOs de alto risco (grande volume de shunt, aneurisma do septo atrial), a exclusão de doentes com ataques isquémicos transitórios e enfarte cerebral lacunar, uma menor carga de factores de risco cardiovascular e a utilização de dispositivos de segunda geração (“dispositivos de disco duplo”).
O ensaio CLOSE de três braços (2017) investigou o efeito de tratamento do fecho PFO vs. anticoagulação vs. tratamento com TFH em doentes (16-60 anos) com PFO e AVC criptogénico. Numa proporção de 1:1:1, 663 pacientes foram aleatorizados em três grupos e tratados com fecho PFO + TFH, TFH como monoterapia ou anticoagulação oral. O ponto final primário foi o derrame. Durante o período de observação de 5,3 anos, não ocorreu nenhum AVC no grupo oclusivo, enquanto 14 casos ocorreram no grupo TFH (HR 0,03; 95% CI 0-0,26; p=0,001). Na comparação da anticoagulação vs. TFH, houve três vs. sete traços. Assim, não houve diferenças significativas entre a anticoagulação e a terapia de TFH, enquanto que a terapia de oclusão provou ser globalmente superior.
REDUCE (2018) comparou o sucesso do tratamento de encerramento PFO + TFH com a terapia de TFH apenas durante um período de observação de 3,2 anos em 664 pacientes. Insultos isquémicos repetidos ocorreram em 6/441 pacientes do grupo Occluder contra 12/223 pacientes do grupo TFH, correspondendo a uma FC de 0,23 (95% CI 0,09-0,62; p=0,002). Os novos enfartes silenciosos foram igualmente frequentes em ambos os grupos.
DEFENSE-PFO (2018, n=60) também indicou o benefício de um oclusivo: O ponto final primário foi atingido após dois anos de acompanhamento em seis pacientes no braço do medicamento, mas não ocorreu no grupo de intervenção. Os resultados a longo prazo do estudo RESPECT, cujos resultados foram publicados em 2017 após um período de observação de seis anos, também dão azo a optimismo.
Todos os resultados tomados em conjunto mostram uma redução relativa da taxa de recorrência de AVC de cerca de 75% quando se realiza o encerramento do PFO. No entanto, isto só afecta pacientes com menos de sessenta anos de idade e que têm um shunt entre a direita e a esquerda moderado a grande. A medida em que os pacientes >60 também beneficiam do encerramento ainda não é clara, devido à falta de dados.
Na interface entre neurologia e cardiologia
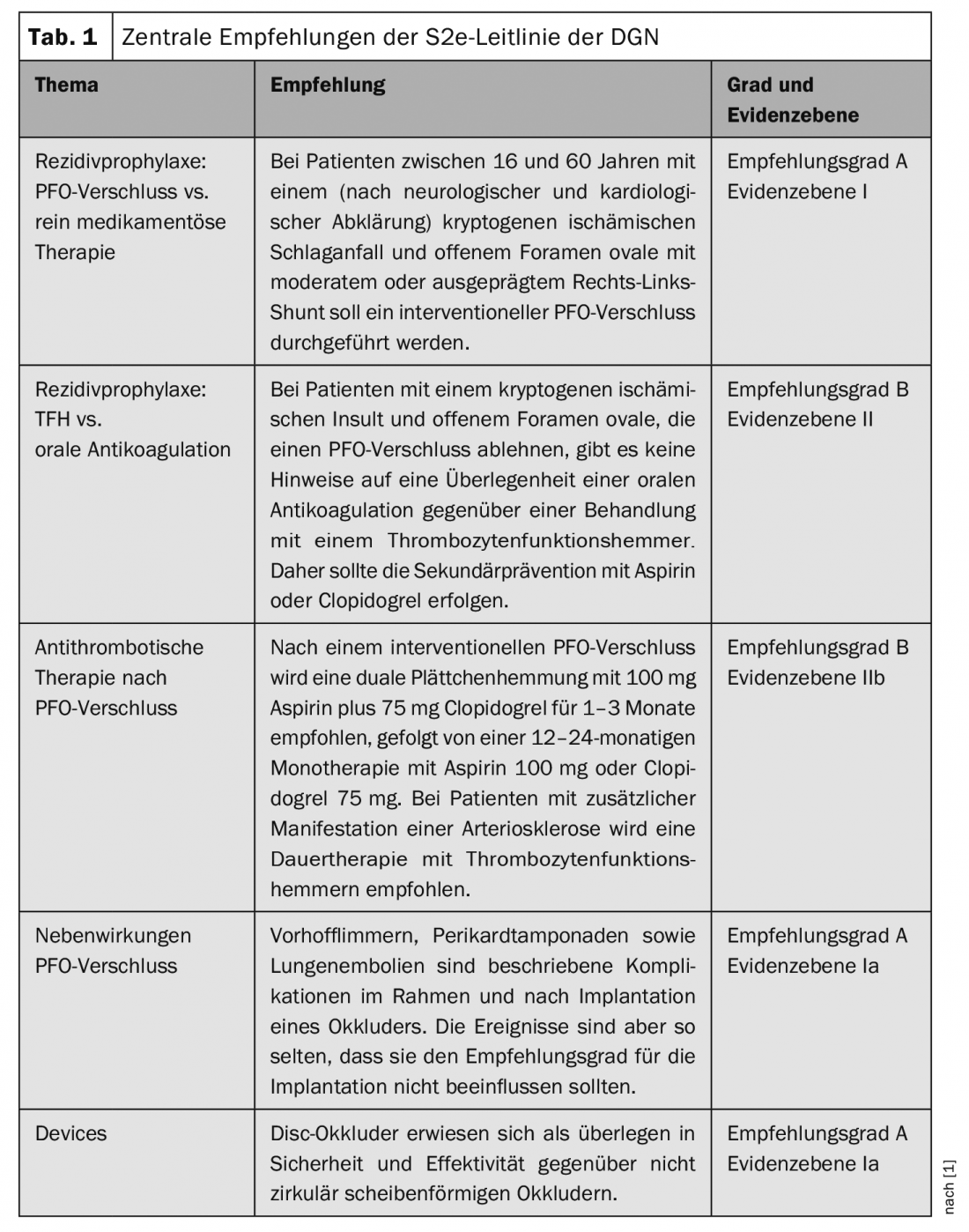
Com base nestas descobertas, a Sociedade Alemã de Neurologia (DGN), a Sociedade Alemã de Cardiologia (DSG) e a Sociedade Alemã de Cardiologia (DGK) desenvolveram uma nova directriz [1]. É dirigido tanto a neurologistas como a cardiologistas. As recomendações mais importantes estão resumidas no Quadro 1.
Efeitos secundários
O procedimento de oclusão é considerado seguro. Complicações durante a cirurgia ocorrem em 2,6% dos casos, a mortalidade a longo prazo ou risco de cirurgia cardíaca é <0,1%. A complicação tardia mais frequente é a trombose do dispositivo (1-2%). As arritmias atriais ocorrem em 0,5-15%, principalmente durante os primeiros 45 dias após a cirurgia (auto-limitação). Perigosos, mas com 0,5-1% não frequentes, são efusões pericárdicas e tamponamento cardíaco. Em cerca de 10-15%, a derivação permanece. A este respeito, o oclusivo AMPLATZER®(PC-Trial, RESPECT, DEFENSE-PRO) deu os melhores resultados em estudos. GORE® HELEX (REDUCE) e GORE® CARDIOFORM (REDUCE) também são recomendados.
Actualmente, não há estudos que se concentrem na gestão pós-operatória. No entanto, de acordo com os dados disponíveis, recomenda-se a terapia dupla de TFH durante 1-6 meses após o encerramento. O tratamento simples de TFH deve continuar durante um período de cinco anos para minimizar o risco de trombose do dispositivo. Além disso, a profilaxia antibiótica deve ser considerada se estiver planeado um procedimento invasivo nos primeiros seis meses após o encerramento da PFO.
Literatura:
- Diener HC, et al: Cryptogenic stroke and patent foramen ovale. S2e-Leitlinie, 2018. In: Deutsche Gesellschaft für Neurologie, Hg.: Leitlinien für Diagnostik und Therapie in der Neurologie. www.dgn.org/leitlinien, último acesso 12.03.2019.
InFo NEUROLOGIA & PSYCHIATRY 2019; 17(2): 32-34.