Os antagonistas dos receptores mineralocorticóides são indicados em todas as fases da insuficiência cardíaca crónica sintomática com terapia com beta-bloqueador e inibidor da ECA. Isto é baseado no estudo EMPHASIS-HF. Os pacientes com insuficiência cardíaca NYHA II-IV, um EF <35% e ritmo sinusal com um ritmo cardíaco >70/min em terapia completa com medicamentos para insuficiência cardíaca devem ser tratados com o inibidor If-channel ivabradine. Isto é baseado no estudo SHIFT. O estudo RAFT justifica a indicação agora expandida da terapia CRT em pacientes com ritmo sinusal e uma largura de complexo ventricular de >130 ms com configuração de bloqueio de ramo esquerdo. Na insuficiência cardíaca aguda, o estudo RELAX-AHF com a serelaxina derivada da relaxina tem mostrado resultados interessantes.
Em Junho de 2012, a Sociedade Europeia de Cardiologia (CES) apresentou as novas directrizes europeias sobre insuficiência cardíaca aguda e crónica [1]. Esta breve síntese resume as directrizes e os estudos subjacentes.
Insuficiência cardíaca crónica com fracção de ejecção reduzida
Os principais objectivos da terapia da insuficiência cardíaca são melhorar os sintomas e o prognóstico e reduzir as hospitalizações [2]. Na insuficiência cardíaca crónica com uma fracção de ejecção (EF) <40%, a directriz recomenda primeiro a utilização de inibidores da ECA, depois de bloqueadores beta [1]. Os antagonistas dos receptores da angiotensina (AT) 1 só são indicados se um inibidor da ECA não for tolerado [1]. A administração aditiva de um antagonista de AT1 a uma terapia existente com inibidores da ECA pode causar uma redução da morbilidade [3]. No entanto, uma combinação tripla com um inibidor da ECA, um antagonista da AT1 e um antagonista dos receptores de mineralocorticóides (ARM) é explicitamente desencorajada na directriz devido ao risco acrescido de hipercalemia [1]. Sublinha a importância de alcançar as doses-alvo da terapêutica padrão para a melhoria do prognóstico.
Inovações em terapia
Antagonistas dos receptores de mineralocorticóides: No que diz respeito à utilização do ARM, as recomendações das directrizes foram significativamente expandidas. A indicação pré-existente para pacientes com insuficiência cardíaca clínica grave (NYHA IV) foi baseada nos resultados do estudo RALES [4]. O estudo EMPHASIS-HF [5] publicado em 2011 mostrou que pacientes com insuficiência cardíaca estável e ligeiramente sintomática (NYHA II) com um EF ≤35% também beneficiam da administração da eplerenona ARM (Fig. 1) .
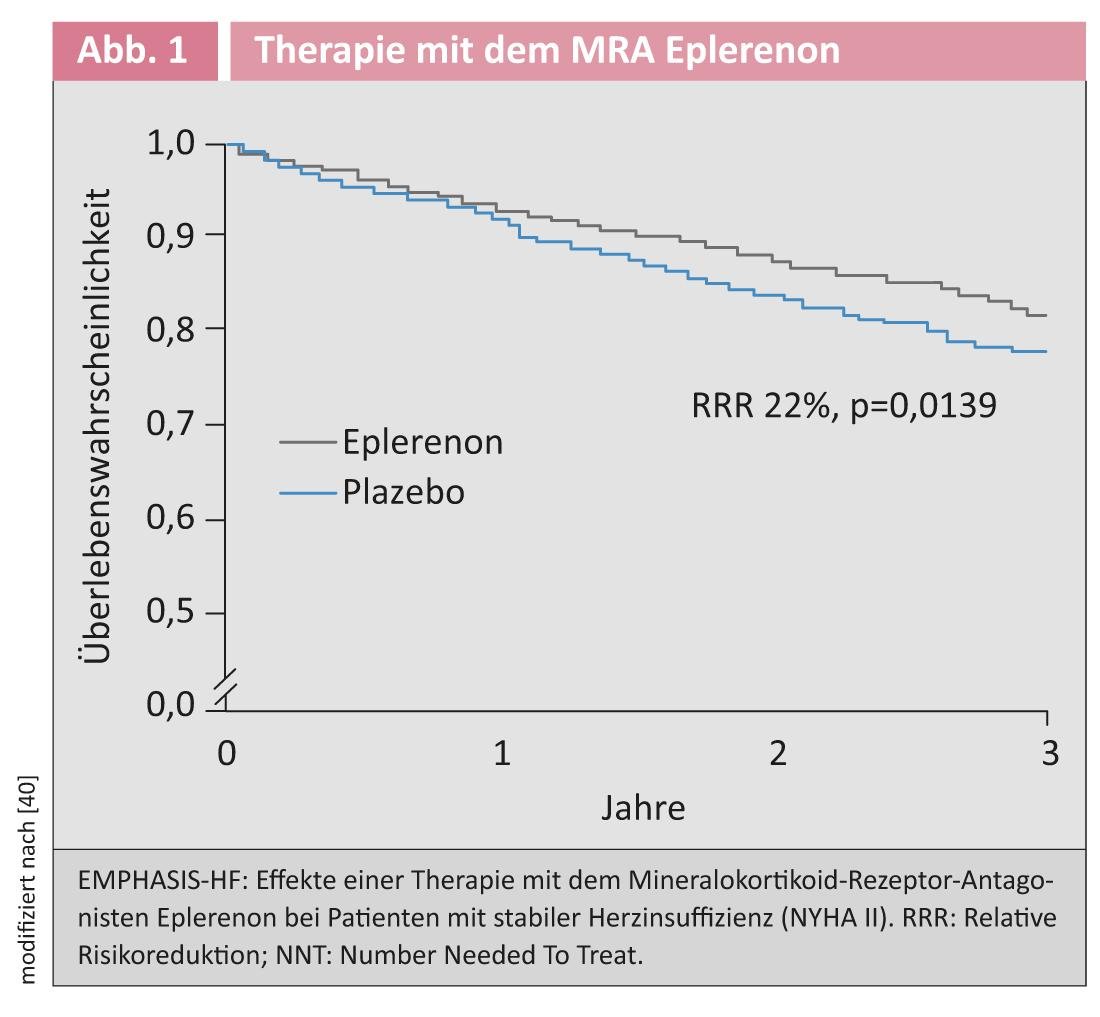
O efeito do ARM foi testado no ensaio EMPHASIS-HF contra um contexto de terapia inibidora da ECA quase completa (93%) e betabloqueio (87%). Consequentemente, a nova directriz recomenda o tratamento de pacientes que tenham insuficiência cardíaca sintomática com um EF ≤35% apesar da terapia com inibidores da ECA e beta-bloqueadores com um ARM. Os resultados de uma meta-análise recentemente publicada indicam que a redução observada nos resultados cardiovasculares com ARM é devida a efeitos de classe e não a diferenças específicas entre agentes individuais [6]. Neste contexto, as directrizes recomendam a classe de substância de MRAs, mas não a utilização de um agente específico [1].
Inibição de canal com ivabradina: O aumento da frequência cardíaca está associado ao aumento da mortalidade na insuficiência cardíaca crónica [7]. A ivabradina leva a uma redução selectiva do ritmo cardíaco através da inibição do canal de Se no nó sinusal [7]. Uma inovação nas directrizes é a recomendação da terapia com ivabradina em pacientes que permanecem sintomáticos com um EF <35% sobre inibidores da ECA, beta-bloqueadores e ARM e que têm ritmo sinusal com um ritmo cardíaco >70/min. Esta recomendação é baseada nos resultados do estudo SHIFT. Os pacientes na NYHA fase II-IV com um EF <35% e um ritmo sinusal com um ritmo cardíaco >70/min foram incluídos [8]. A ivabradina reduziu significativamente o desfecho combinado de morte cardiovascular e internamentos hospitalares por insuficiência cardíaca [9] (Fig. 2).
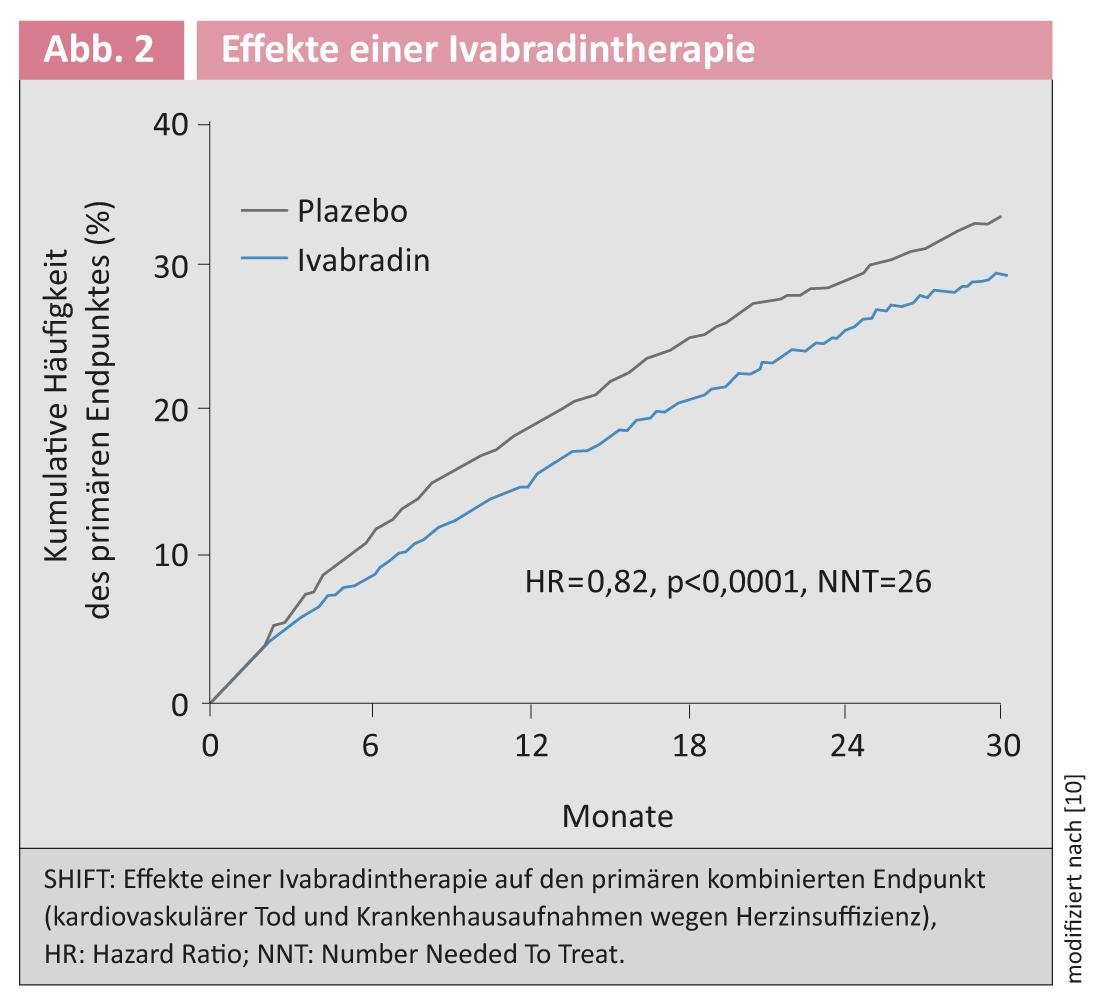
Uma nova análise mostrou que não só a primeira hospitalização, mas também a segunda e terceira hospitalizações foram significativamente reduzidas [10]. As recomendações das directrizes sobre a terapia com ivabradina aplicam-se contra o pano de fundo da terapia medicamentosa padrão, incluindo o beta-bloqueio máximo tolerado. No estudo SHIFT, mais de 85% dos pacientes foram tratados com um beta-bloqueador e o efeito da ivabradina foi independente da sua dose [11]. A terapia existente com ARM também não teve influência na redução observada no ponto final primário [12].
Terapia de ressincronização cardíaca: Até à data, a terapia de ressincronização cardíaca (TRC) com um pacemaker biventricular tem sido recomendada para a redução da morbilidade e mortalidade em doentes com estado III-IV da NYHA, um EF ≥120% e um bloco de ramo esquerdo com uma largura QRS ≥120 ms em ritmo sinusal [13]. Em pacientes menos sintomáticos (NYHA II), foi defendida a utilização para reduzir a morbilidade. O ensaio de ressincronização para insuficiência cardíaca ambulatorial (ensaio RAFT) esclareceu a questão aberta de saber se estes pacientes menos sintomáticos com insuficiência cardíaca estável (principalmente NYHA II) beneficiam de receber um sistema CRT, além da terapia com cardioversor desfibrilador implantável (CDI) [14]. O desfecho primário combinado mostrou uma diminuição de 25% no grupo CID/CRT em comparação com o grupo apenas CID (Fig. 3).
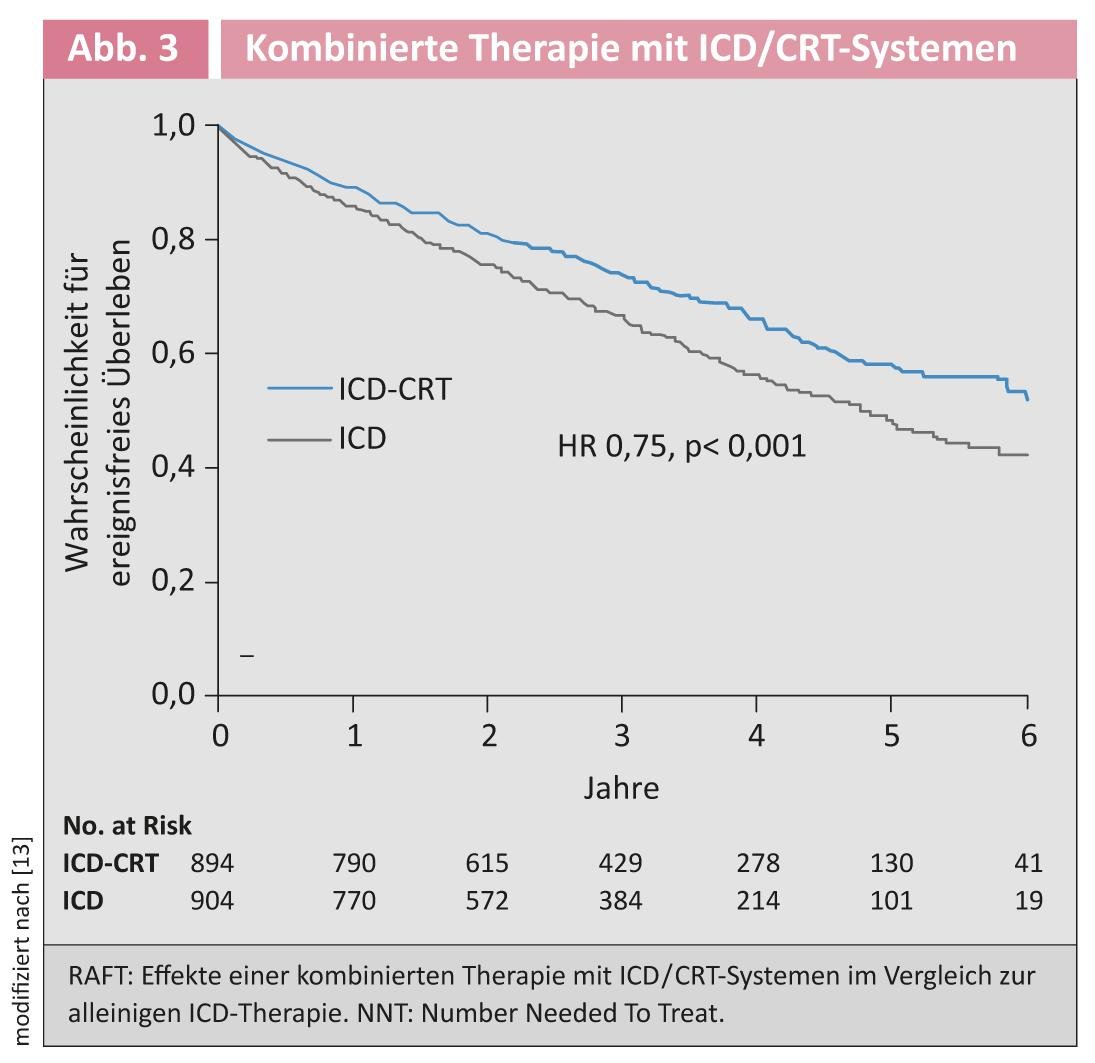
As novas directrizes recomendam portanto a implantação de um sistema CDI/CRT com uma recomendação de classe IA em pacientes com insuficiência cardíaca estável NYHA II, uma duração QRS de >130 ms e uma fracção de ejecção <30% [1].
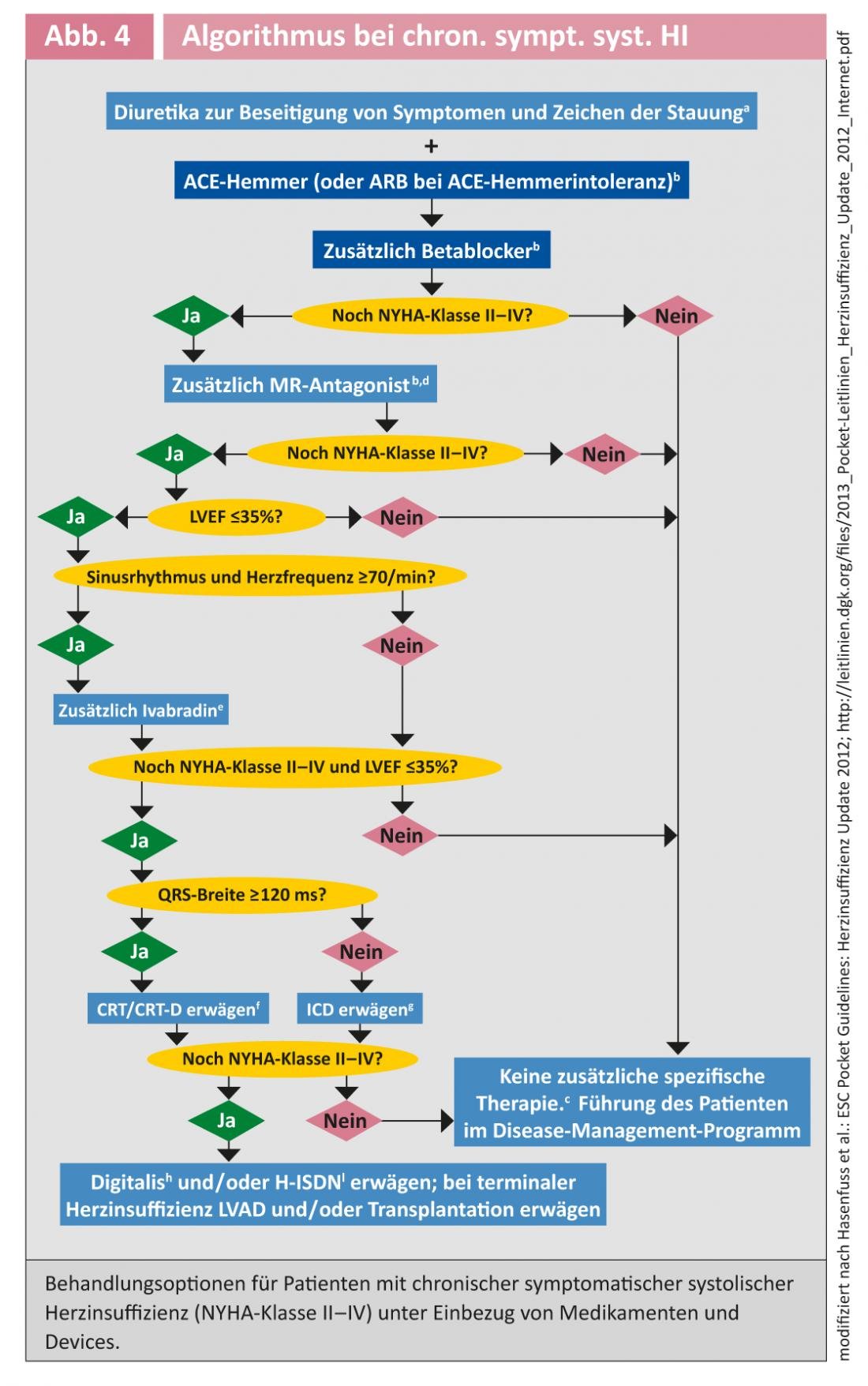
A figura 4 fornece uma visão geral das opções de tratamento para pacientes com insuficiência cardíaca crónica.
Insuficiência cardíaca aguda
O tratamento da insuficiência cardíaca aguda é muito menos baseado em provas do que o da insuficiência cardíaca crónica. A maioria das recomendações têm uma força de recomendação B ou C, ou seja, baseiam-se em estudos pequenos e descontrolados ou em colecções de casos ou em pareceres de peritos. Aqui, as recomendações de medidas gerais são feitas mais fortemente do que as terapias específicas [15]. As recomendações claras de classe I são: Administração de diuréticos, aplicação de oxigénio em doentes hipoxémicos, profilaxia de tromboembolismo. A administração de vasodilatadores ou substâncias inotrópicas positivas depende da situação hemodinâmica do doente [1].
Visão geral das terapias testadas
Os ensaios controlados por placebo na insuficiência cardíaca aguda listados abaixo foram neutros ou negativos e não contribuíram para o desenvolvimento futuro da terapia da insuficiência cardíaca aguda.
Levosimendan sensibilizador do cálcio: o levosimendan sensibiliza as proteínas contráteis ao cálcio e tem assim um efeito inotrópico positivo. Além disso, leva a uma redução de pós-carga através de uma abertura do canal de potássio. O ensaio SURVIVE randomizado não demonstrou uma redução significativa da mortalidade de 180 dias com levosimendan em comparação apenas com a dobutamina [16]. No entanto, observou-se uma ligeira melhoria dos sintomas da dispneia. Durante a fase inicial e de saturação com levosimendan, houve um aumento da hipotensão ameaçadora. De acordo com as directrizes actuais, a eficácia e segurança da terapia com levosimendan ainda não é clara. Recomenda-se a utilização com provas fracas (IIbC) em doentes seleccionados [17].
Inibidor de PDE milrinone: O estudo OPTIME-CHF investigou milrinone versus placebo e não conseguiu demonstrar melhoria em pontos finais clínicos difíceis. No entanto, houve um aumento das taquiarritmias atriais e ventriculares e uma hipotensão sustentada. Numericamente, houve mesmo um aumento do número de mortes [18].
Adenosina A1 antagonista da rolofylline: O ensaio PROTECT não conseguiu demonstrar uma redução do desfecho combinado com rolofylline versus placebo em doentes com insuficiência cardíaca aguda e função renal prejudicada [19]. Cerca de 1% dos doentes sofreram uma convulsão, provavelmente através da inibição dos receptores centrais A1.
Recombinante BNP nesiritide: O estudo ASCEND-HF incluiu 7141 pacientes com insuficiência cardíaca aguda. Isto mostrou uma ligeira melhoria na falta de ar, enquanto que os parâmetros clínicos (mortalidade por todas as causas ou taxa de re-hospitalização) não foram afectados. Verificou-se um aumento das hipotonias [20].
Vasopressin antagonist tolvaptan: O estudo EVEREST não mostrou redução na mortalidade ou hospitalizações com tolvaptan [21]. Não foram observados efeitos secundários significativos.
Novas terapias
Derivado da hormona relaxina da gravidez: A hormona relaxina da gravidez regula a preparação do canal de parto no final da gravidez. Conduz também a alterações cardiovasculares, tais como um aumento do débito cardíaco, uma diminuição da resistência vascular periférica e um aumento da taxa de filtração glomerular [22]. Este espectro de acção faz de Relaxin um agente terapêutico ideal para a insuficiência cardíaca aguda. No ensaio aleatório RELAX-AHF, 581 pacientes foram tratados com a serelaxina relaxina derivada e 580 com placebo [23]. Aqui, foi investigada a falta de ar como principal desfecho e sobreviveu dias fora do hospital, bem como a morte cardiovascular ou re-hospitalização devido a insuficiência cardíaca. Os sintomas da disneia melhoraram significativamente no grupo de relaxamento nos primeiros cinco dias. O ponto de chegada secundário não foi afectado. Curiosamente, contudo, observou-se uma diminuição significativa da mortalidade cardiovascular após 180 dias (Fig. 5) [34].
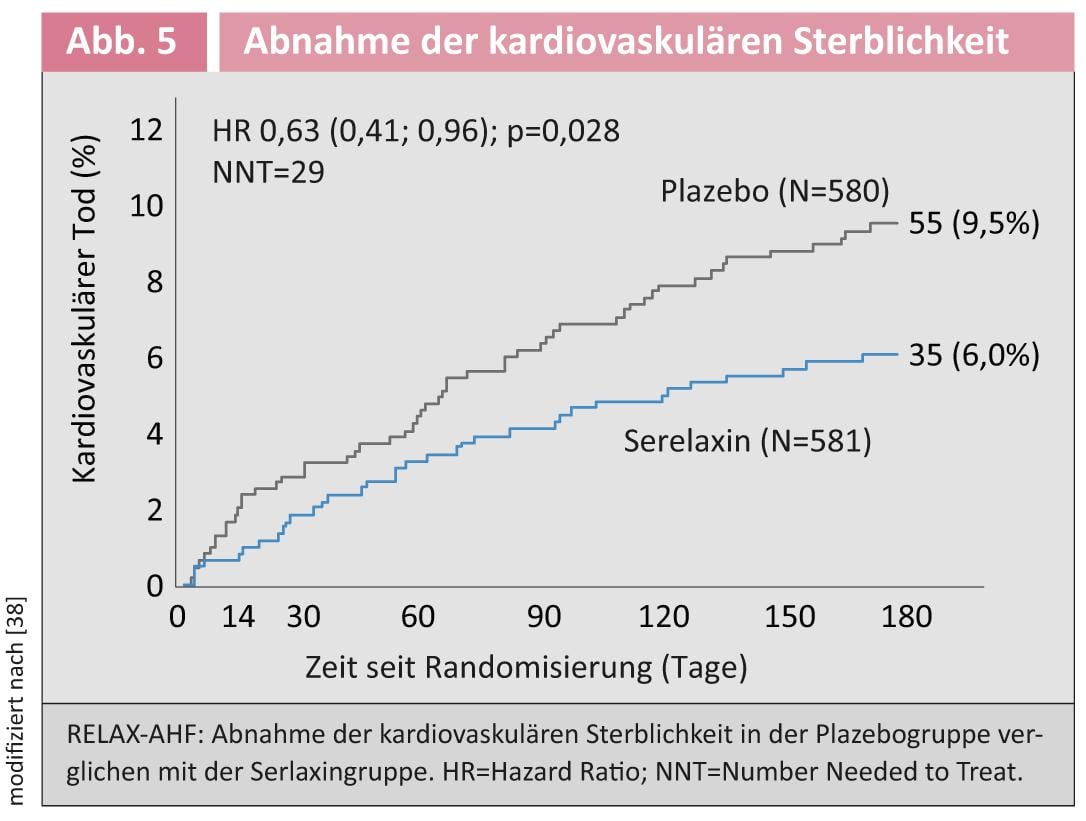
Embora este não tenha sido um parâmetro definido, é consistente com os resultados do estudo Pre-RELAX-AHF [24]. A este respeito, esta poderia ser uma abordagem positiva para pacientes com insuficiência cardíaca aguda. No entanto, outro ensaio controlado com a mortalidade como parâmetro primário precisa de ser conduzido para finalmente esclarecer esta questão.
Ultrafiltração: Os doentes com insuficiência cardíaca sofrem frequentemente de resistência diurética devido à necessidade de administrar diuréticos de alta dose, o que tem um mau prognóstico [25]. No decurso da recompensa, uma maior deterioração da função renal até à insuficiência renal aguda ocorre frequentemente de uma forma complicada. Um estudo recentemente publicado investigou a questão de se este efeito adverso dos diuréticos intravenosos pode ser remediado por ultrafiltração. Aqui, foi estudada a ultrafiltração versus a terapia farmacológica óptima, incluindo um diurético [17]. Em contraste com a hipótese, o grupo de ultrafiltração tendia a mostrar um agravamento da função renal, embora a eliminação da água fosse comparável em ambos os grupos. Os pontos finais secundários (peso corporal, concentração NT-Pro-BNP, mortalidade) não foram significativamente diferentes. No grupo de pacientes ultrafiltrados, houve uma ocorrência mais frequente de efeitos secundários. Em resumo, estes dados mostram que o papel da ultrafiltração na insuficiência cardíaca aguda e no comprometimento da função renal não é superior à terapia padrão.
Janine Pöss, MD
Conflitos de interesse: A MB recebeu honorários de oradores de Servier, Boehringer Ingelheim, Medtronic, St. Jude Medical e Bayer.
Literatura:
- McMurray JJ, et al. (Directrizes ESCCfP): Directrizes ESC para o diagnóstico e tratamento da insuficiência cardíaca aguda e crónica 2012: A Task Force para o diagnóstico e tratamento da insuficiência cardíaca aguda e crónica 2012 da Sociedade Europeia de Cardiologia. Desenvolvido em colaboração com a Associação da Insuficiência Cardíaca (HFA) do CES. Eur Heart J 2012; 33: 1787-1847.
- Böhm M (2013) CardioUpDate Handbook Cardiology ISBN 978-3-86302-065-1
- McMurray JJ, et al: Effects of candesartan in patients with chronic heart failure and reduced left-ventricular systolic function taking angiotensin-convertingenzyme inhibitors: the CHARM-Added trial. Lancet 2003; 362: 767-771.
- Pitt B, et al.:O efeito da espironolactona na morbilidade e mortalidade de doentes com insuficiência cardíaca grave. Investigadores do Estudo de Avaliação Aldactone Randomized Aldactone. N Engl J Med 1999; 341: 709-717.
- Zannad F, et al. (Grupo E-HS): Eplerenona em doentes com insuficiência cardíaca sistólica e sintomas ligeiros. N Engl J Med 2011; 364: 11-21.
- Chatterjee S, et al: Eplerenone não é superior a antagonistas de aldosterona mais velhos e menos caros. Am J Med 2012; 125: 817-825.
- Reil JC, et al: Redução da frequência cardíaca nas doenças cardiovasculares e terapia. Clin Res Cardiol 2011; 100: 11-19.
- Swedberg K, et al: Fundamentação e concepção de um ensaio aleatório, duplo-cego e controlado por placebo de ivabradina em insuficiência cardíaca crónica: o tratamento da insuficiência cardíaca sistólica com o Inibidor I(f) Ivabradine Trial (SHIFT). Eur J Heart Fail 2010; 12: 75-81.
- Swedberg K, et al: Ivabradine and outcomes in chronic heart failure (SHIFT): um estudo randomizado controlado por placebo. Lancet 2010; 376: 875-885.
- Borer JS, et al: Effect of ivabradine on recurrent hospitalization for worsening heart failure in patients with chronic systolic heart failure: the SHIFT Study. Eur Heart J 2012; 33: 2813-2820.
- Swedberg K, et al: Effects on outcomes of heart rate reduction by ivabradine in patients with congestive heart failure: is there an influence of beta-blocker dose?: findings from the SHIFT (Systolic Heart failure treatment with the I(f) inhibitor ivabradine Trial) study. J Am Coll Cardiol 2012; 59: 1938-1945.
- Komajda M, et al.: Influência do tratamento de fundo com antagonistas dos receptores de mineralocorticóides nos efeitos da ivabradina em doentes com insuficiência cardíaca crónica. Eur J Heart Fail 2013; 15: 79-84.
- Dickstein K, et al. (Comité para as Directrizes Práticas da Sociedade Europeia de C): 2010 focalizou a actualização das Directrizes CES sobre terapia com dispositivos na insuficiência cardíaca: uma actualização das Directrizes CES 2008 para o diagnóstico e tratamento da insuficiência cardíaca aguda e crónica e as Directrizes CES 2007 para a terapia cardíaca e ressincronização. Desenvolvido com a contribuição especial da Associação da Insuficiência Cardíaca e da Associação Europeia do Ritmo Cardíaco. Eur J Heart Fail 2010; 12: 1143-1153.
- Tang AS, et al. (Teste de Ressincronização-Defibrilação para Insuficiência Cardíaca Ambulatória I): Terapia de ressincronização cardíaca para insuficiência cardíaca ligeira a moderada. N Engl J Med 2010; 363: 2385-2395.
- Healey JS, et al: Cardiac resynchronization therapy in patients with permanent atrial fibrillation: results from the Resynchronization for Ambulatory Heart Failure Trial (RAFT). Circ Heart Fail 2012; 5: 566-570.
- Mebazaa A, et al: Levosimendan vs dobutamine para doentes com insuficiência cardíaca descompensada aguda: o Ensaio SURVIVE Randomized. JAMA 2007; 297: 1883-1891.
- Bart BA, et al. (Insuficiência Cardíaca Pesquisa Clínica N): Ultrafiltração em insuficiência cardíaca descompensada com síndrome cardiorenal. N Engl J Med 2012; 367: 2296-2304.
- Felker GM, et al: etiologia da insuficiência cardíaca e resposta à milrinona na insuficiência cardíaca descompensada: resultados do estudo OPTIME-CHF. J Am Coll Cardiol 2003; 41: 997-1003.
- Massie BM, et al: Rolofilina, um antagonista da adenosina A1-receptora, em insuficiência cardíaca aguda. N Engl J Med 2010; 363: 1419-1428.
- O’Connor CM, et al: Efeito do nesiritide em doentes com insuficiência cardíaca descompensada aguda. N Engl J Med 2011; 365: 32-43.
- Konstam MA, et al. (Eficácia do Antagonismo Vasopressin no Estudo de Resultados da Insuficiência Cardíaca com Tolvaptan I): Efeitos do tolvaptan oral em pacientes hospitalizados por insuficiência cardíaca agravada: o EVEREST Outcome Trial. JAMA 2007; 297: 1319-1331.
- Conrad KP: vasodilatação materna na gravidez: o papel emergente da relaxina. Am J Physiol Regul Regul Regulador Integral Physiol 2011; 301: R267-275.
- Teerlink JR, Cotter G, Davison BA, Felker GM, Filippatos G, Greenberg BH, Ponikowski P, Unemori E, Voors AA, Adams KF, Jr, Dorobantu MI, Grinfeld LR, Jondeau G, Marmor A, Masip J, Pang PS, Werdan K, Teichman SL, Trapani A, Bush CA, Saini R, Schumacher C, Severin TM, Metra M, Investigadores REiAHF (2013) Serelaxina, relaxina-2 recombinante humana, para tratamento de insuficiência cardíaca aguda (RELAX-AHF): um ensaio aleatório, controlado por placebo. Lanceta 381:29-39
- Teerlink JR, Metra M, Felker GM, Ponikowski P, Voors AA, Weatherley BD, Marmor A, Katz A, Grzybowski J, Unemori E, Teichman SL, Cotter G (2009) Relaxin para o tratamento de pacientes com insuficiência cardíaca aguda (Pre-RELAX-AHF): um estudo multicêntrico, randomizado, controlado por placebo, grupo paralelo, fase IIb de dose-finding. Lanceta 373:1429-1439
- Felker GM, et al. (Rede NHFCR): Estratégias diuréticas em doentes com insuficiência cardíaca descompensada aguda. N Engl J Med 2011; 364: 797-805.
A bibliografia pode ser solicitada ao autor.