Os medicamentos com uma gama terapêutica estreita, como são frequentemente utilizados em oncologia, requerem um conhecimento básico de possíveis interacções com outras preparações. A farmacodinâmica e a farmacocinética não devem ser palavras estrangeiras.
A utilização segura de medicamentos inclui o conhecimento de interacções medicamentosas potencialmente graves. Especialmente em oncologia, substâncias com uma gama terapêutica estreita são frequentemente utilizadas. Ambas as concentrações subterapêuticas com risco de fracasso de tratamento e concentrações supraterapêuticas com potenciais efeitos adversos querem ser cuidadosamente evitadas. Um conhecimento básico da farmacodinâmica e farmacocinética dos medicamentos frequentemente utilizados – especialmente em ligação com a terapêutica oncológica oral administrada diariamente, como a tirosina quinase ou os inibidores de pontos de controlo – é um pré-requisito para antecipar ou reconhecer interacções clinicamente relevantes e indesejáveis. A gestão das interacções medicamentosas inclui a redução da dose, a administração atrasada ou a descontinuação de pelo menos um dos parceiros de interacção, dependendo da avaliação dos benefícios e riscos. Neste artigo de formação, uma visão geral das interacções medicamentosas relevantes é ilustrada com estudos de casos clínicos seleccionados e um enfoque especial em substâncias oncológicas.
Antecedentes farmacológicos
A utilização segura de medicamentos inclui o conhecimento de interacções medicamentosas potencialmente graves. Especialmente em oncologia, são frequentemente utilizadas substâncias com um perfil farmacológico complexo, uma curva dose-resposta/toxicidade acentuada, diferenças farmacocinéticas e farmacodinâmicas em função da população (variabilidade interpaciente) e baixa amplitude terapêutica. Tudo isto significa que a margem entre as concentrações terapêuticas e os níveis de drogas potencialmente tóxicas é frequentemente pequena.
Um “demasiados” já pode levar a efeitos adversos graves. Estão presentes os mesmos efeitos que na intoxicação. Não é a dose mas a concentração no corpo que faz o veneno! Todos os processos que levam a um aumento correspondente podem assim também resultar em sintomas do aumento do efeito – análogo ao envenenamento. As interacções adversas podem mesmo ter consequências fatais, como por exemplo a combinação de substâncias antivirais como a sorivudina com análogos orais fluorouracil (por exemplo, capecitabina) demonstraram.
Um “muito pouco pode” significa uma perda de actividade, que pode estar associada a um pior prognóstico. Especialmente aqui, os factores de influência são clinicamente difíceis de apreender – diagnóstico diferencial: não-resposta! Um paciente morre mais cedo devido à sua doença oncológica do que a média estatística. No entanto, um indutor administrado também leva a uma redução dos efeitos secundários associados à quimioterapia, que são principalmente dose-dependentes.
Os doentes multimórbidos e tratados polifarmacologicamente já mostram uma vulnerabilidade acrescida às interacções medicamentosas. Outros factores de risco são disfunção orgânica, especialmente insuficiência renal, uso de indutores enzimáticos ou inibidores, e constelações de risco com muitos médicos envolvidos. O grupo de pacientes geriátricos é particularmente susceptível a interacções devido a algumas peculiaridades, em termos de farmacocinética (biodisponibilidade alterada, diminuição da depuração e das funções dos órgãos, hipalbuminemia, redução do volume extracelular, aumento da fracção de tecido adiposo), polifarmácia e conformidade medicamentosa. Especialmente em pacientes idosos, a função renal baseada na taxa de filtração glomerular calculada (eGFR) pode parecer melhor do que é se a imobilidade e a redução da massa muscular levarem a baixas concentrações de creatinina no sangue. Especialmente no caso de substâncias renalmente eliminadas, é então recomendada uma redução de dose.
As interacções medicamentosas podem, em princípio, ser divididas em interacções farmacocinéticas ou farmacodinâmicas.
A farmacocinética descreve o efeito do corpo na substância – relacionado com a absorção, distribuição, metabolismo e excreção de um fármaco.
As interacções farmacocinéticas podem ocorrer a qualquer nível de ADME (absorção, distribuição, metabolismo, eliminação), por exemplo
Absorção: Interferência de substâncias no tracto intestinal com complexação e absorção reduzida consecutivamente.
Especial enfoque – substâncias oncológicas e grupos de substâncias: Interacções com drogas antiácidas (inibidores da bomba de prótons, antagonistas de H2, antiácidos): Ex. Inibidores da tirosina quinase: crizotinibe, dasatinibe, erlotinibe, gefitinibe, lapatinibe, pazopanibe. Estas combinações são melhor evitadas ou utilizadas a intervalos regulares.
- Distribuição: Interferência devido ao deslocamento da ligação de proteínas plasmáticas com aumento do volume de distribuição com relevância clínica questionável. A fracção livre não vinculada de um medicamento é considerada a parte farmacologicamente activa.
- Metabolismo: Interferência no metabolismo com indução ou inibição de enzimas correspondentes com metabolismo acelerado ou inibido consecutivamente.
Especial enfoque – substâncias oncológicas e grupos de substâncias: Um exemplo de substratos de citocromo (CYP) seria a classe de inibidores de tirosina quinase (TKIs), que são todos metabolizados até certo ponto através do CYP3A4. Interacções com inibidores potentes de CYP3A4 (por exemplo, cetoconazol, voriconazol, itraconazol) e potentes indutores de CYP3A4 (por exemplo, rifampicina, enzalutamida). Rifampicina, enzalutamida) e TKIs: axitinibe, crizotinibe, dasatinibe, erlotinibe, gefitinibe, imatinibe, lapatinibe, nilotinibe, pazopanibe, regorafenibe, ruxolitinibe, sunitinibe, vemurafenibe. A utilização simultânea deve ser evitada ou acompanhada por ajustes de dose dos substratos (TKIs).
- Eliminação: Interferência na eliminação com a concorrência pelos mecanismos de transporte com o consequente atraso na excreção e possível acumulação no corpo.
Especial enfoque – substâncias oncológicas e grupos de substâncias: Exemplos de substâncias oncológicas renalmente eliminadas seriam bendamustina, bleomucina, carboplatina, cisplatina, oxaliplatina, ciclofosfamida, metotrexato, pemetrexado, topotecano. Salicilatos, probenecidas ou sulfonamidas podem competir pela secreção tubular renal quando utilizados concomitantemente com o metotrexato, resultando numa eliminação reduzida e, consequentemente, num aumento da concentração de metotrexato.
As interacções farmacocinéticas levam a uma alteração do nível plasmático das substâncias, o que pode resultar numa redução ou num aumento do efeito. Muitas vezes, estão envolvidos representantes da família das enzimas do citocromo P450, transportadores de drogas como a glicoproteína P ou transportadores de iões orgânicos. O quadro 1 mostra exemplos de substâncias de indutores e inibidores frequentemente utilizados do CYP3A4.
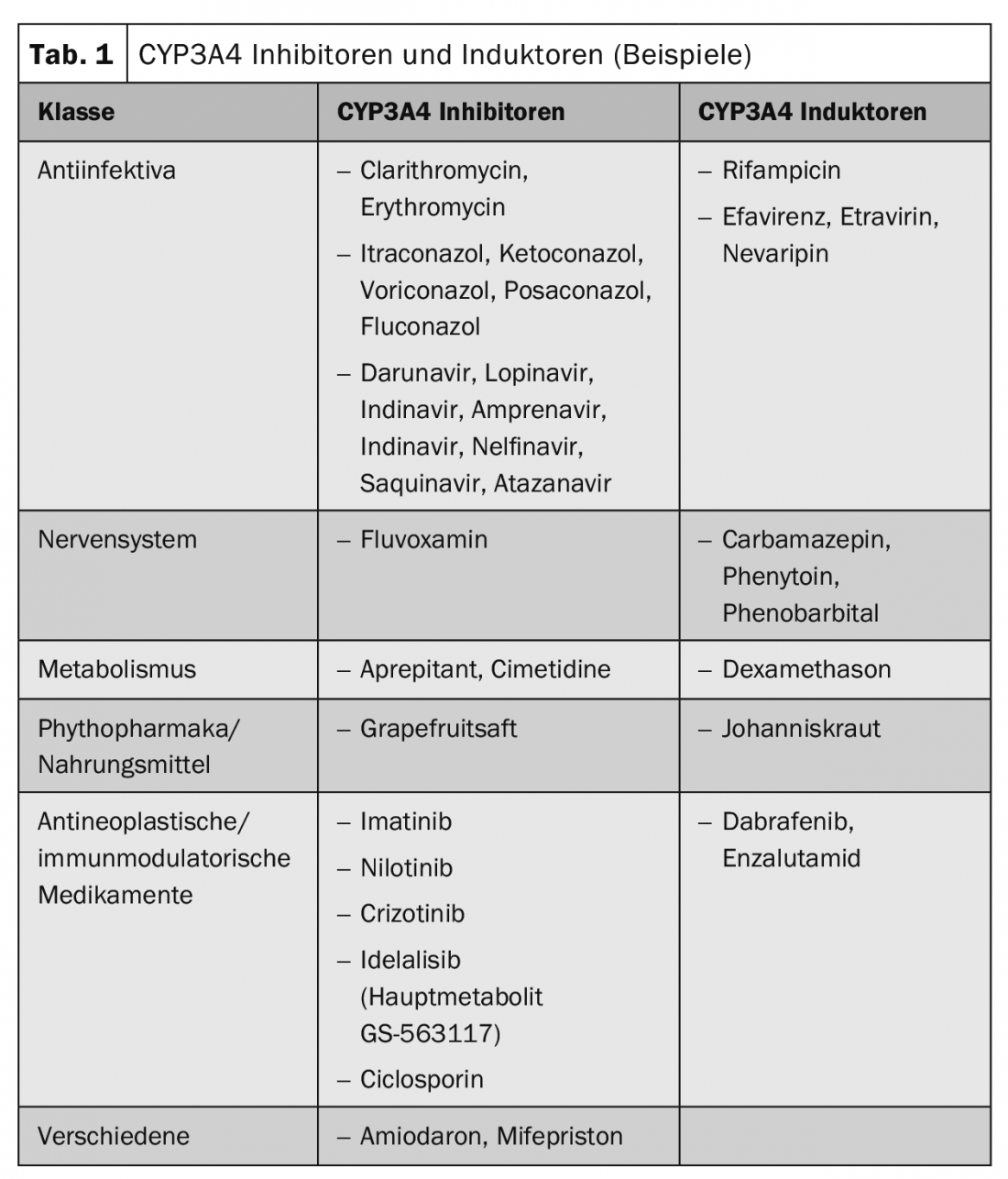
Especial enfoque – substâncias oncológicas e grupos de substâncias: Tamoxifen é em si mesmo um pró-fármaco que é activado através do CYP2D6. Por conseguinte, é necessário um cuidado especial com os inibidores desta isoenzima. O Tamoxifen é metabolizado ao seu metabolito activo endoxifen com o envolvimento do CYP2D6. Além disso, CYP3A4 e, em menor medida, CYP2C9 e CYP2C19 estão envolvidos no metabolismo do tamoxifen. Os inibidores do CYP2D6 podem, portanto, influenciar o metabolismo do tamoxifeno de uma forma clinicamente relevante e, assim, levar a uma redução da eficácia ou perda da eficácia do tamoxifeno. A administração simultânea de inibidores de CYP2D6 como a paroxetina levou a uma redução nas concentrações plasmáticas do metabolito activo endoxifeno em até 75% em estudos publicados. A utilização simultânea de inibidores de CYP2D6 (tais como paroxetina, fluoxetina) juntamente com o tamoxifeno deve, portanto, ser evitada. O antidepressivo venlafaxina, por outro lado, não seria um inibidor do CYP2D6.
Pelo contrário, os próprios medicamentos oncológicos podem não só ser substratos para enzimas de CYP, mas também inibidores ou indutores de isoenzimas.
Especial enfoque – substâncias oncológicas e grupos de substâncias: Idelalisib, um inibidor do fosfatidilinositol 3-quinase, é convertido no metabolito principal GS-563117, que é um forte inibidor do CYP3A. A reacção do marcador CYP3A4 com midazolam mostrou um aumento de midazolam em Cmax de 140% e AUC de 440%. Existe, portanto, também a possibilidade de interacção com outros medicamentos que são metabolizados através do CYP3A4, por exemplo Ciclosporina, sirolimus, tacrolimus, amlodipina, carbamazepina, colchicina, diltiazem, felodipina, fentanil, cetoconazol, itraconazol, posaconazol, voriconazol, lidocaína, metadona, nifedipina, nicardipina, trazodona, warfarina, fenprocoumon, boceprevir, telaprevir, claritromicina, telitromicina, atorvastatina, tadalafil, buspirone, clorazepate, diazepam, estazolam, flurazepam, zolpidem ou inibidores da tirosina quinase como o erlotinibe. Uma combinação com idelalisib, por exemplo, requer uma redução da dose de erlotinibe, que deve então ser reduzida em passos de 50 mg, de acordo com a informação especializada. A dose recomendada de erlotinibe é geralmente 150 mg uma vez por dia, pelo menos uma hora antes ou duas horas depois de comer.
São também conhecidas outras vias de degradação ou conversão independentes do citocromo P450. Mais uma vez, são possíveis algumas interacções clinicamente relevantes.
Especial enfoque – substâncias oncológicas e grupos de substâncias: O fluorouracil é principalmente metabolizado no fígado para produtos inactivos, incluindo dióxido de carbono, ureia e α-fluoro-β-alanina (FBAL). A enzima dihidropyrimidina desidrogenase (DPD), pela qual é conhecido um polimorfismo genético, está envolvida no metabolismo. A metabolização do fluorouracil é retardada em doentes com insuficiência de dihidropyrimidine desidrogenase (DPD). Este é também o tema de um procedimento actual da Agência Europeia de Medicamentos (EMA), no qual estão a ser examinados os métodos de rastreio existentes para a deficiência de DPD. Mas certas substâncias também podem inibir irreversivelmente a DPP. Medicamentos que contêm fluorouracil, tais como Capecitabina ou Tegafur (prodrugs de 5-FU), não devem ser utilizados juntamente com brivudina ou substâncias quimicamente relacionadas, tais como sorivudina. A inibição enzimática pode levar ao aumento da toxicidade dos produtos 5-FU, o que pode ser potencialmente fatal. Deve ser observado um intervalo de pelo menos 4 semanas entre o tratamento com brivudina, sorivudina ou análogos e o início da terapia com produtos 5-FU.
A farmacodinâmica, por outro lado, descreve o efeito da substância sobre o corpo.
Neste tipo de interacção, a actividade farmacológica da respectiva substância é influenciada sem alterar a concentração no local de acção através da combinação com uma substância com efeito semelhante ou oposto, resultando ou numa melhoria ou atenuação do efeito terapêutico. Isto não altera as concentrações no sangue. A monitorização de drogas terapêuticas (TDM) com determinações de nível de plasma não fornece, portanto, qualquer informação adicional aqui. Por exemplo, várias substâncias, bem como substâncias oncológicas clássicas (por exemplo, antraciclinas) podem prolongar o tempo de QTc. Estas alterações do ECG são também comummente relatadas para os inibidores da tirosina cinase. O potencial depende da estrutura química e da concentração plasmática da substância. Portanto, o prolongamento do QTc pode ser ainda mais aumentado em combinação com inibidores de CYP mas também o uso simultâneo de diferentes drogas que influenciam o tempo de QTc.
Especial enfoque – substâncias oncológicas e grupos de substâncias: Exemplos de inibidores de tirosina quinase que interagem com substâncias que promovem o QTc: Crizotinibe, gefitinibe, lapatrinibe, nilotinibe, pazopanibe, sorafenibe, sunitinibe, vandetanibe, vemurafenibe. Se forem clinicamente necessárias combinações especiais, recomenda-se a realização de verificações de ECG já antes do início da terapia e depois no curso seguinte.
As interacções droga-droga são de particular importância, uma vez que podem ser previstas por relatórios de casos anteriores, estudos clínicos ou compreensão dos princípios farmacológicos. As interacções medicamentosas adversas podem ter consequências potencialmente fatais, o que pode levar a que substâncias já estabelecidas também tenham de ser retiradas do mercado.
As interacções farmacêuticas como incompatibilidades físico-químicas de duas substâncias fora do corpo podem levar à complexação, degradação ou precipitação. No entanto, estes não são o tema desta panorâmica.
Além das interacções droga-droga, existem também interacções droga-álcool (por exemplo com ginkgo, ginseng, alho), interacções droga-alimentar (por exemplo com leite, sumo de toranja), interacções droga-álcool (por exemplo com benzodiazepinas e muitas outras substâncias sedantes), ou interacções droga-doença (por exemplo, metoclopramida e doença de Parkinson). São também possíveis interacções com outras substâncias e substâncias exógenas como o tabaco. Os ingredientes do tabaco levam à indução de CYP1A1 e CYP1A2 nos fumadores.
Especial enfoque – substâncias oncológicas e grupos de substâncias: Estudo de caso tabaco e erlotinibe: Por exemplo, o erlotinibe é metabolizado no fígado através das isoenzimas CYP3A4 e CYP1A2 e nos pulmões possivelmente através do CYP1A1. Isto resulta numa redução de 50-60% na exposição de erlotinibe nos fumadores. Num estudo farmacocinético, a exposição foi de metade a um terço da encontrada em não fumadores ou ex-fumadores como resultado da indução de CYP1A1 no pulmão e CYP1A2 no fígado. Por este motivo, a cessação do tabagismo deve ser recomendada adicionalmente aos fumadores.
Por outro lado, as interacções, especialmente em oncologia com muitas terapias combinadas, são também desejáveis. Contudo, dependendo do estudo, as interacções medicamentosas são também responsáveis por 20-30% das reacções adversas aos medicamentos, a maioria das quais se tornam clinicamente relevantes. medida que o número de medicamentos administrados aumenta, aumenta também o potencial para interacções adversas entre medicamentos. Estão associados ao aumento da morbilidade e mortalidade, hospitalização prolongada dos pacientes afectados e aumento dos custos dos cuidados de saúde. Embora algumas das reacções adversas aos medicamentos e efeitos secundários não possam ser previstas, muitas podem ser antecipadas e prevenidas.
Casos da prática
Interacção farmacocinética: quimioterapia e terapia anti-retroviral: Um homem de 63 anos com uma infecção de longa data pelo VIH com terapia anti-retroviral apropriada e doença coronária de 3 vasos apresenta-se com massas recentemente indistintas na cabeça do pâncreas. Em casos de suspeita de carcinoma da cabeça do pâncreas, a quimioterapia com gemcitabina e nab-paclitaxel deve ser testada para interacções com a terapia existente (tab. 2).
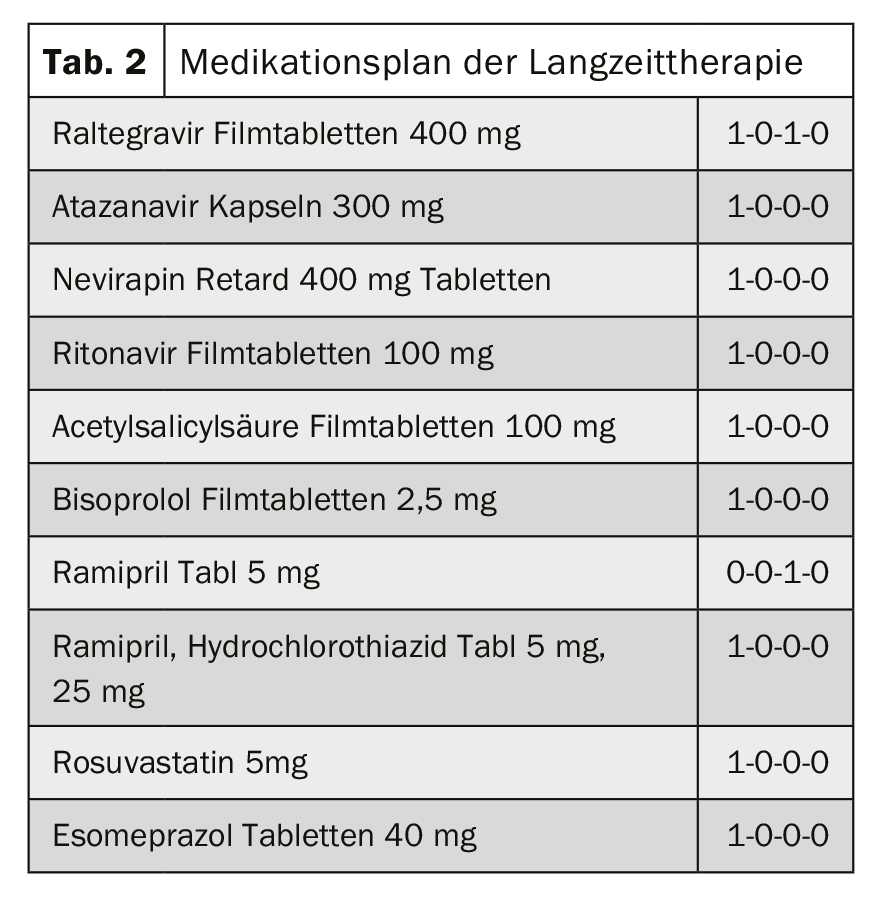
Avaliação e antecedentes: O Nab-paclitaxel é um agente antimicrotubular. O Nab-paclitaxel é metabolizado através de CYP2C8 e CYP3A4. Os medicamentos que induzem ou inibem o sistema enzimático CYP (CYP2C8 e/ou CYP3A4) podem, portanto, afectar os níveis plasmáticos de nab-paclitaxel e, portanto, a sua eficácia.
- Interacção Nab-paclitaxel e ritonavir: Ritonavir é um forte inibidor de CYP2C8 e CYP3A4. A forte inibição destas enzimas também pode levar ao aumento dos níveis plasmáticos de nab-paclitaxel.
- Paclitaxel de interacção e atazanavir: Atazanivir é um forte inibidor do CYP3A4 e um fraco inibidor do CYP2C8. Uma forte inibição do CYP3A4 pode levar a um aumento dos níveis plasmáticos de nab-paclitaxel. A fraca inibição do CYP2C8 é susceptível de desempenhar um papel menor – mas pode somar-se a outras interacções. Embora estas interacções não tenham sido formalmente comprovadas por estudos farmacocinéticos, um aumento do efeito e do risco de efeitos secundários dependentes da dose pode ser assumido com base em derivações teóricas.
Com base em derivações teóricas, as interacções farmacocinéticas de atazanavir e ritonavir com nab-paclitaxel levam ao aumento dos níveis plasmáticos do agente antimicrotubular. Em terapia combinada, seriam esperados efeitos medicamentosos adversos dependentes da concentração de nab-paclitaxel, tais como depressão da medula óssea, mucosite e neuropatia periférica. Devido à estreita gama terapêutica da quimioterapia, à mielo-toxicidade como uma complicação potencialmente fatal, e a várias vias de degradação do paclitaxel que seriam inibidas, recomenda-se uma mudança dos parceiros combinados atazanavir/ritonavir e nab-paclitaxel.
A interacção farmacodinâmica: inibidor de pontos de controlo e “imunomoduladores”/imunossupressores [7]: Uma paciente feminina de 53 anos de idade com um historial de transplante hepático há 36 meses para carcinoma hepatocelular devido a cirrose hepática com infecção crónica por hepatite C está a receber prednisona, micofenolato e everolimus como terapia imunossupressora. Devido à recorrência do HCC com metástases dois anos após o transplante, o sorafenibe é administrado. Devido aos efeitos secundários e também à progressão da doença subjacente, esta é novamente interrompida após dois meses. Nivolumab na dose de 200 mg (3 mg/kg de peso corporal) é iniciado. A partir daí, os parâmetros da função hepática aumentam após uma semana. É realizada uma biopsia hepática que mostra sinais de rejeição celular aguda. O doente é então tratado com tacrolimus e metilprednisona 500 mg/dia. Há uma maior deterioração da função hepática, condição clínica, depressão do SNC na hemorragia intracerebral com cuidados médicos intensivos e, por fim, um resultado fatal.
Avaliação e antecedentes: Os inibidores de pontos de controlo imunitários como o nivolumab revolucionaram o tratamento de várias doenças tumorais. Nivolumab (Opdivo®) é um anticorpo monoclonal humano IgG4 que bloqueia receptores PD-1 em células T activadas, células B e células T assassinas naturais, monócitos e células dentriticas. Os receptores PD-1 têm 2 ligandos, PD-L1 e PD-L2, que são expressos em células tumorais e células que apresentam antigénios. A ligação do receptor aos ligandos leva à regulação negativa das células T e à prevenção da resposta das células T. A prevenção da ligação leva a uma resposta de célula T e a um efeito anti-tumor. Por outro lado, a tolerância imunitária no transplante de órgãos é essencial para este paciente. A transdução de sinal PD-1 e CTLA-4 leva à tolerância imunológica. Por conseguinte, a inibição pode desencadear a falência de órgãos imuno-mediados nestes doentes.
Segundo o SmPC suíço, “o tratamento com nivolumab ou nivolumab em combinação com ipilimumab não deve ser retomado enquanto o doente estiver a receber doses de corticosteróides imunossupressores ou outra terapia imunossupressora”. Além disso, “a utilização de corticosteróides sistémicos e outros imunossupressores deve ser evitada antes de se iniciar o tratamento com nivolumab devido à sua possível interferência na actividade farmacodinâmica”. Com base em considerações farmacodinâmicas, esta interacção pode tornar-se relevante em ambos os sentidos: Uma redução do efeito imunossupressor dos importantes medicamentos pós-transplante, mas também uma redução do efeito anti-tumor dos inibidores dos pontos de controlo.
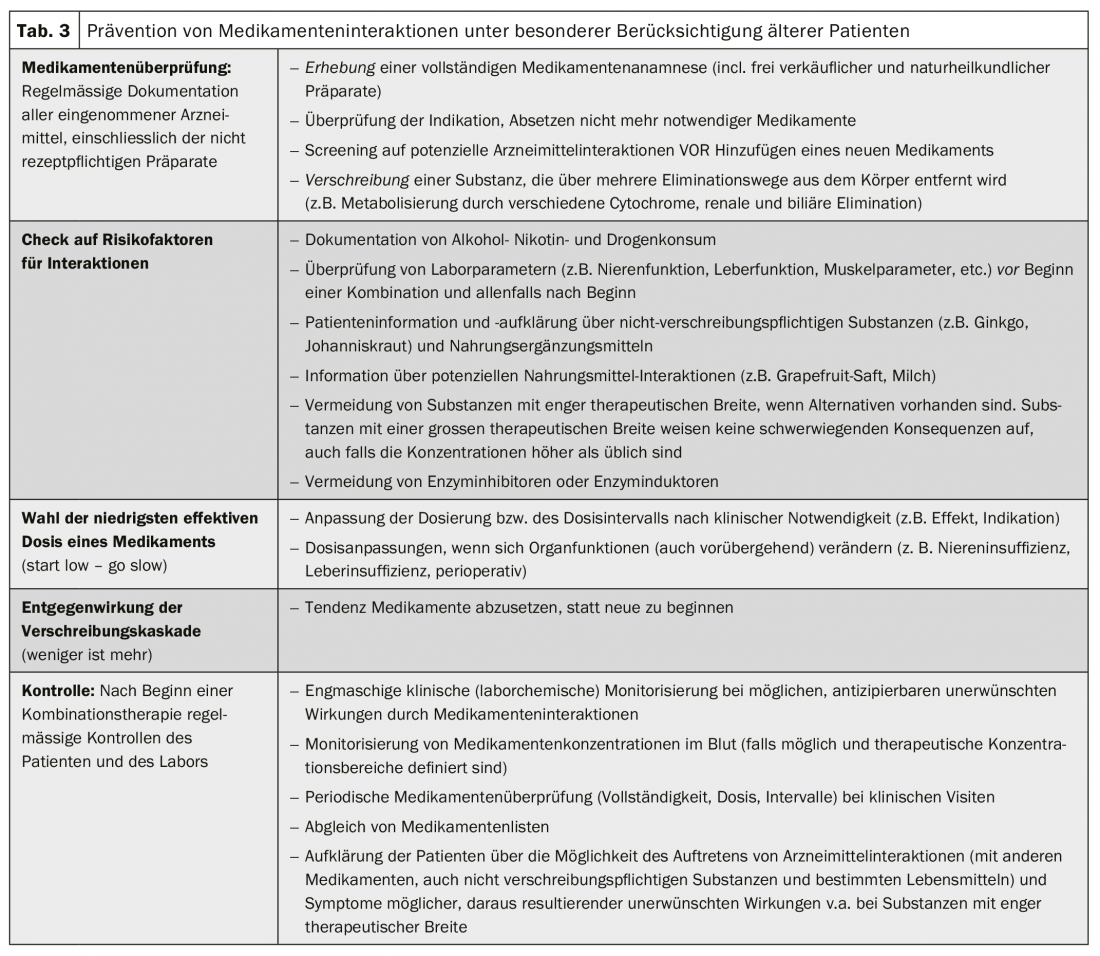
Abordagem clínica das interacções medicamentosas
As interacções medicamentosas podem causar problemas clínicos em diferentes graus. Idealmente, estes são antecipados antes de ocorrerem. Especialmente no caso da polifarmácia, certas regras devem ser observadas (tab. 3). Interacções não reconhecidas e efeitos secundários podem também terminar numa chamada cascata de prescrição: Os efeitos secundários não são reconhecidos como tal e são administradas novas terapias contra os novos “sintomas” em vez de se reconhecer o gatilho farmacológico. Se ocorrerem interacções com efeitos adversos, a gestão consiste na descontinuação ou redução da dose da(s) substância(s) suspeita(s), monitorização contínua, controlos clínicos ou medições do nível terapêutico. (Tab. 4). A detecção e prevenção de interacções medicamentosas indesejáveis e clinicamente relevantes é um esforço de equipa e envolve não só os próprios pacientes mas também todos os médicos, enfermeiros e farmacêuticos envolvidos.

Poderia ser demonstrado que as hospitalizações relacionadas com a interacção poderiam ser evitadas através de controlos adequados e selecção racional da medicação mais apropriada à situação. A assistência com as interacções medicamentosas é prestada quer por manuais escolares, programas de interacção ou websites de interacção actuais (caixa). Contudo, os programas informáticos concebidos para ajudar a detectar combinações perigosas falham em até um terço das interacções, enquanto, por outro lado, muitas vezes advertem desnecessariamente sobre interacções triviais e clinicamente irrelevantes. Por conseguinte, é muitas vezes útil consultar mais do que uma base de dados de interacção.
|
Páginas Web para verificações de interacção
|
Considerações de princípio sobre a potencial interacção proporcionam um maior apoio:
- A lista de medicamentos está completa, incl. preparações herbais?
- Existem substâncias que são particularmente susceptíveis de interacção?
- Existem alternativas potenciais a estas substâncias?
- Como podem os efeitos ser monitorizados?
- Será isto uma interacção farmacocinética em que a monitorização de medicamentos terapêuticos com determinações de nível pode ser útil?
- Qual é a gravidade do efeito adverso? Quão grande é a relevância clínica da terapia? (avaliação de risco-benefício)
- A interacção é dose- ou concentração-dependente? Pode esperar-se uma melhoria dos sintomas com uma redução da dose?
- Existem outros factores específicos do doente que favorecem a reacção adversa (por exemplo, insuficiência renal)? Estes podem ser optimizados?
Resumo
Em resumo, é importante pensar, em primeiro lugar, nas potenciais interacções medicamentosas. Isto é particularmente relevante quando um novo medicamento é adicionado a um regime terapêutico já de si complexo. Novas substâncias oncológicas, tais como terapias orientadas, são frequentemente tomadas diariamente. A amplitude terapêutica é muitas vezes estreita. Os doentes oncológicos idosos e com capacidade de eliminação prejudicada – tais como disfunções renais – são particularmente susceptíveis a efeitos adversos devido a interacções medicamentosas.
Mensagens Take-Home
- Especialmente em oncologia, as substâncias com uma gama terapêutica estreita são predominantemente utilizadas.
- Antes de adicionar uma nova substância (medicamento mas também fitofarmacêutico) a um plano terapêutico já existente, deve ser verificada a sua potencial interacção.
- Programas especiais de interacção, websites de interacção com precisão variável estão disponíveis para verificações de interacção de medicamentos.
- As opções para interacções adversas de medicamentos variam dependendo do tipo e gravidade ou da relação risco-benefício. Pode ser necessária uma redução da dose, uma alteração no tempo de aplicação ou mesmo a interrupção da(s) substância(s) suspeita(s).
- Se houver suspeita de interacções medicamentosas ou se estas não puderem ser evitadas, é aconselhável uma monitorização clínica ou laboratorial próxima e, se necessário, a medição das concentrações de fármacos no sangue (no caso de interacções farmacocinéticas).
Literatura:
- Wilkinson GR: Metabolismo e Variabilidade entre Pacientes na Resposta a Medicamentos. N Engl J Med 2005; 352: 2211-2221.
- van Leeuwen RW, et al: Interacções medicamentosas com inibidores de tirosina-quinase: uma perspectiva clínica. Lancet Oncol 2014; 15: e315-e326.
- van Leeuwen RW, et al: Prevalência de potenciais interacções medicamentosas em doentes com cancro tratados com medicamentos anticancerígenos orais. Br J Cancer 2013; 108: 1071-1078.
- Mallet L, Spinewine A, Huang A: O desafio de gerir as interacções medicamentosas nas pessoas idosas. Lanceta. 2007 Jul 14;370(9582): 185-191.
- Beijnen JH, Schellens JHM: Interacções medicamentosas em oncologia. Lancet Oncol. 2004 Ago;5(8): 489-496.
- Van Meerten E, Verweij J, Schellens JHM: Agentes antineoplásicos: interacções medicamentosas de significado clínico. Segurança dos medicamentos 1995; 12: 168-182.
- Gassmann D, et al: Liver Allograft Failure After Nivolumab Treatment-A Case Report With Systematic Literature Research. Transplante directo. 2018 Jul 20;4(8): e376.
- Weiler S, et al. Dicas para a prática: Interacções adversas clinicamente relevantes dos medicamentos. Swiss Med Forum 2015. 15: 152-156.
InFo ONcOLOGIA & HaEMATOLOGIA 2019; 7(2-3): 5-10.