No esclarecimento de lesões no joelho, o passo seguinte após o exame clínico é a radiografia convencional em dois planos. O objectivo é detectar quaisquer lesões ósseas. As indicações para uma RM são hemartrose (efusão aguda após trauma), instabilidades clínicas e subjectivas e bloqueios articulares. Uma ressonância magnética deve então ser realizada o mais cedo possível. Nem todas as lesões no joelho requerem tratamento cirúrgico. A terapia conservadora deve ser realizada com mais controlos e normalmente também com tratamento fisioterapêutico. O objectivo de qualquer procedimento reconstrutivo do joelho é um joelho estável e sem dor. O exercício regular e o peso normal são os factores prognósticos mais importantes a médio prazo para abrandar o desenvolvimento da gonartrose após uma lesão no joelho.
As lesões agudas da articulação do joelho estão entre os quadros clínicos mais comuns na traumatologia desportiva quotidiana. Nem sempre é fácil fazer um diagnóstico inicial correcto e completo. Os pacientes são tipicamente activos fisicamente e no meio da sua vida profissional. Uma possível perda de trabalho e uma longa pausa do desporto encontram, portanto, pouca aceitação. O objectivo deve, portanto, ser um diagnóstico rápido e racionalizado, a fim de orientar o paciente para uma terapia eficaz.
Nos últimos anos, a compreensão de algumas lesões mudou, assim como as opções de tratamento. Além disso, novos métodos estão a entrar no mercado e alguma literatura crítica foi publicada. O objectivo deste artigo é assistir o médico na avaliação das lesões agudas do joelho e avaliar criticamente as opções terapêuticas – para aumentar a confiança na avaliação e início da terapia para as lesões agudas do joelho.
História médica
Como sempre, tudo começa com a anamnese. O mecanismo do acidente fornece pistas importantes para o padrão de ferimentos. A maioria das lesões do ligamento cruzado anterior ocorrem sem contacto com um adversário e quase sempre envolvem um componente rotativo. Os doentes experimentam geralmente uma instabilidade aguda e também percebem o rasgão acusticamente. As instabilidades persistentes são frequentemente descritas, especialmente quando se desce escadas. As lesões no ligamento cruzado posterior, por sua vez, ocorrem ou através de força directa no planalto tibial quando o joelho é flexionado ou através de hiperextensão. As lesões ligamentares isoladas causam frequentemente pouco desconforto inicialmente, mas ao longo de algumas horas desenvolve-se o principal sintoma de hemartrose. Limitações agudas persistentes ou recorrentes de mobilidade são indicações de um menisco instável (rasgão do cabo do cesto) ou lesão da cartilagem. Quaisquer operações anteriores complementam o historial médico e fornecem informações importantes.
Exame clínico
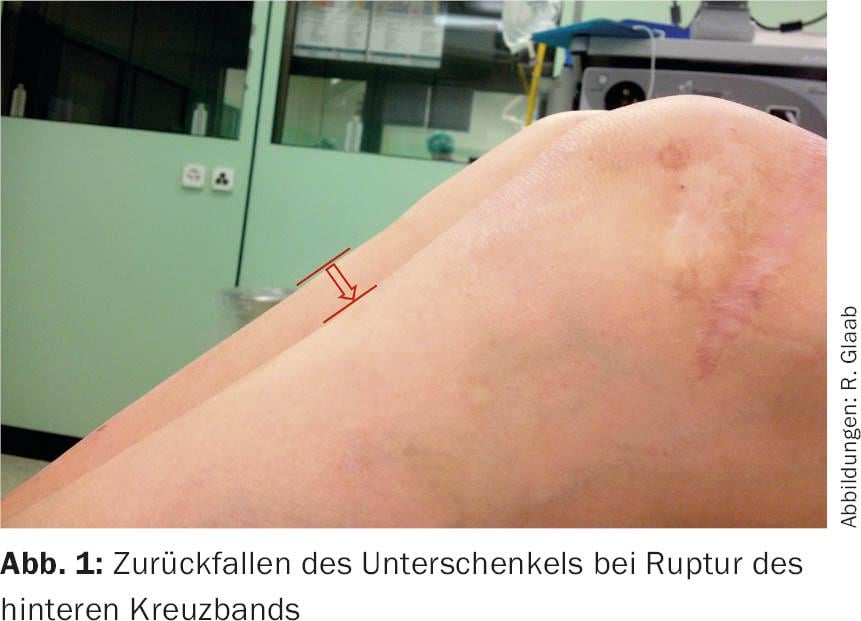
A marcha do paciente pode ser avaliada assim que ele entra no consultório; a extensão limitada é particularmente perceptível. O exame deve ser sempre feito na perna não vestida e em comparação lado a lado. Um derrame agudo devido à hemartrose sintomática principal já é normalmente bem visível através dos contornos das articulações espalhadas. Uma lesão nos ligamentos cruzados não é muitas vezes fácil de reconhecer de forma aguda. É importante que o tónus muscular do paciente não compita com o exame. O paciente deve ser posicionado numa posição estável e relaxada, sendo aconselhável distraí-lo. Os testes de gaveta e teste de pivot são difíceis de testar no estado agudo. Para o ligamento cruzado anterior, recomenda-se o teste Lachmann, que também pode ter sido executado activamente através de tensão quadricipital. No caso de uma ruptura do ligamento cruzado posterior, para além das típicas marcas de contusões prétibiais, a cabeça da tíbia pode ser vista a cair para baixo da coxa devido à gravidade, que também pode ser encontrada numa comparação lateral em lesões agudas (Fig. 1).
Em casos agudos, as lesões meniscais são normalmente evidenciadas por uma dolência de pressão sobre os espaços articulares, devendo assim ser diferenciadas das lesões dos ligamentos colaterais, que normalmente ferem por cima das ligações ósseas. Testes meniscais clássicos como Steinmann e Payr são também difíceis de diferenciar de forma aguda. Em alternativa, se o paciente puder suportar peso, pode ser utilizado o teste de Tessália: O paciente fica de pé no membro ferido com uma ligeira flexão e é rodado pelo examinador.
Os ligamentos colaterais devem ser testados em comparação lateral, em extensão total e a 20-30° de flexão. As lesões de primeiro grau são apenas dolorosas, as lesões de segundo grau são mais susceptíveis de se abrirem em flexão, as lesões de terceiro grau também em extensão total – neste caso, o pilar central é normalmente também afectado e o joelho está instável em rotação. As lesões ligamentares podem ser clinicamente quantificadas como + (até 5 mm), ++ (5-10 mm) e +++ (mais de 10 mm). Após a luxação patelar, os sinais clínicos agudos incluem dolência de pressão sobre o retináculo medial com apreensão e dolência de pressão sobre o côndilo femoral lateral [1].
Esclarecimentos adicionais
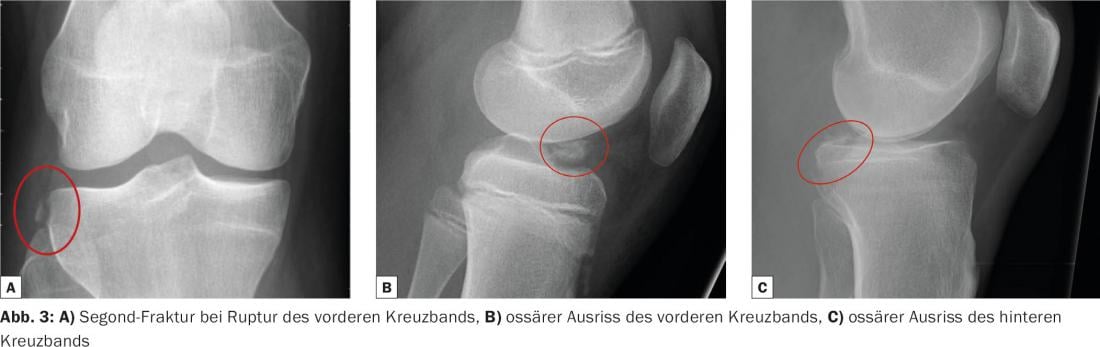
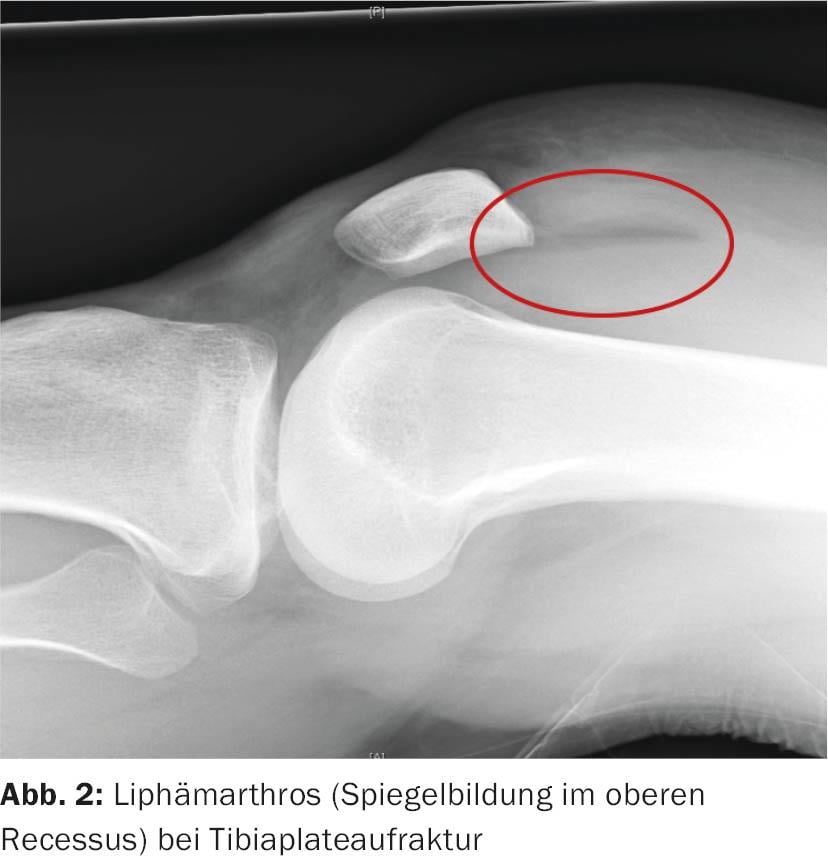
Como imagem, a radiografia convencional em dois planos é o passo seguinte. O objectivo é detectar quaisquer lesões ósseas. A liphaemartrose, que aparece como um espelho nas imagens laterais, é uma indicação indirecta de uma lesão óssea significativa e deve ser mais esclarecida pelo CT (Fig. 2). A avulsão óssea dos ligamentos cruzados anterior e posterior e a avulsão capsular óssea como a fractura do Segond são também pistas importantes (Fig. 3).
A ressonância magnética é considerada o padrão ouro para avaliar lesões internas do joelho. As principais indicações são hemartrose (derrame agudo após trauma), instabilidades clínicas e subjectivas e bloqueios articulares. Não é necessário um meio de contraste. Recomendamos que este exame seja realizado rapidamente em casos de suspeita clínica, uma vez que um correlato correspondente pode ser mostrado na RM até 100% dos casos com as indicações clínicas correspondentes. Frequentemente, existem lesões concomitantes adicionais que requerem um procedimento reconstrutivo atempado [2].
Tratamento primário
O esquema PECH provou ter sucesso: repouso, gelo (arrefecimento), compressão (por exemplo, ligadura de Voltaren), elevação. Os bengalas são mais úteis do que uma ligadura para restaurar a capacidade de caminhar. As órteses só são úteis em casos de instabilidade grave. Evitar a imobilização prolongada. Mesmo sem um diagnóstico específico, as medidas fisioterapêuticas para aliviar o congestionamento, reduzir a efusão e manter a amplitude de movimento são úteis. Isto é conseguido com muito exercício e pouco stress. Se a carga não for possível, é indicada a profilaxia de tromboembolismo com uma heparina de baixo peso molecular. Os AINE são normalmente utilizados para a terapia da dor.
Nem todas as lesões no joelho requerem tratamento cirúrgico. No entanto, a terapia conservadora deve ser realizada sob maior controlo e normalmente também exercício fisioterapêutico.
Lesões do ligamento cruzado anterior
Nas lesões agudas do joelho com hemartrose, o ligamento cruzado anterior (LCA) também é afectado em mais de dois terços (dependendo do colectivo). O tratamento conservador é possível para os chamados adaptadores e copers: uma proporção dos que são tratados com sucesso evita uma estirpe correspondente, ajustando o seu estilo de vida (adaptadores) e uma pequena proporção regressa ao bom funcionamento com estirpes semelhantes (copers). Infelizmente, não há preditores fiáveis para uma terapia conservadora de sucesso. Boas indicações para uma tentativa de terapia conservadora são lesões isoladas do ligamento cruzado em pessoas feridas menos exigentes.
Os pacientes com lesões combinadas e grandes exigências, especialmente as crianças, têm cartões piores. As lesões meniscais reconstruíveis, em particular, devem ser tratadas precocemente e necessitam de um joelho ligamento-estável para sarar. Joelhos rotacionalmente instáveis, isto é, com instabilidades ligamentares laterais de grau mais elevado, também não curam suficientemente com terapia conservadora e devem ser operados nos primeiros 14 dias.
As suturas do ligamento cruzado novamente propagadas (Ligamys, Internal Brace) não são actualmente pagas pelas seguradoras devido à literatura insuficiente na Suíça. Contudo, o dinâmico sistema Ligamys, em particular, tem mostrado resultados promissores até agora. A operação deve então ser realizada o mais cedo possível, certamente dentro dos primeiros 14 dias. O procedimento padrão é actualmente artroplastia assistida por artroscopia, de uma só flange, utilizando uma técnica anatómica com um tendão semitendinoso [3]. Damos um elevado valor à preservação do máximo de tecido original possível, porque isto ajuda a reduzir a taxa de ruptura [4].
O tratamento de seguimento (após tratamento conservador ou cirúrgico) é realizado em bengalas até o paciente poder andar em segurança. Isto requer um bom controlo dos quadríceps e formação em conformidade. Não é necessário alívio ou tratamento de tala. Não existe consenso quanto ao tratamento de acompanhamento – recomenda-se que seja realizado gradualmente até ao regresso à actividade desportiva. Assim que o intervalo de movimento o permita, o treino de ergómetro/velo, crawl ou backstroke podem ser iniciados. O treino de corrida é possível logo que o joelho esteja livre de gesso. A prática de desportos de treino do joelho (com raquetes, bolas, pranchas e adversários) será libertada após seis meses, no mínimo, se o joelho estiver livre de irritações, estável e o teste funcional tiver sido bem sucedido. A maioria dos atletas amadores, no entanto, precisa bastante de nove meses até estarem fisiologicamente preparados – psicologicamente, há frequentemente bloqueios por ainda mais tempo.
Lesões do ligamento cruzado posterior
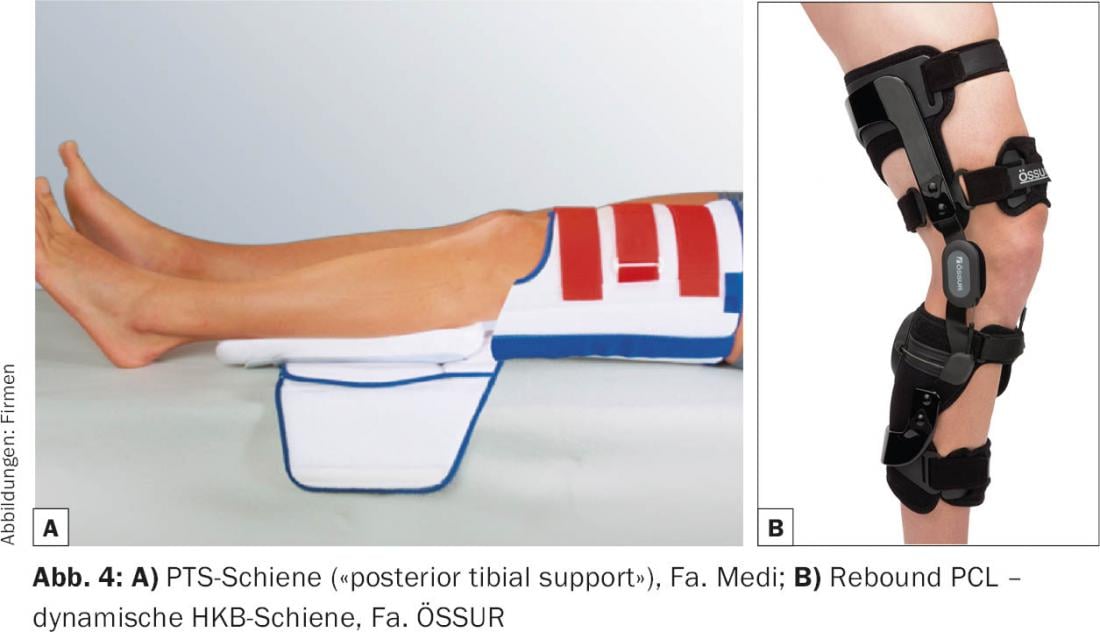
As lesões no ligamento cruzado posterior (LCA), que é o ligamento mais estável do joelho, ocorrem com menos frequência e são facilmente negligenciadas. Muitas vezes a história é típica com uma queda no joelho dobrado ou hiperextensão. Os resultados clínicos são geralmente muito mais discretos e mesmo a ressonância magnética pode ser enganosa. Clinicamente, uma marca de contusão sobre a tuberosidade tibial ou um hematoma na fossa poplítea é frequentemente observada. Numa comparação lado a lado, é visível que a tíbia se inclina ligeiramente para trás quando o joelho está dobrado. a tradução a.p. é aumentada na comparação lateral, pelo que pode ser difícil distinguir entre a gaveta da frente e a gaveta de trás. As lesões concomitantes típicas são lesões nos cantos postero-laterais, procure-as. Imagens funcionais sob tensão em comparação lateral (telos) são provas de lesões por LCA. O tratamento conservador de lesões recentes (>14 dias), lesões isoladas do LCA são geralmente bem sucedidas devido à cobertura sinovial pronunciada, mas requer um cumprimento muito bom e um fisioterapeuta experiente. O objectivo é inverter a tradução posterior devido à gravidade e evitar a actividade do tendão. Isto é conseguido com talas especiais (PTS Brace, Medi) ou dinamicamente com órteses especiais (PCL Jack Brace, Albrecht; Rebound PCL, Össur) (Fig. 4). Estes devem ser usados consistentemente durante três meses, normalmente inicialmente durante seis semanas de forma estática. O exercício fisioterapêutico é realizado inicialmente estritamente na posição prona. Como em qualquer lesão no joelho, é importante ter um controlo muito bom do quadríceps, que deve ser treinado pelo menos isometricamente desde o início. Assim que houver controlo total sobre o aparelho extensor, podem ser aplicadas cargas crescentes.
Instabilidades sintomáticas persistentes e também lesões combinadas (menisco, canto póstero-lateral) devem ser tratadas cirurgicamente, hoje em dia na sua maioria sob a forma de uma argamassa de substituição utilizando enxertos de tendão autólogos. Aftercare é cuidadosamente realizada da mesma forma que a terapia conservadora. Infelizmente, os resultados são mais decepcionantes do que depois das substituições do LCA, porque os enxertos afrouxam frequentemente [5].
Lesões nos ligamentos colaterais
As lesões isoladas dos ligamentos colaterais são raras. As lesões menores podem ser tratadas de forma conservadora e funcional. Em princípio, as lesões dos ligamentos colaterais laterais cicatrizam pior do que as mediais e as lesões de avulsão, em particular, prestam-se a tratamento cirúrgico. As lesões de grau II (numa comparação lado a lado, mais articuladas em flexão de 20-30°) devem ser esclarecidas por ressonância magnética, mas podem normalmente ser tratadas com uma órtese suave durante seis semanas e fisioterapia. Nas lesões de grau III, deve ser avaliada uma indicação cirúrgica; se necessário, estas lesões também podem ser tratadas numa órtese de estrutura dura, pelo menos lesões mediais sem avulsão ou lesão de stener (coto virado). Na fase aguda, as refixações são frequentemente possíveis, enquanto que as intervenções secundárias requerem geralmente a reconstrução com um enxerto tendinoso. O tratamento de seguimento é realizado por meio de uma órtese durante seis semanas, com peso parcial suportado por bengalas para proteger os enxertos.
Lesões no menisco
A terapia das lesões meniscais tem sido alvo de críticas nos últimos anos [6]. Contudo, existe um consenso de que um menisco gravemente ferido deve ser preservado para atrasar o início da osteoartrite. As lesões do menisco ocorrem frequentemente em combinação com lesões do ligamento cruzado. Os melhores resultados podem ser esperados no jovem paciente com uma lesão meniscal agudamente tratada. Actualmente, as lesões meniscais são suturadas artroscopicamente e muitas vezes com sistemas especiais de sutura. Uma vez que os meniscos são feitos de tecido braditrófico, a cura segura não pode ser considerada como garantida. Várias abordagens cirúrgico-técnicas (por exemplo, microfracturação) ajudam a optimizar um pouco as condições biológicas para a cura. A substituição de meniscos por aloenxertos ou substituições parciais por meniscos artificiais não é actualmente suficientemente investigada para ser amplamente utilizada. A substituição do menisco pode, no entanto, ser bem sucedida para queixas crónicas.
O pós-tratamento depende da forma da fenda, da localização e da técnica de sutura. Há normalmente uma carga parcial e alguma restrição do alcance de movimento. As forças de tensão na sutura devem ser evitadas a todo o custo, pelo que proibimos a flexão carregada (agachamento profundo) durante três meses. O tratamento conservador – que é a terapia inicial para os danos degenerativos – inclui exercício (fisioterapia), analgesia com AINE e, se necessário, suplemento nutricional com condroitina e glucosamina. Como estudos têm demonstrado, a abordagem conservadora nem sempre é bem sucedida, especialmente pacientes com sintomas de bloqueio e encarceramentos nocturnos beneficiam frequentemente de uma abordagem cirúrgica. No entanto, não se pode esperar uma influência positiva na artrose, que por definição é progressiva.
Lesões de cartilagem
As lesões agudas da cartilagem são mais frequentemente vistas após deslocamentos da patela e rasgões do ligamento cruzado. As lesões puramente cartilagíneas só podem ser detectadas por ressonância magnética. Se as lesões se encontrarem na zona de stress, é aconselhável refixar rapidamente a cartilagem, uma vez que as medidas de estimulação da cartilagem e também os transplantes de cartilagem não produzem tecidos de igual qualidade. Dependendo do local, a refixação é geralmente feita através de uma pequena artrotomia. O pós-tratamento depende da localização e consiste geralmente num aumento gradual da amplitude de movimento sob carga parcial durante seis semanas [7]. Também é possível a suplementação com condroitina e glucosamina.
Luxação patelar
Os adolescentes em particular sofrem esta lesão com um movimento de torção descontrolado e uma perna quase completamente estendida, geralmente sem contacto com um adversário. Muitas vezes a redução é espontânea, caso contrário esticar a articulação do joelho é suficiente para a redução. As luxações da patela são favorecidas por condições anatómicas especiais. Na maioria dos casos, o pilar da patela no côndilo femoral lateral é apenas ligeiramente pronunciado devido a hipoplasia do côndilo medial (displasia de trochlead). Outros factores predisponentes incluem a elevação relativa da patela e desvios axiais ou rotacionais. Os défices neuromusculares, juntamente com a instabilidade dos eixos das pernas, promovem a tendência para o valgo funcional e, portanto, para a deslocação.
No caso de uma primeira luxação, são necessárias radiografias perfeitas dos joelhos laterais, ap e patella tangencial para esclarecimento. Uma RM deve ser realizada para excluir uma lesão de cartilagem na face medial da patela ou côndilo femoral lateral, o que é comum. No caso de peças de cartilagem soltas, é indicada uma operação primária para a refixação da cartilagem. Uma primeira deslocação sem uma lesão de cartilagem pode ser tratada de forma conservadora. É aconselhável usar bengalas até se obter estabilidade de marcha e um bom controlo dos quadríceps. O efeito das ligaduras não foi provado, mas os pacientes consideram-nas frequentemente confortáveis; em alternativa, a gravação é uma opção. O treino fisioterapêutico para estabilizar os eixos das pernas e prevenir o valgo funcional é muitas vezes suficiente, mas a patela não pode ser estabilizada puramente muscular. Dependendo da gravidade das circunstâncias anatómicas e dos requisitos do paciente, as reluxações não são infelizmente invulgares [8].
Um procedimento cirúrgico reconstrutivo mais recente é a reconstrução dos tecidos moles do mais importante estabilizador estático do ligamento patelofemoral medial. Se necessário, podem ser necessárias medidas ósseas adicionais tais como troquleaplastia, distalização de tuberosidade ou osteotomias. Medidas como a libertação lateral (aumenta a instabilidade) ou a medialização da tuberosidade (aumenta a pressão na articulação patelofemoral) estão a tornar-se menos importantes [9].
Previsão
A maioria das lesões do joelho levam a vários graus de afecto da cartilagem articular, aumentando assim o risco de gonartrose. O desenvolvimento da osteoartrose é desencadeado pelo trauma inicial [10]. A cirurgia reconstrutiva do joelho pode restaurar a anatomia e assim prevenir danos secundários que aceleram o caminho para a osteoartrose. Um joelho estável e sem dor é o objectivo de qualquer cirurgia reconstrutiva ao joelho. Uma boa função mantém a qualidade de vida e, na melhor das hipóteses, também a capacidade de fazer desporto.
Nem todos os doentes regressam ao desporto. Após lesões no ligamento cruzado anterior, apenas uns bons 80% dos doentes regressam ao desporto, e apenas cerca de 50% atingem o mesmo nível de desempenho. As razões para tal são multifactoriais e, para além da qualidade dos cuidados e do tratamento posterior, dependem também, em grande medida, de factores psicossociais [11]. O exercício regular e o peso normal são os factores prognósticos mais importantes para abrandar a osteoartrose a médio prazo.
Literatura:
- Zacher J: Exame clínico da articulação do joelho. Orthop Unfallchir up2date 2006.
- Abbasi D, et al: Resultados de ressonância magnética em pacientes adolescentes com hemartrose traumática aguda do joelho. J Pediatr Orthop 2012; 32(8): 760-764.
- Petersen W, et al: A substituição anatómica do ligamento cruzado anterior utilizando a técnica do feixe único. Oper Orthop Traumatol 2013; 25(2): 185-204.
- Takazawa Y, et al: ACL Reconstruction Preserving the ACL Remnant Achieves Good Clinical Outcomes and Can Reduce Subsequent Graft Rupture. Orthopaedic Journal of Sports Medicine 2013; 1(4): 2325967113505076.
- LaPrade CM, et al: Emerging Updates on the Posterior Cruciate Ligament: A Review of the Current Literature. Am J Sports Med 2015 [Epub ahead of print].
- Mordecai SC, et al: Treatment of meniscal tears: An evidence based approach. Mundo J Orthop 2014; 5(3): 233-241.
- Kühle J, et al: fracturas osteocondral da articulação do joelho. Trauma Surgeon 2015; 118(7): 621-634.
- Balcarek P, et al: Que patelas são susceptíveis de redeslocar? Knee Surg Sports Traumatol Arthrosc 2014; 22(10): 2308-2314
- Schmeling A: Aspectos actuais da instabilidade patelofemoral. SFA Arthroscopy Aktuell 23 2010; 23.
- Simon D, et al: The Relationship between Anterior Cruciate Ligament Injury and Osteoarthritis of the Knee (A relação entre a lesão do ligamento cruzado anterior e a osteoartrite do joelho). Adv Orthop 2015; 2015: 928301.
- Ardern CL, et al: Cinquenta e cinco por cento regressam ao desporto de competição após cirurgia de reconstrução do ligamento cruzado anterior: uma revisão sistemática e meta-análise actualizada, incluindo aspectos de funcionamento físico e factores contextuais. Br J Sports Med 2014; 48(21): 1543-1552.
PRÁTICA DO GP 2015; 10(9): 21-26