O espectro das terapias modificadoras da doença (DMT) para doentes com EM tem vindo a expandir-se continuamente nos últimos anos. Isto também foi incorporado na nova edição da directriz da DGN. Os benefícios e riscos das diferentes opções terapêuticas devem ser avaliados individualmente. Vários medicamentos do campo dos DMT foram também recentemente aprovados na Suíça.
A esclerose múltipla (EM) é caracterizada por lesões inflamatórias crónicas desmielinizantes focais das fibras nervosas do SNC. Estes são acompanhados de danos axonais, cicatrizes persistentes nos tecidos (gliose) e atrofia cerebral à medida que a doença progride [1]. Pensa-se que a desmielinização é iniciada por diferentes factores celulares e humorais do sistema imunitário inato e adquirido. A inflamação crónica prejudica a transmissão normal dos sinais nervosos, o que leva a vários sintomas e pode também causar danos permanentes ou incapacidade a longo prazo. É ainda hoje uma doença incurável. O objectivo da terapia é reduzir a actividade da doença e abrandar a sua progressão. O tratamento da EM baseia-se em três pilares: intervenção de recaída, terapia modificadora do curso e alívio dos sintomas. As modernas terapias anti-inflamatórias ou imunoterapias podem modificar o curso da doença e reduzir a frequência das recaídas.
Quais são as inovações mais importantes da directriz DGN?
Mais de uma dúzia de substâncias estão agora disponíveis para imunoterapia modificadora da EM, com diferentes mecanismos de acção, espectros de efeitos secundários e formas de dosagem (injecção, infusão, comprimidos). Entre outras coisas, a informação específica sobre se, quando e quais das imunoterapias modificadoras do curso são indicadas é nova [2]. Os medicamentos modificadores de doenças (DMT) foram divididos em três categorias de eficácia – em vez do esquema anterior de nível de tratamento. O agrupamento baseou-se na redução da taxa de recidivas a partir dos ensaios centrais. As preparações de acção mais suave também têm perfis de efeitos secundários mais favoráveis. Um critério importante para a escolha da categoria de eficácia é a extensão da actividade da doença.
- Categoria de eficácia 1: beta-interferões, fumarato de dimetilo, glatirameróides e teriflunomida
- Categoria de eficácia 2: Cladribine, Fingolimod, Ozanimod
- Categoria de eficácia 3: Alemtuzumab , anticorpo CD20 (ocrelizumab, off label rituximab) Natalizumab
O tratamento imunoterapêutico é atribuído à actividade da doença. Também são apresentados cenários definidos de entrada, mudança e também saída, e são abordadas situações especiais (por exemplo, gravidez e amamentação, bem como esclerose múltipla em idosos e crianças/adolescentes). O diagnóstico foi simplificado pela revisão dos critérios de diagnóstico McDonald em 2017 (exame do LCR bem como exame de ressonância magnética com sequências definidas; diagnóstico laboratorial alargado apenas em caso de suspeita clínica correspondente). Doenças relacionadas com a EM, tais como doenças do espectro óptico da neuromielite (NMOSD) e doenças associadas à MOG-IgG, foram recentemente incluídas como entidades de doenças independentes.
Que medicamentos de EM são aprovados na Suíça?
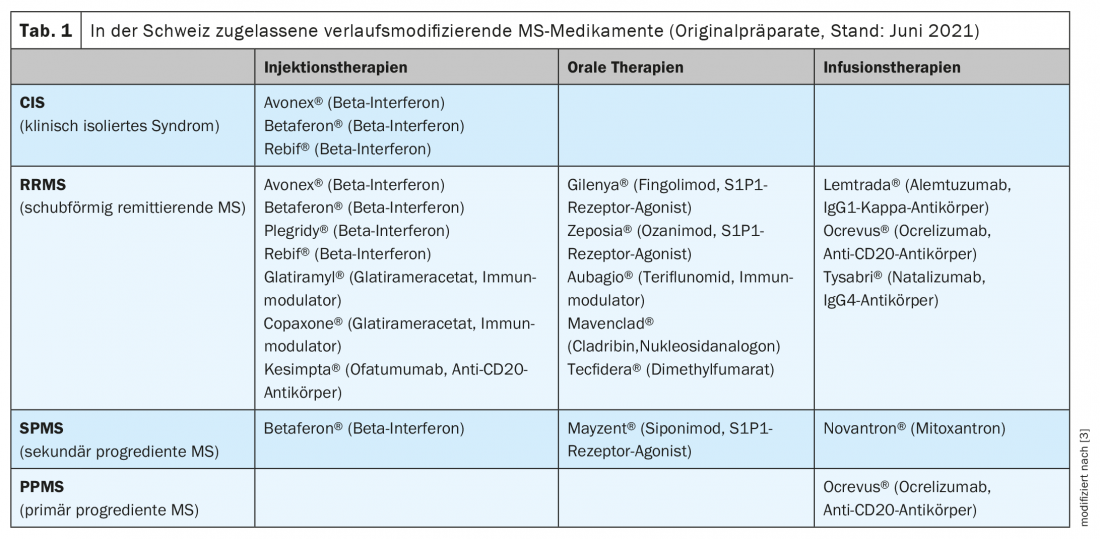
As preparações originais actualmente autorizadas na Suíça são apresentadas no quadro 1 [3,4]. A autorização suissmédica difere em parte para algumas substâncias da autorização nos países vizinhos (Agência Europeia de Medicamentos, EMA) [5]. Além disso, na Suíça, as limitações listadas na lista de especialidades pelo Departamento Federal de Saúde Pública (FOPH) têm um impacto significativo na sua utilização na prática clínica diária. Um dos DMT recentemente aprovados é o Kesimpta® (ofatumumab) [4]. Este medicamento é aplicado sob a pele uma vez por mês (caneta pré-cheia) após uma fase de dosagem. Desde 1 de Junho de 2021, os custos desta preparação estão cobertos pelo seguro básico de saúde [6].
Outras aprovações recentes dizem respeito a dois representantes do grupo de moduladores de receptores de fosfato de esfingosina 1 (S1P): Zeposia® (Ozanimod) e Mayzent® (Siponimod). Enquanto Zeposia® pode ser utilizado em adultos com EM recorrente (RRMS), Mayzent® é aprovado para pessoas com EM progressiva secundária (SPMS) com actividade de doença inflamatória (evidenciada por recaídas ou alterações correspondentes na imagem)(Tab. 1) [3,4,7].
|
“As opções hoje disponíveis permitem um |
Determinar individualmente a estratégia de tratamento
Enquanto que na terapia de escalada, o tratamento é inicialmente com um DMT bastante moderadamente eficaz e só depois é feita uma mudança para um fármaco modificador do curso com um efeito mais forte, o princípio da terapia altamente eficaz (“Highly Effective Therapy”) é que uma “janela de oportunidade terapêutica” precoce é explorada através da utilização de um fármaco altamente potente logo desde o início. A escolha da estratégia de tratamento é muitas vezes um compromisso entre a alta eficácia e a segurança/tolerabilidade. Estudos actuais indicam que a terapia intensiva precoce tem um efeito positivo sobre a deficiência a médio prazo [8].
Qual é o mecanismo de acção dos biólogos altamente potentes? Estudos recentes sobre o papel das células B na progressão da doença demonstraram que a função das células B anti-celulares independentes do corpo desempenha um papel importante na patogénese da EM [9,10]. Este é o alvo terapêutico dos anticorpos. Um anticorpo CD20 está agora disponível para Esclerose Múltipla Progressiva Primária (PPMS), que até há pouco tempo era considerado intratável. No estudo central do ocrelizumab, o risco de progressão da deficiência foi reduzido em 25% [11].
Embora os DMT possam modificar o curso da doença e reduzir a frequência das recaídas, uma recaída aguda de EM ainda é tratada com cortisona a curto prazo. O padrão de tratamento estabelecido é a administração intravenosa de glucocorticosteróides de alta dose. O tratamento deve ser dado logo que possível após o início dos sintomas (metilprednisolona 500-1000 mg /d durante 3-5 dias).
O terceiro pilar da terapia da EM é a não-medicina. Fisioterapia, terapia ocupacional, terapia da fala e outras opções de tratamento podem contribuir para o alívio dos sintomas e compensação de deficiências funcionais.
Literatura:
- Mayo L, Quintana FJ, Weiner HL: Immunol Rev 2012; 248(1): 170-187.
- Hemmer, B et al: Diagnosis and therapy of multiple sclerosis, neuromyelitis optica spectrum disorders and MOG-IgG-associated diseases, S2k-Leitlinie, 2021, in: Deutsche Gesellschaft für Neurologie (ed.), www.dgn.org/leitlinien, (último acesso: 15.07.2021).
- Sociedade Suíça de Esclerose Múltipla, (último acesso: 15.07.2021)
- Informação sobre drogas, www.swissmedicinfo.ch, (último acesso 15.07.2021)
- Achtnichts L, et al: Specifics of immunotherapy for multiple sclerosis in Switzerland, Swiss Medical Forum 2019; 41-42.
- Sociedade Suíça de Esclerose Múltipla, www.multiplesklerose.ch/de/aktuelles/detail/kesimptar-ofatumumab-kassenzulaessig-in-der-grundversicherung (último acesso: 15.07.2021)
- Sociedade Suíça de Esclerose Múltipla, www.multiplesklerose.ch/de/aktuelles/detail/neue-therapien
- Harding K, et al: Clinical Outcomes of Escalation vs Early Intensive Disease-Modifying Therapy in Patients With Multiple Sclerosis. JAMA Neurology 2019; 76(5): 536-541.
- Fraussen J, et al: Células B e anticorpos na esclerose múltipla progressiva: Contribuição para a neurodegeneração e progressão. Autoimune Rev 2016; 15: 896-899.
- Jelcic I, et al: Memory B Cells Activate Brain-Homing, Autoreactive CD4+ T Cells in Multiple Sclerosis. Célula 2018; 175: 85-100.
- Montalban X, et al; ORATORIO Clinical Investigators: Ocrelizumab versus Placebo in Primary Progressive Multiple Sclerosis. N Engl J Med 2017; 376(3): 209-220.
- DGN: “New S2k guideline for diagnosis and therapy of multiple sclerosis”, Sociedade Alemã de Neurologia, 10.05.2021
PRÁTICA DO GP 2021; 16(8): 26-27