As dermatoses na zona genital nem sempre são infecciosas por natureza. É importante distinguir as dermatoses inflamatórias das alterações malignas (por exemplo, eritroplasia como manifestação da doença de Bowen). O eczema de contacto de origem irritante e alérgica ocorre com relativa frequência na zona genital. Também são encontrados eczemas atópicos e seborreicos. O diagnóstico de ruber vulvar é indicado por estrias brancas reticulares (Wickham) e margens castanho-acinzentadas lívidas. As pápulas hipertróficas devem ser diferenciadas de condilomas ou alterações malignas. No pénis da glande, o líquen ruber pode também manifestar-se com um padrão reticular esbranquiçado, pápulas poligonais, ou placas anulares. A descamação típica pode frequentemente estar ausente na psoríase da zona genital. As drogas causadoras comuns do exantema fixo são o cotrimoxazol, os AINEs, as tetraciclinas e os barbitúricos. Os sinais típicos de líquen esclerosado são hemorragias nas áreas esclerosadas, por vezes com bolhas hemorrágicas. Balanitis/vulvitis plasmacellularis zoon apresenta-se tipicamente com eritema vermelho alaranjado mosqueado.
As alterações inflamatórias na área genital não têm de ser causadas por uma infecção – seja ela sexualmente transmitida ou não. Quase 50% dos balopostídeos e uma proporção ainda maior de vulvovaginitas são de origem não infecciosa. Em princípio, todas as dermatoses podem também manifestar-se na zona genital. Neste artigo, limitar-nos-emos, portanto, a diagnósticos mais comuns e importantes. O espectro varia de dermatoses inflamatórias a alterações malignas (tab. 1).

Eczema
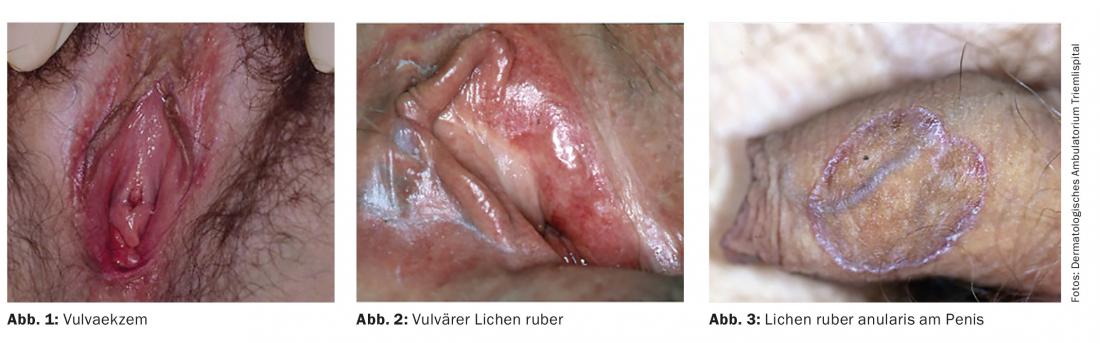
Na área genital, o eczema de contacto irritante e alérgico é de particular importância. Além disso, o eczema atópico e seborreico também pode ser observado na área genital. A morfologia típica do eczema pode não ser aparente devido à falta de escalada. O eritema pruriginoso uniforme é comum (Fig. 1), e ocasionalmente edema. A liquenificação e as escoriações podem ocorrer na área dos lábia majores. A atopia deve ser procurada na história e por meio de um teste de picada. Uma anamnese detalhada sobre possíveis irritações mecânicas (por exemplo, relações sexuais prolongadas e repetidas/masturbação) é tão importante como a busca de toxinas de contacto, incluindo terapia prévia. Os preservativos (látex, aceleradores de borracha) e os seus revestimentos (espermicidas, fragrâncias, anestésicos locais) e lubrificantes são as fontes mais comuns de alergénicos. Os pacientes escondem frequentemente produtos de cuidados genitais, lubrificantes ou outras ajudas por um sentimento de vergonha, razão pela qual o tema deve ser especificamente abordado.
A amónia na urina tem um efeito irritante e pode portanto causar eczema irritante em caso de contacto frequente e prolongado com a pele, razão pela qual os problemas de incontinência também devem ser questionados.
Para além de eliminar, tanto quanto possível, os factores causais, podem ser utilizados para o tratamento uma limpeza suave, cuidados de hidratação e, se necessário, esteróides tópicos. Deve ter-se em conta que as bases de creme são mais susceptíveis de serem vistas como ardentes na área da membrana mucosa do que pomadas. Além disso, as bases de creme contêm mais conservantes, que podem causar irritação ou alergia de contacto secundário.
Os pacientes devem ser sempre levados a um equilíbrio terapêutico no que diz respeito aos seus hábitos de higiene, onde a falta de limpeza deve ser evitada, bem como o excesso de cuidados com a utilização frequente de detergentes irritantes. Isto é especialmente importante se os pré-tratamentos já tiverem tido lugar. Terapias inapropriadas ou demasiado intensivas, muitas vezes com mudanças rápidas de preparações se não houver resposta, podem levar à perpetuação do eczema, razão pela qual toda a terapia pode ter de ser temporariamente interrompida nestas situações.
Lichen ruber
O espectro dos sintomas do ruber vulvar, que vai desde a comichão e queimadura com descarga até à ausência de sintomas subjectivos, é tão variado como a clínica. As alterações erosivas são as mais comuns. As pistas para o diagnóstico são o branco reticular (Wickham’s) estriado e as zonas marginais cinzento-castanho lívido (Fig. 2) . As pápulas hipertróficas mais raras são mais difíceis de diferenciar dos condilomas ou alterações malignas. Se não houver provas clínicas claras com pápulas poligonais, alterações nas unhas ou envolvimento da mucosa oral no restante tegumento, deve ser discutida uma biópsia para confirmar o diagnóstico.
Nos homens, o ruber de líquen no pénis da glande pode também manifestar-se com um padrão reticular esbranquiçado, pápulas poligonais, mas frequentemente também com placas anulares (Fig. 3) . A terapia depende do quadro geral, em que as lesões na área genital podem ser tratadas principalmente com esteróides tópicos altamente potentes.
Psoríase
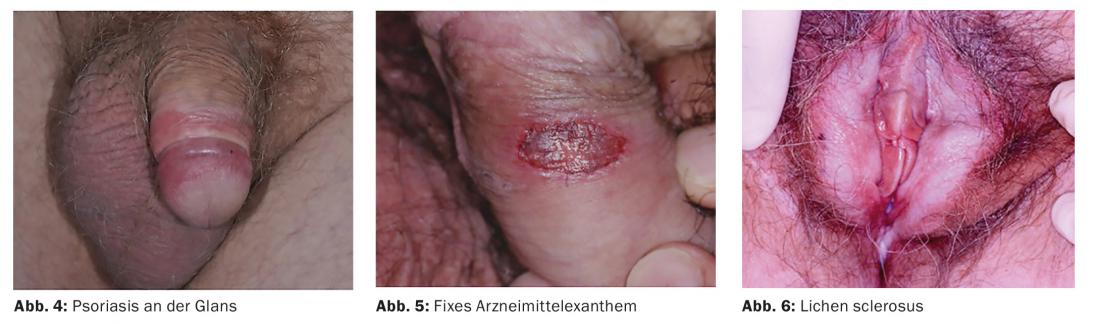
As placas psoriásicas podem ser observadas na zona genital como no resto da pele, mas muitas vezes falta a escamação típica (Fig. 4). A fronteira aguda dos focos, a distribuição simétrica, o envolvimento do rima ani e, claro, as alterações psoriásicas no resto do tegumento podem ser indicativas. Maceração e fissuras podem causar comichão, ardor e dor. A psoríase genital leva a uma deterioração da qualidade de vida, especialmente no que diz respeito à sexualidade.
As opções terapêuticas incluem esteróides tópicos, análogos de vitamina D e inibidores de calcineurina. A irritação deve ser evitada.
Exantema fixo de drogas
Os medicamentos sistémicos podem tipicamente fazer com que a área genital se apresente com um exantema fixo com máculas lívidas, bolhas ou erosões (Fig. 5). As drogas causadoras mais comuns são cotrimoxazole, AINEs, tetraciclinas e barbitúricos.
Lichen sclerosus
No líquen esclerosado, a patogénese não é clara; os factores auto-imunes podem desempenhar um papel. Os sintomas subjectivos incluem comichão e dispareunia. As lesões cutâneas incluem descoloração esbranquiçada e esclerose. Um sinal clínico típico são as hemorragias nas áreas esclerosadas (Fig. 6), ocasionalmente também com bolhas hemorrágicas. Podem ocorrer fimose ou estrangulamentos, tornando necessária a cirurgia.
Os esteróides locais altamente potentes são utilizados principalmente em termos terapêuticos. Como o líquen esclerosado é uma condição pré-cancerosa facultativa, deve ser realizado um acompanhamento regular no que diz respeito ao desenvolvimento do carcinoma espinocelular. Os pacientes devem ser informados para consultar o médico caso surjam nódulos queratóticos, pois deve ser então realizada uma biópsia.
Balanitis/Vulvitis plasmacellularis Zoon
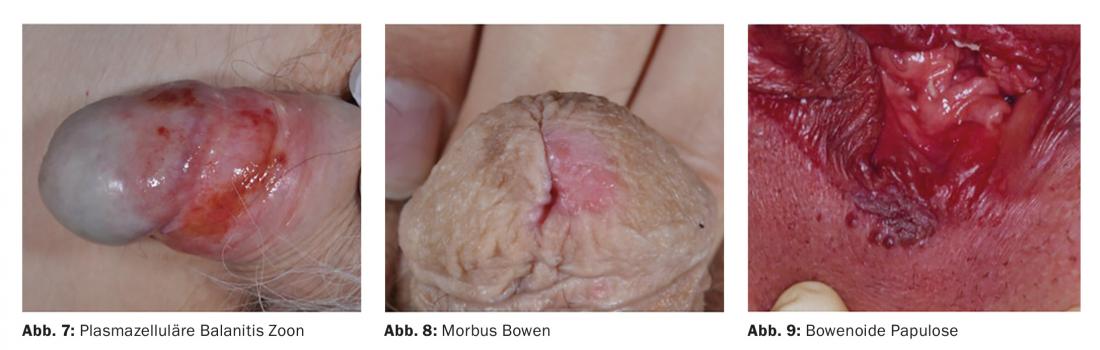
Balanitis chronica circumscripta plasmacellularis benigna foi descrita pela primeira vez por Zoon em 1952. Clinicamente, encontra-se o eritema mosqueado, vermelho alaranjado (“cayenne pepper-like”) (Fig. 7). O termo “balanite zoon” distrai do facto de alterações semelhantes poderem também ocorrer na vulva, na mucosa nasal e faríngea. O termo mucosite linfoplasmática idiopática/dermatite também foi proposto para estas alterações zoonóticas.
A infiltração de plasmócitos encaixa na suposta génese irritante. Por conseguinte, o tratamento é principalmente desinfectante e secagem. Os esteróides tópicos e inibidores de calcineurina podem ser considerados se forem persistentes.
Alterações malignas
A eritroplasia como manifestação da doença de Bowen (Fig. 8) no pénis da glande pode constituir um problema de diagnóstico para o diferenciar das alterações inflamatórias. Em analogia com as alterações vulvares correspondentes nas mulheres (neoplasia intra-epitelial vulvar, VIN), esta é também referida como neoplasia intra-epitelial peniana (PIN). As descobertas persistentes devem, portanto, ser biopsiadas a fim de se poder detectar processos (pré-)malignos. Na eritroplasia do Queyrat, são encontradas áreas vermelhas, aveludadas e marcadamente demarcadas. Placas brancas, queratoses e induração indicam uma possível transição para o carcinoma espinocelular. Na papulose bowenoide (Fig. 9), são encontradas pápulas acastanhadas, que devem ser distinguidas dos condilomas acuminados. Dependendo da extensão dos resultados, podem ser utilizados 5-fluorouracil 5% creme, imiquimod 5% creme, crioterapia, terapia fotodinâmica, ablação LASER, radioterapia e excisão para tratar alterações pré-malignas.
Agradecimentos: Dr. med. Christian Greis, Dermatologisches Ambulatorium STZ, pelo seu apoio na ilustração do artigo.
Leitura adicional:
- Andreassi L, Bilenchi R: Lesões genitais inflamatórias não-infecciosas. Clin Dermatol 2014; 32: 307-314.
- Edwards SK, et al: 2014 UK National guideline on the management of vulval conditions. Int J STD AIDS 2015; 26: 611-624.
- O’Connell TX, et al: Desordens epiteliais não neoplásicas da vulva. Am Fam Physician 2008; 77: 321-326.
- Borelli S, Lautenschlager S: Diagnóstico diferencial e gestão da balanite. Dermatologista 2015; 66: 6-11.
- Edwards S, et al: 2013 European guideline for the management of balanoposthitis.Int J STD AIDS 2014; 25: 615-626.
- Fistarol SK, Itin PH: Diagnóstico e tratamento do líquen esclerosado. Uma actualização. Am J Clin Dermatol 2013; 14: 27-47.
PRÁTICA DA DERMATOLOGIA 2015; 25(4): 15-18