Os jovens com inchaço do joelho pela primeira vez procuram frequentemente aconselhamento do seu médico de clínica geral. Entre as causas possíveis, deve-se pensar na luxação patelar. Isto é normalmente precedido por um acidente desportivo não muito espectacular. O diagnóstico é relativamente claramente sistematizado, o tratamento permanece controverso. Cirurgia conservadora ou imediata?
Deve ficar claro que a “distorção do joelho” não é um diagnóstico suficiente. Assim, no caso de uma traumatização aguda correspondente através do desporto, é sempre uma questão de procurar meticulosamente a lesão (ou lesões) exacta. Na presença de derrame articular do joelho (hemartrose), as lesões mais comuns são as do ligamento cruzado anterior, lágrimas meniscais periféricas, fracturas, especialmente do planalto tibial, e luxação patelar. Ligamentos colaterais laterais, lesões osteocondrais e fracturas patelares são um pouco menos comuns. Ainda mais raros são os ferimentos extensores e as luxações completas dos joelhos, mas é bom não os esquecer.
Na ausência de derrame articular, as lesões nos ligamentos colaterais mediais e as lágrimas no menisco central são as primeiras a vir à mente; as lesões nos ligamentos cruzados posteriores e as lesões nas cartilagens são um pouco menos comuns. É também importante considerar as lesões das placas de crescimento em pacientes jovens com crescimento incompleto.
São possíveis e mesmo frequentes combinações de diferentes lesões (até 75%, dependendo dos dados). Com esta lista de diagnósticos diferenciais em mente, é agora possível abordar a história e o exame.
Clínica de luxação patelar
Se nos deparássemos sempre com o clássico quadro clínico (e adicionalmente radiológico) completo da luxação patelar aguda, o diagnóstico deste quadro clínico seria provavelmente um dos mais simples em medicina (Fig. 1). A deformidade clássica da articulação do joelho afectada, com a elevação lateral claramente visível, não deixa realmente margem para dúvidas. E a imagem da patela axial no raio-X é auto-explicativa.
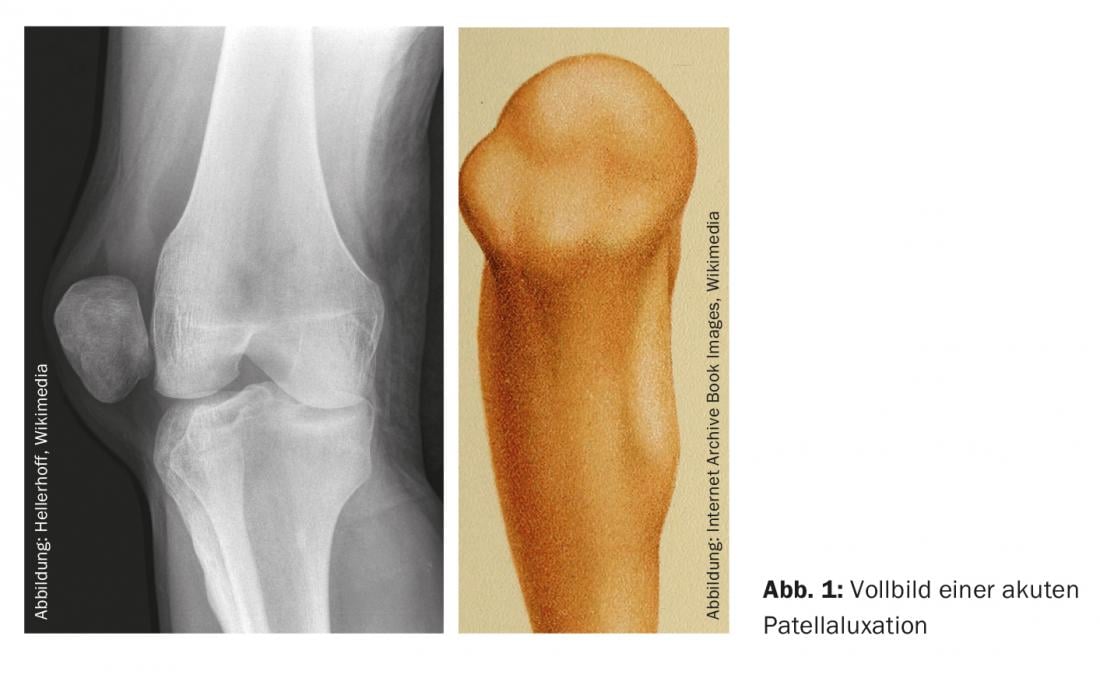
Contudo, esta situação clínica é bastante rara, pelo que é importante não perder esta patologia não tão rara, uma vez que requer tratamento específico. Queremos discutir o caminho a seguir.
No caso de um evento agudo no campo desportivo e se a luxação patelar não for reduzida espontaneamente, o prestador de cuidados primários encontrará um paciente com dores fortes e um joelho que é normalmente fixado em cerca de 45° de flexão. Após um exame mais atento, esta articulação mostrará a deformidade lateral típica, que precisa de ser reduzida o mais rapidamente possível. Tal como no ombro, isto é mais fácil quanto mais próximo o evento está do passado, por vezes basta uma rotação externa da perna e uma extensão cuidadosa. Uma elevação suave da borda patelar medial também pode ajudar. O tratamento inicial deve ser complementado com ligaduras, idealmente com fendas, e o protocolo PECH. Em certas situações, a redução deve ser realizada sob sedação curta ou sob anestesia local.
Segue-se o esclarecimento mais detalhado, uma vez que também deve ter lugar na prática. Assumimos que o deslocamento foi reduzido.
História médica
Na anamnese, a pessoa geralmente jovem, de acordo com as estatísticas frequentemente femininas, raramente falará de um trauma relevante. No caso dos esquiadores, pode ser um golpe com o interior do joelho contra um poste; nos desportos de contacto como o futebol e o andebol, por exemplo, pode ser uma colisão banal com a perna do adversário, novamente contra o interior do joelho; no caso dos jogadores de basquetebol, pode ser uma mudança de direcção ao driblar com um pé mais ou menos fixo (perna em rotação externa e joelho em posição de valgo, quase em extensão). Em estreita análise, foi envolvida uma poderosa estirpe de quadríceps.
O estalido da rótula bem como o regresso à posição normal são claramente notados pelo paciente – por vezes como um estalido interno (“duplo clique”). Todo o caso foi doloroso e o inchaço do joelho é rápido.
Investigação
Durante o exame – que geralmente tem lugar numa posição sentada ou mesmo deitada no sofá de exame devido a deficiência – o derrame evidente será perceptível. A extensão deve na realidade ser normal, excepto no caso de distúrbios relacionados com o casting, mas a flexão é normalmente limitada e mesmo dolorosa no final. A bateria de testes de estabilidade para todas as bandas será normal. Para isso, a palpação cuidadosa da patela será mediamente dolorosa. Se o teste de estabilidade da patela for realizado cuidadosamente na fase inicial, será observada uma reacção clara no teste de lateralização (“teste de apreensão lateral positiva da patela”).
Escusado será dizer que a articulação ferida é totalmente examinada, apesar de uma história bastante típica, a fim de excluir lesões de carácter semelhante à ruptura do quadríceps ou tendão patelar (geralmente sem derrame articular).
Tratamento
A quase sempre presente efusão articular convida a uma punção (de maior conforto). Isto é recomendado, mas só pode ter lugar após a realização de uma radiografia, uma vez que uma lesão óssea é uma contra-indicação quase absoluta para perfurar. Uma radiografia de patela axial, joelho lateral e patela axial deve portanto ser tirada para excluir uma avulsão óssea na borda patelar medial ou uma lesão condilar óssea. Na ausência de tais lesões, a punção pode ser efectuada sob esterilidade absoluta. Em caso de dúvida, é melhor não o fazer.
As fracturas são consideradas uma indicação absoluta de cirurgia de acordo com certos autores. Se tais estiverem presentes, recomendamos um encaminhamento especializado (ortopedista).
Uma ligadura de compressão, a colocação de uma tala de jeans ou mekron em extensão, a recomendação de aplicar regularmente durante 10-15 minutos pacotes de gelo ao longo do dia, muletas para alívio parcial a total de acordo com a sensação de dor, analgésicos ou AINEs se necessário, uma prescrição de fisioterapia com a recomendação de mobilização progressiva da articulação e activação dos músculos estabilizadores da patela, possivelmente com electroestimulação, bem como um pedido de esclarecimento por ressonância magnética concluem a primeira consulta.
As imagens devem ser mais ou menos rápidas. As visitas de acompanhamento para avaliar os progressos, discutir as imagens e determinar o próximo curso de acção têm lugar imediatamente a seguir.
Estabilização de Patella
Com deslocamento, a patela desloca-se 6-7 cm, quase exclusivamente lateralmente, pelo que não é difícil imaginar o que acontece às estruturas mediais dos tecidos moles. Estes devem ser sobrecarregados na mesma medida – e feridos em conformidade.
Nos últimos anos tem sido feita muita investigação e escrita sobre estruturas de estabilização da patela medial. O MPFL (“ligamento patelofemoral medial”) é um tecido reticular fino que se estende femoralmente entre a tuberosidade adutora e o epicôndilo medial até ao aspecto medial patelar da camada inferior do músculo vastus medialis obliquus (VMO). Mesmo passivamente, esta estrutura é responsável por 50-60% das forças estabilizadoras contra o deslocamento lateral da rótula. A ligação ao VMO proporciona uma estabilização dinâmica adicional.
A ressonância magnética permite avaliar o estado do MPFL, que de acordo com a literatura é ferido em 50-94% das deslocações agudas da patela. A RM também será capaz de detectar lesões de cartilagem (fracturas osteocondral) – outra indicação cirúrgica de acordo com a maioria dos autores. A ruptura do MPFL ainda é uma indicação relativa para sutura cirúrgica ou reconstrução (mais a tendência actual).
Segunda hora de consulta
O segundo encontro com o paciente deve ter objectivos muito claros:
- Discussão dos resultados da ressonância magnética
- Reavaliação clínica, especialmente pesquisa de factores favoráveis
- Determinação da futura estratégia terapêutica
Avaliada por radiologistas experientes, a RM deve mostrar claramente a presença de lesões osteocondrais (“floco-fractura”), corpos articulares livres, danos da cartilagem e o estado do sistema de fixação medial (retinaculum mediale, MPFL) não detectado no raio-X. Também deve ser fornecida informação sobre a arquitectura da trochlea (displasia trocofemoral) e toda a articulação patelofemoral (patela alta), que, para além da radiografia, fornece informação importante sobre os factores de risco.
O exame clínico renovado deverá agora também poder ter lugar numa posição de pé, comparando os lados. Para além da verificação dos resultados primários (derrame, flexão-extensão, estabilidade, etc.), são verificados factores predisponentes como a posição do eixo da perna (genua valga), anomalias de torção (aumento da anteversão femoral, torção tibial externa), malposição da tuberosidade tibial, elevação do ângulo Q acima dos 15°, fraqueza muscular (VMO), instabilidade patelar e frouxidão ligamentar geral.
Se o encaminhamento para especialistas for recomendado na presença de danos estruturais (exclusivamente lágrimas do MPFL) e factores claramente predisponentes, o tratamento estabelecido no primeiro encontro pode ser continuado em caso de recolocação.
Pode acontecer que um segundo furo de articulação seja útil. Se necessário, o joelheira pode ser substituído por uma ligadura especial “patela-estabilizadora” e o paciente pode ser movido cuidadosa e progressivamente para suportar o peso total sem muletas.
Desacordo sobre a terapia
Na luxação patelar traumática aguda – não confundir com luxação habitual – há um consenso sobre o diagnóstico. Isto não se aplica à terapia. A razão é o risco de recorrência, que é estimado em até 50% sem cirurgia, de acordo com vários estudos. No entanto, parece ser geralmente aceite iniciar uma terapia conservadora no primeiro evento sem danos ósseos ou cartilagíneos (como descrito acima). A duração deste tratamento controlado deve ser de cerca de seis semanas. Em indivíduos jovens activos com uma arquitectura esquelética razoavelmente normal da articulação patelofemoral, produz resultados satisfatórios. Pelo contrário, com variações significativas da forma, o risco de recorrência aumenta significativamente.
MPFL
Como já foi mencionado, o MPFL é actualmente um importante foco de investigação. A localização exacta da lesão deste estabilizador – patelar, médio, femoral – também parece desempenhar um papel. A área com maior probabilidade de cicatrização (o que equivale a uma melhor estabilização) é onde o MFPL e o VMO se sobrepõem, e a área com pior probabilidade é a da fixação femoral.
Quando se trata de cirurgia, a tendência actual é a reconstrução em vez de suturar o ligamento lesionado. No entanto, esta intervenção ainda não faz parte da rotina ortopédica e, por conseguinte, só é levada a cabo por especialistas no problema.
Conclusão
Os médicos de clínica geral ou pediatras são repetidamente confrontados nas suas horas de consulta com (principalmente) jovens que procuram conselhos devido a um inchaço do joelho pela primeira vez (após um acidente desportivo geralmente não muito espectacular). A luxação patelar também deve ser considerada entre as possíveis causas de tal desordem. Juntamente com a ruptura do ligamento cruzado anterior e o rompimento agudo do menisco, é a causa mais comum de derrame articular. A dificuldade em fazer o diagnóstico clinicamente reside no facto de que, após um deslocamento agudo, a redução ocorre muito frequentemente de forma espontânea.
A situação é diferente se o colega agir como supervisor de eventos desportivos (uma actividade absolutamente gratificante) ou ocasionalmente trabalhar numa ala de emergência (também uma actividade bastante interessante). Neste cenário, a probabilidade de um quadro clínico completo e mesmo radiográfico do problema aumentaria. De acordo com a literatura, a incidência é de 6 por 100.000 em toda a população, 29 por 100.000 em jovens de 10-17 anos e chega a 104 por 100.000 mulheres jovens activas. Portanto, o sofrimento não é assim tão raro.
Embora o diagnóstico da luxação patelar aguda seja relativamente claramente sistematizado, o seu tratamento continua a ser controverso. Cirurgia conservadora ou imediata? As opiniões dividem-se a este respeito. No entanto, existem boas directrizes para ambos os caminhos, e após uma estratégia conservadora não ter conduzido ao sucesso, ainda é possível recorrer à solução cirúrgica no caso de um problema de recorrência.
Finalmente, deve ser salientado que a gestão da luxação habitual da patela deve ser conduzida de acordo com outros critérios.
PRÁTICA DO GP 2017; 12(6): 4-6