O eczema atópico é uma doença cutânea crónica recorrente baseada numa disfunção geneticamente determinada da barreira epidérmica. Cada quinta a sexta criança da civilização ocidental é hoje afectada por esta condição de eczema. Os efeitos podem ser inflamação crónica e comichão excruciante, combinados com distúrbios do sono. Existe uma ameaça de retardamento do crescimento e do desenvolvimento. Isto tem consequências sociais para toda a família. O artigo seguinte dá uma visão geral das causas, clínica e opções de tratamento em bebés.
Não é principalmente uma reacção alérgica, mas uma perturbação geneticamente determinada da barreira epidérmica que é o factor causador em doentes com dermatite atópica. As mutações de filaggrina são relevantes para a gravidade da doença e também definem a probabilidade de associação com a asma alérgica. Conduzem a um defeito de barreira cutânea com aumento da penetração de alergénios transcutâneos, perda de água transepidérmica e pele seca consecutiva. Vários factores desencadeantes podem agravar o eczema (Quadro 1).

Muitas vezes os factores desencadeantes são erradamente interpretados como a causa do eczema e os pais ligam a expectativa de uma cura a vários esforços de eliminação, o que é demonstrado, por exemplo, em dietas radicais, mesmo ameaçadoras para a saúde e a rejeição de vacinações. No entanto, é importante lembrar que, ao contrário da crença comum, apenas uma proporção relativamente pequena de bebés afectados tem alergias alimentares relevantes (máx. 20%). O papel das alergias alimentares é, portanto, muito sobrestimado pelos pais (e muitas vezes também pelos médicos). Além disso, a incidência de dermatite atópica é a mesma nas pessoas vacinadas e não vacinadas. Pelo contrário, a não-vacinação injustificada de crianças com eczema conduz a um perigo adicional.
Em princípio, a dermatite atópica tem um bom prognóstico. Cura em três quartos dos casos até à idade de dez anos. Aproximadamente um terço das crianças desenvolve mais tarde rinoconjuntivite alérgica e/ou asma alérgica.
Clínica
A dermatite atópica pode desenvolver-se em bebés a partir do eczema inicial do couro cabeludo seborreico. No entanto, os sintomas característicos são normalmente encontrados apenas a partir do terceiro mês de vida. Uma característica central é a comichão. No corpo, o tronco (sem a zona das fraldas) e as extremidades são tipicamente afectados. A cabeça e a pele facial são mais severamente afectadas, muitas vezes com eczema da bochecha superinfectada bacterialmente (Fig. 1 e 2). Como variante, o eczema atópico numular pode ser observado em aproximadamente 10 -15% das crianças.
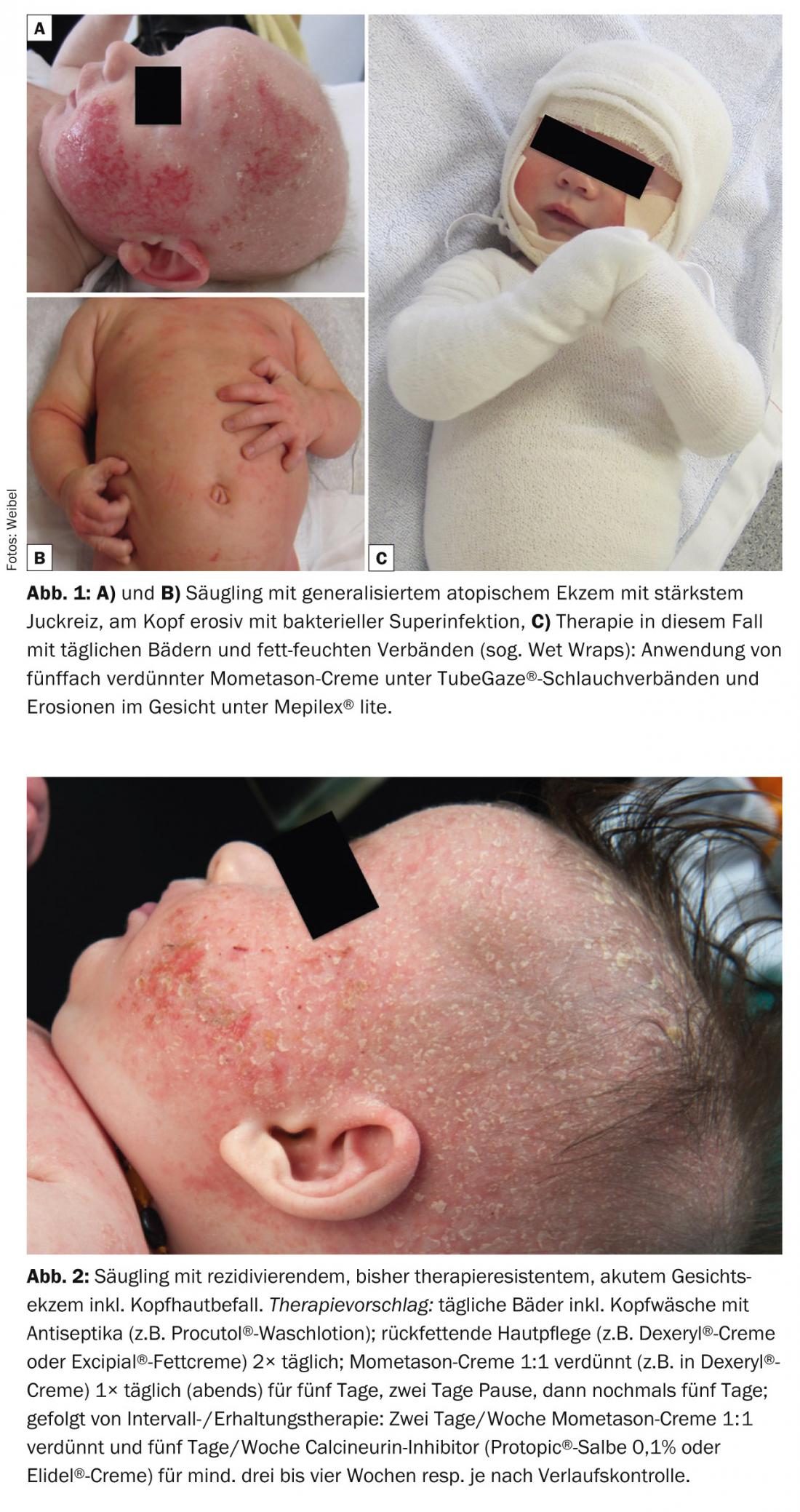
As complicações bacterianas são comuns em bebés: A colonização com Staphylococcus aureus é de 90-100% (em comparação com 20-25% nos bebés de controlo). Especialmente na zona da cabeça, isto pode causar eczema e pioderma chorosos e impetiginalizados. Um único ciclo de tratamento com antibióticos orais é muitas vezes muito eficaz, especialmente em crianças pequenas. No entanto, é importante implementar ao mesmo tempo uma terapia anti-inflamatória tópica e cuidados de pele anti-sépticos.
Eczema herpeticatum com pequenas erosões e vesículas agrupadas que rapidamente se transformam em pústulas e crostas deve ser urgentemente conhecido e reconhecido como uma complicação.
Em bebés, um diagnóstico alergológico é útil se houver eczema atópico grave e persistente, provas de reacções do tipo alérgico imediato, tais como angioedema, urticária, vómitos, etc., ou se houver uma falha no desenvolvimento.
Como tratar?
O objectivo de controlar o eczema durante o maior tempo possível e de o trazer para a cura ao longo do tempo pode ser alcançado com uma combinação de diferentes abordagens terapêuticas. O princípio orientador “nenhuma tolerância para o eczema” é central no que diz respeito a um bom prognóstico com a prevenção da cronificação do eczema; a gestão proactiva é indicada. Por um lado, é importante restaurar a barreira epidérmica através de uma terapia básica adaptada (limpeza da pele e cuidados de reposição de lípidos). Além disso, a profilaxia e o tratamento de superinfecções cutâneas por meio de terapia básica adaptada, incluindo um tratamento com um antibiótico especial, deve ser enfatizado. A limpeza regular da pele e a terapia local anti-inflamatória (anti-sépticos, antibióticos, corticosteróides) devem ser enfatizadas. Finalmente, uma terapia anti-inflamatória consistente com o objectivo de curar rapidamente os surtos de eczema e prevenir novos surtos é um princípio importante.
A terapia básica é adaptada à fase do eczema, à localização e à idade da criança. A limpeza e hidratação regular da pele através de banhos diários tépidos com um aditivo de óleo é de grande importância, especialmente na infância. Ao remover suavemente microorganismos, crostas e resíduos de emolientes, o banho neutraliza a colonização microbiana desfavorável da pele, hidrata-a e melhora a penetração dos produtos de cuidado da pele subsequentemente aplicados. Os primeiros dez minutos após o banho permitem uma melhor absorção tópica na epiderme, pelo que os produtos devem ser aplicados durante este período. E por último, mas não menos importante, o banho é simplesmente divertido para muitas crianças e ajuda-as a adormecer a seguir. Além disso, se houver uma tendência para a superinfecção bacteriana, a utilização de uma loção de lavagem anti-séptica e amiga da pele (por exemplo, com triclosan) pode ser útil. O produto de tratamento hidratante, especialmente o seu conteúdo lipídico, deve ser escolhido individualmente (base de creme para chorar eczema agudo). Deve certificar-se de que contém o mínimo possível de conservantes e emulsificantes e sem fragrâncias. Os agentes externos que contêm ureia devem ser evitados nas crianças devido a irritações frequentes (ou dependendo do tipo de pele).
Combater a inflamação
Durante mais de cinco décadas, os corticosteróides tópicos foram agora estabelecidos na terapia local de dermatite atópica e podem geralmente ser utilizados com segurança. No entanto, ao prescrever estes produtos, a “conversa de cortisona” com os pais não pode ser evitada em casos de fobia generalizada aos esteróides. É aconselhável abordar diferentes aspectos (Tab. 2).

Em princípio, uma única aplicação diária é suficiente (melhor à noite, após o banho), pois os esteróides tópicos formam um depósito no estrato córneo. Deve usar esteróides que sejam suficientemente fortes para lidar com o eczema dentro de cinco dias. Em bebés jovens, recomenda-se corticosteróides diluídos de classe de força III ou preparações de classe de força I-II. Na fase aguda, vale a pena ter cinco dias consecutivos de tratamento, seguidos de dois dias de descanso, etc. Se ocorrer uma melhoria, pode ter lugar uma redução para a chamada terapia de intervalo de, por exemplo, dois a três dias de tratamento por semana (Fig. 2).
Em casos com eczema extensivo grave, vale a pena utilizar esteróides tópicos sob envoltórios/bandagens húmidos (os chamados “esteróides”). Wet Wraps with TubeGaze®, TubiFast Garments), cujo efeito pode ser muito impressionante (Fig. 1) . A evaporação da humidade ajuda a pele inflamada e aumenta a hidratação. Em casos crónicos, o envolvimento de um prestador de cuidados especializado ou Kispex pode ajudar a alcançar um avanço decisivo.
Os corticosteróides tópicos não devem ser interrompidos abruptamente, mas eliminados lentamente (prevenção de ressalto). Isto é feito reduzindo a duração da aplicação (por exemplo, para 2 dias/semana) (Fig. 2). Esta é uma terapia proactiva com o objectivo de prevenir novos surtos de eczema sem o medo de efeitos secundários típicos dos esteróides, tais como a atrofia cutânea. Para eczema persistente mas já bem controlado, esta terapia proactiva também pode ser feita com inibidores tópicos de calcineurina, tais como pomada Protopic® ou creme Elidel®. A sua eficácia tem sido comprovada em crianças. A eficácia da pomada Protopic® 0,1% corresponde aproximadamente à de um corticosteróide classe II, a de um creme Elidel® a um corticosteróide classe I. Ao contrário dos corticosteróides, a síntese de colagénio não é afectada por estes imunomoduladores. Por conseguinte, não há risco de atrofia da pele mesmo com uma utilização a longo prazo sem pausa. As infecções da pele com vírus de herpes simplex, bem como Mollusca contagiosa ou HPV significam uma contra-indicação para pomada Protopic® ou creme Elidel®.
Os inibidores de calcineurina são particularmente adequados para eczema moderado sem superinfecção microbiana em regiões com pele mais fina (zona das fraldas, rosto, pálpebras) – por exemplo, como terapia de manutenção. (Fig. 2). Embora não oficialmente licenciados para utilização abaixo dos 24 meses de idade e em princípio como terapêutica de segunda linha, os inibidores de calcineurina são ideais para o controlo e cura a longo prazo da pálpebra persistente, bochecha e eczema perioral na infância. Felizmente, estão agora disponíveis mais dados de segurança para inibidores de calcineurina, inclusive em crianças. Até agora, não foi detectado um único caso de malignidade. É no entanto necessário abordar a questão da segurança dos inibidores de calcineurina com os pais. Deve notar-se um efeito imunossupressor sinérgico dos inibidores da calcineurina em combinação com a exposição UV, para que as preparações sejam utilizadas à noite e acompanhadas por medidas adequadas de protecção solar.
As regras mais importantes para um tratamento bem sucedido na dermatite atópica são mostradas no Quadro 3.

O que fazer com o eczema grave e os pais que preferem medicina alternativa?
Mostrar aos pais que querem renunciar a uma terapia eficaz para uma criança gravemente afectada e utilizar apenas medidas médicas alternativas os perigos da sua abordagem. Estas crianças podem desenvolver distúrbios do sono dos quais podem sofrer para toda a vida. O crescimento das crianças também pode ser prejudicado, e o risco de doenças como a TDAH ou certas deficiências imunitárias aumenta.
Leitura adicional:
- Höger PH: Dermatologia pediátrica. Diagnóstico e terapia diferencial em crianças e adolescentes. Stuttgart: Schattauer 2011.
- Tilles G, Wallach D, Taieb A: Terapia tópica da atopicdermatite: controvérsias de Hipócrates a imunomoduladores tópicos. J Am Acad Dermatol 2007; 56: 295-301.
- Eczema atópico em crianças: Gestão do eczema atópico em crianças desde o nascimento até à idade de 12 anos. NICE Clinical Guidelines, 2007.
- Luger T, Nieto A: creme Pimecrolimus 1% em bebés com dermatite atópica leve a moderada: resultados de eficácia e segurança de um estudo aleatório de 5 anos. 12º Congresso Mundial de Dermatologia Pediátrica, 27 de Setembro de 2013, Madrid.
CONCLUSÃO PARA A PRÁTICA
- No caso de eczema agudo persistente (por exemplo, área facial), uma superinfecção bacteriana é
- (S. aureus) é relevante e uma única terapia antibiótica oral é eficaz.
- Só a terapia tópica com corticosteróides também reduz a colonização de S. aureus da pele.
- O banho diário curto seguido da aplicação de creme é essencial para um tratamento de eczema bem sucedido.
- Os corticosteróides tópicos devem ser utilizados proactivamente e continuados como terapia intervalada (2 dias/semana) por um período de tempo mais longo após tratamento agudo.
- Os inibidores de calcineurina são particularmente adequados em bebés com eczema já controlado sem superinfecção em regiões com pele mais fina (zona das fraldas, região dos olhos, face) – também a longo prazo para prevenir recidivas.
DERMATOLOGIE PRAXIS 2014; 24(6): 16-22