O termo inteligência artificial remonta aos anos 50. século XX e engloba um conjunto de tecnologias que permitem a um computador imitar as características típicas da inteligência humana. Inicialmente, foram depositadas grandes esperanças nestas tecnologias e foram feitas tentativas iniciais para as estabelecer na medicina. No início do No século XXI, a investigação sobre a IA em medicina foi bastante silenciosa devido aos resultados inicialmente sóbrios. No entanto, vários desenvolvimentos importantes abriram o caminho para o avanço da tecnologia.
O termo inteligência artificial teve origem nos anos 50 e engloba um conjunto de tecnologias que permitem a um computador emular características típicas da inteligência humana [1]. Inicialmente, foram depositadas grandes esperanças nestas tecnologias e foram feitas tentativas iniciais para as estabelecer na medicina. Exemplos dos anos 70 são programas para a identificação de bactérias em doenças infecciosas [2] ou para o prognóstico de doenças coronárias [3]. Uma certa desilusão ocorreu nos anos 90: um editorial [4] no famoso jornal New England Journal of Medicine deu aos programas de diagnóstico assistidos por computador disponíveis na altura uma nota “C”, que corresponde aproximadamente a um “3” no sistema de classificação suíço. Estes programas produziram um falso diagnóstico em 30 a 50 por cento dos casos, o que dificultou a sua utilização e aceitação na clínica. No início do século XXI, a investigação sobre inteligência artificial em medicina era bastante silenciosa devido aos resultados inicialmente sóbrios. No entanto, vários desenvolvimentos importantes abriram o caminho para o avanço da tecnologia.
Aprendizagem profunda
Por um lado, tem havido uma expansão constante na utilização de registos médicos electrónicos. Os computadores ganharam assim acesso a grandes conjuntos de dados médicos. A grande quantidade de dados permitiu criar e desenvolver ainda mais uma nova geração de programas de inteligência artificial. Estes programas foram desenvolvidos nos anos 2010 e estão agora resumidos sob o termo Aprendizagem Profunda . Isto é entendido como sendo algoritmos baseados em redes neurais artificiais que podem reconhecer padrões em grandes quantidades de dados com alta precisão. Notavelmente – e com grande significado para a medicina – estes programas têm uma notável capacidade de reconhecer estruturas em imagens [5]. Em comparação directa com os telespectadores humanos, os computadores demonstraram um desempenho muito melhor no reconhecimento de padrões em imagens, abaixo da taxa de erro humano de 5% [6]. Um grupo de investigação da Universidade de Stanford na Califórnia aplicou tecnologia de Aprendizagem Profunda no campo da dermatologia em 2017. Num papel inovador, foi demonstrado que os computadores estão ao nível dos dermatologistas na detecção de lesões cutâneas malignas [6]. Desde esta publicação há quatro anos, tem havido uma proliferação de novos artigos relatando resultados semelhantes numa vasta gama de disciplinas de diagnóstico (por exemplo, em patologia ou radiologia [7–10]). Paralelamente ao reconhecimento da imagem – e com um significado igualmente vasto para a medicina – a tecnologia de aprendizagem profundatambém levou a avanços no reconhecimento da fala nos últimos anos [11]. Isto significa que os computadores podem cada vez mais compreender e analisar dados médicos escritos em linguagem natural (relatórios de quitação, relatórios de diagnóstico, etc.) ou mesmo escrever eles próprios textos [12]. Em resumo, pode dizer-se o seguinte: Graças aos registos médicos electrónicos, o computador tem um acesso mais amplo aos dados médicos que ainda se encontram predominantemente de forma não estruturada (imagens ou texto). Uma tecnologia (Deep Learning) pode processar eficazmente estes dados não estruturados e é assim capaz de emular cada vez mais actividades médicas (diagnóstico, decisão terapêutica ou elaboração de um relatório de saída).
Até que ponto e em que prazo estas novas tecnologias irão influenciar a medicina permanece uma questão em aberto. Na próxima secção, iremos explorar estas questões e prestar especial atenção às oportunidades e riscos da inteligência artificial na prática médica diária (Tab. 1).

Utilização de IA na prática clínica diária: concurso para o profissional médico?
Existe actualmente um interesse crescente na utilização da inteligência artificial (IA) para complementar, melhorar ou mesmo substituir a inteligência diagnóstica do médico. Os defensores da IA esperam que tais tecnologias possam melhorar a eficiência do diagnóstico, bem como a precisão do diagnóstico (com menos sub e sobre-diagnóstico) [13].
No entanto, outros argumentaram que isto criará uma carga adicional de informação durante uma hora de consulta já sobrecarregada. Poderia fazer muito pouco para melhorar os resultados dos pacientes, os níveis de stress dos médicos de clínica geral ou a posição financeira do serviço de saúde. Estes argumentos baseiam-se por vezes na experiência com os sistemas existentes que apoiam os médicos em actividades como a detecção de interacções medicamentosas e frequentemente não conseguem convencer devido a falsos alarmes ou intervenções não relevantes [14].
No entanto, com uma nova geração de sistemas de IA, é de esperar que estes se estabeleçam na prática clínica diária a longo prazo. A razão reside principalmente na capacidade destes sistemas para estudar um número ilimitado de casos e assim aperfeiçoar um algoritmo de diagnóstico. Um radiologista, por exemplo, tem acesso a um grande mas depois limitado número de imagens radiológicas durante a sua formação e também actividade profissional, que pode utilizar para aguçar as suas capacidades de diagnóstico. Em contraste, os computadores têm acesso a todas as imagens radiológicas potencialmente adquiridas em um ou mais hospitais. O computador pode, assim, recorrer a imagens radiológicas e descobertas de centenas de radiologistas, emulando efectivamente, embora indirectamente, o seu conhecimento colectivo. Um único radiologista tem assim uma desvantagem em relação a um computador.
Estas novas gerações de sistemas de IA não têm necessariamente de funcionar autonomamente (sem supervisão médica), uma vez que já são utilizados em oftalmologia para o diagnóstico de retinopatia diabética [9]. Em vez disso, a IA apoiará actividades médicas, por exemplo em sistemas de IA radiológica que dão prioridade às imagens radiológicas ainda a avaliar de acordo com a gravidade no fundo ou em sistemas de assistência baseados na IA que alertam o radiologista para uma fractura na imagem radiológica e aumentam comprovadamente a precisão do diagnóstico [17]. Se os especialistas irão realmente aceitar e utilizar esta ajuda de IA ainda é uma questão em aberto neste momento. Em qualquer caso, os não especialistas, médicos de clínica geral, médicos em formação e outro pessoal médico serão autorizados pela IA a realizar eles próprios exames de diagnóstico complexos.
Deve-se notar aqui, contudo, que um sistema de IA nunca pode substituir completamente o médico, uma vez que o sistema carece de empatia e compaixão para com o paciente por enquanto. Um médico deve compreender o contexto do paciente e aceitar as circunstâncias sociais e psicológicas com empatia, cuidado e compaixão. O conhecimento explícito sobre o valor preditivo dos sintomas pode ser ensinado a um sistema de IA, mas que aprende como ganhar a confiança de uma pessoa é improvável nesta fase.
Melhorar a qualidade da medicina
No entanto, os sistemas de IA devidamente aplicados poderiam trazer um aumento da qualidade dos cuidados médicos. Os sistemas de IA não apresentam fadiga e garantem um desempenho de diagnóstico constante independentemente da hora do dia ou do volume do paciente. A IA pode monitorizar os processos médicos em segundo plano e tomar medidas correctivas. Otimamente, a IA poderia levar a economias de tempo significativas e, assim, melhorar a qualidade da relação paciente-médico. Em termos concretos, os médicos poderiam deixar os exames de rotina para a IA e dedicar mais tempo a falar com os pacientes. Um exemplo da prática dos médicos de clínica geral seria o aconselhamento de um paciente com diabetes mellitus tipo 2. Actualmente, os médicos de clínica geral passam muito tempo a recolher informação de várias fontes, por exemplo, a ler relatórios de alta hospitalar ou de internamento, a analisar testes de sangue dos últimos meses e a procurar directrizes clínicas. Em contraste, os sistemas de assistência à IA poderiam preparar automaticamente as coisas mais importantes e indicar os riscos e medidas com base no perfil de risco individual do paciente. Assim, os sistemas de IA poderiam também desempenhar um papel importante na prevenção. Estes sistemas poderiam proactivamente sugerir consultas se determinarem que um paciente com diabetes mellitus tipo 2 está em risco acrescido de desenvolver uma complicação diabética específica e justifica uma intervenção.
IA no GP
Os sistemas baseados na IA também trazem conhecimentos de diagnóstico de apoio aos cuidados primários. Uma imagem de uma lesão de pele é suficiente para diagnosticar a sua etiologia por meio de um sistema de IA. As imagens poderiam ser capturadas numa clínica de GP e enviadas para um sistema especializado de dermatologia AI para análise oportuna [6]. Os doentes de baixo risco receberiam garantias imediatas, enquanto os doentes com maior risco de melanoma poderiam ser encaminhados imediatamente para um dermatologista e não ter de esperar muito tempo, uma vez que os especialistas apenas vêem casos seleccionados. Este conceito não se limita apenas ao campo da dermatologia, mas também na interpretação de muitos outros dados complexos de doentes, por exemplo, digitalizações de retina, radiografias ou imagens de ultra-sons. Muitas destas imagens podem em breve ser recolhidas e analisadas com equipamento e IA relativamente baratos. Um bom exemplo é uma nova geração de pequenos dispositivos de ultra-sons que se ligam directamente ao smartphone e podem analisar uma grande variedade de sistemas de órgãos através da AI [18].
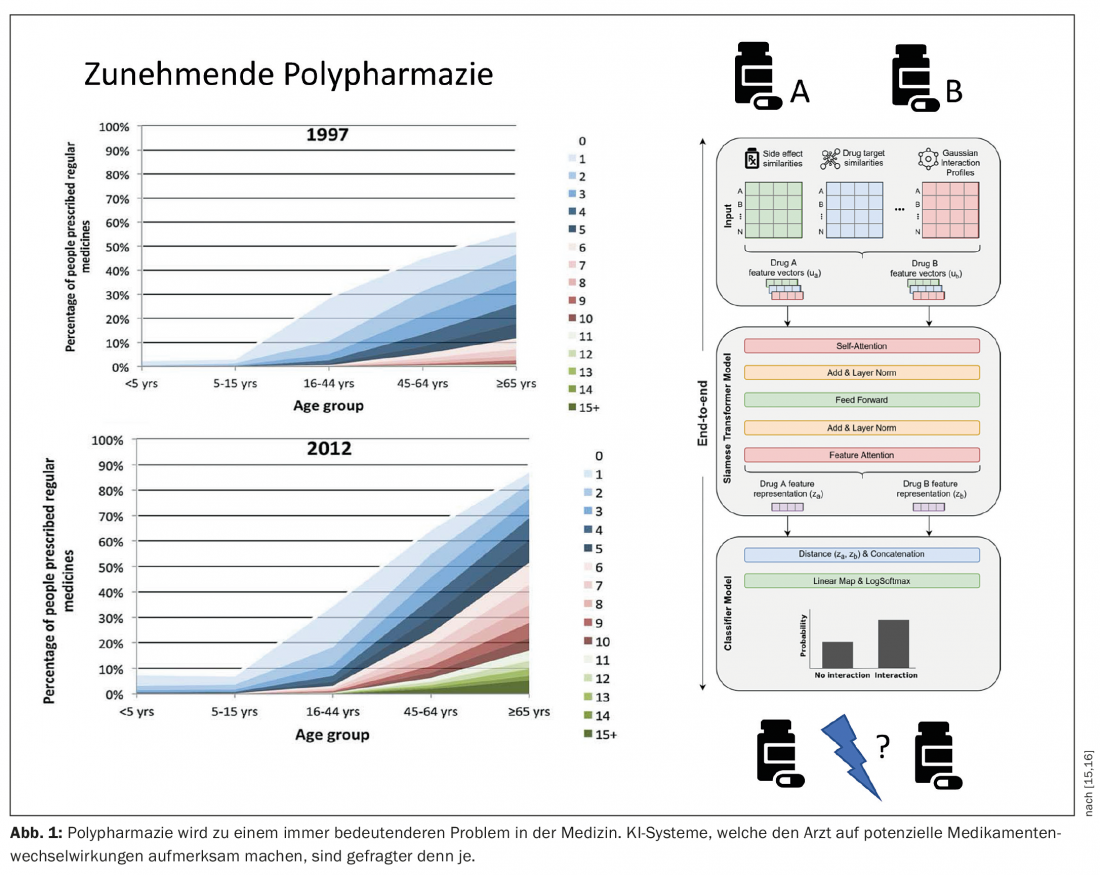
Outras aplicações também são relevantes. Por exemplo, as novas abordagens para a detecção da interacção medicamentosa baseadas em algoritmos de aprendizagem profunda mostram potencial. A polifarmácia é um problema crescente na medicina familiar com um elevado risco de interacções adversas de medicamentos. Os sistemas de IA que apoiam o médico podem desempenhar um papel importante na detecção e também na prevenção (Fig. 1) [15,16].
No entanto, um obstáculo à implementação segura e generalizada de sistemas de IA nas práticas de GP e em muitas outras áreas da medicina é a introdução de dados frequentemente inadequada. Nos cuidados de saúde, o processo raramente é automatizado e depende frequentemente de médicos que não dispõem de tempo para introduzir os dados. Sem dados correctos e actualizados, os sistemas de IA não têm a informação necessária para gerar um algoritmo de trabalho para uma tomada de decisão correcta [19]. Especialmente na medicina geral, são ainda necessários muitos esforços para melhorar a situação dos dados em conformidade.
Caixa Preta Natureza e Polarização Sistemática da IA
O desenvolvimento de algoritmos de aprendizagem profundadá aos computadores a capacidade de explorar associações cada vez mais complexas. Os algoritmos de aprendizagem profundabaseiam-se na ideia de um cérebro “computorizado”. No entanto, os processos neurais que ocorrem no sistema nem sempre são compreensíveis para os humanos (a IA é uma “caixa negra”). Isto torna a interpretação dos resultados mais difícil. Isto, por sua vez, pode levar a uma redução da confiança no sistema e, assim, tornar a integração na prática clínica mais difícil [19]. Além disso, um sistema de IA é apenas tão bom quanto os dados que lhe são fornecidos; se os dados estiverem errados ou distorcidos, pode conter enviesamentos sistemáticos. O risco de uma declaração incorrecta sistemática do sistema de IA torna-se assim maior. Por exemplo, os pacientes com baixo estatuto socioeconómico podem receber menos testes diagnósticos e medicamentos para doenças crónicas e ter acesso limitado aos cuidados de saúde. Um sistema de IA tem assim apenas uma quantidade limitada de informação sobre esta população de doentes e pode sugerir uma intervenção necessária mais tarde do que para os doentes que visitam regularmente o médico [20].
Por outro lado, os profissionais médicos não são imunes a preconceitos. A tomada de decisões clínicas depende muitas vezes em parte de um conjunto de “regras do polegar” e algoritmos. Sheringham et al. [21] mostrou, por exemplo, que os médicos de clínica geral britânicos não eram mais propensos a diagnosticar pacientes com sintomas de alto risco de cancro do que os pacientes com sintomas de baixo risco. Foi também demonstrado que pacientes com os mesmos sintomas são tratados ou esclarecidos de forma diferente [21].
Um sistema de IA pode potencialmente sintetizar e interpretar objectivamente todos os dados disponíveis no registo médico electrónico, o que é impossível para o médico devido à vasta quantidade de dados. A interacção entre médico/IA é sinérgica e oferece a oportunidade de mitigar o preconceito e alcançar melhores cuidados ao paciente.
Dados abertos – implicações para a IA, protecção de dados e segurança
Os dados abertos são uma tendência que se está a tornar cada vez mais importante também nos cuidados de saúde. Uma grande vantagem dos Dados Abertos é que os dados de ensaios clínicos e outras fontes podem ser utilizados, reanalisados, partilhados e combinados com outros dados. Dados Abertos facilita a colaboração científica, enriquece a investigação, melhora a capacidade analítica para tomar decisões e assegura um progresso muito mais rápido na medicina. Por exemplo, o MIMIC-IV é um conjunto de dados contendo dados de saúde não identificáveis sobre mais de 60.000 pacientes de cuidados intensivos no Centro Médico de Beth Israel Deaconess de 2008 a 2019 e está disponível ao público [22].
Os dados abertos estão a alimentar a IA, o que depende de conjuntos de dados muito grandes de doentes. Este aspecto conduzirá inevitavelmente a uma convergência dos sistemas de saúde, pelo menos ao nível dos dados, de modo a que sejam recolhidos dados suficientes para a IA na rede de hospitais. Esta “transparência de dados” poderia conduzir a mais efeitos positivos a longo prazo, tais como um melhor controlo de custos no sistema de saúde.
A dependência dos dados também tem os seus inconvenientes. Os dados médicos contêm informação altamente sensível que deve ser protegida por razões de protecção de dados e, à primeira vista, representa uma grande barreira aos Dados Abertos. Assim, a utilização de Dados Abertos requer um equilíbrio cuidadoso entre o livre acesso e a privacidade do paciente. Para responder a estes desafios de segurança e protecção de dados, deve ser dada grande ênfase às salvaguardas legais (“acordos de utilização de dados”), algoritmos avançados de encriptação e pseudo-anonimização de dados pessoais. Os sistemas de IA em geral devem garantir a protecção e segurança dos dados e estabelecer normas de boa governação [23].
Conclusão
A utilização de sistemas de IA na prática médica para um diagnóstico e terapia mais eficientes requer a aceitação e o apoio dos médicos. Antes da sua utilização, deve assegurar-se que a combinação de médicos-agonistas traz um benefício aos cuidados do paciente, inclusive reduzindo o fardo para os médicos e sem criar incerteza para os pacientes. O que é necessário agora é uma investigação da IA que examine holisticamente e ilumine sistematicamente as consequências para a prática clínica diária.
Mensagens Take-Home
- A inteligência artificial é um campo em crescimento que terá um grande impacto na medicina de amanhã.
- Uma compreensão básica da inteligência artificial é crucial para a sua correcta implementação na prática clínica.
- O apoio da actividade médica pela inteligência artificial leva a uma potencial melhoria da qualidade e alívio do tempo.
- A inteligência artificial não é infalível. Novos sistemas promissores são o tema da investigação actual, mas ainda têm dificuldades de implementação na aplicação clínica geral.
Agradecimentos
Agradecemos a Lukas Bachmann, MD, pela sua revisão construtiva do artigo.
Literatura:
- McCarthy J, Minsky ML, Rochester N, Shannon CE: A Proposal for the Dartmouth Summer Research Project on Artificial Intelligence, 31 de Agosto de 1955. AI Magazine 1955; 27(4): 12.
- Shortliffe EH, Buchanan BG: Um modelo de raciocínio inexacto em medicina. Mathematical Biosciences 1975; 23(3): 351-379.
- Rosati RA, McNeer JF, Starmer CF, et al: Um novo sistema de informação para a prática médica. Arch Intern Med 1975; 135(8): 1017-1024.
- Kassirer JP: Um boletim de diagnóstico assistido por computador – a nota: C. N Engl J Med 1994; 330(25): 1824-1825.
- Langlotz CP, Allen B, Erickson BJ, et al: A Roadmap for Foundational Research on Artificial Intelligence in Medical Imaging: A partir da Oficina da Academia de 2018 NIH/RSNA/ACR/ACR. Radiologia 2019; 291(3): 781-791.
- Esteva A, Kuprel B, Novoa RA, et al: Classificação a nível dermatologista do cancro de pele com redes neurais profundas. Natureza 2017; 542(7639): 115-118.
- Kooi T, Litjens G, van Ginneken B, et al: Aprendizagem profunda em grande escala para a detecção de lesões mamográficas auxiliadas por computador. Med Image Anal 2017; 35: 303-312.
- Gulshan V, Peng L, Coram M, et al: Desenvolvimento e Validação de um Algoritmo de Aprendizagem Profunda para a Detecção de Retinopatia Diabética em Fotografias de Fundo de Retina. JAMA 2016; 316(22): 2402-2410.
- De Fauw J, Ledsam JR, Romera-Paredes B, et al: Aprendizagem profunda clinicamente aplicável para o diagnóstico e encaminhamento na doença da retina. Nat Med 2018; 24(9): 1342-1350.
- van der Laak J, Litjens G, Ciompi F: Aprendizagem profunda em histopatologia: o caminho para a clínica. Nat Med 2021; 27(5): 775-784.
- Li Y, Rao S, Solares JRA et al: BEHRT: Transformer for Electronic Health Records. Rep. Sci 2020; 10(1): 7155.
- Nooralahzadeh F, Gonzalez NP, Frauenfelder T, et al: Progressive Transformer-Based Transformer-Based Generation of Radiology Reports. arXiv preprint arXiv:210209777; 2021.
- Summerton N, Cansdale M.: Inteligência artificial e diagnóstico na prática geral. Br J Gen Pract 2019; 69(684): 324-325.
- Embi PJ, Leonard AC: Avaliação da fadiga de alerta ao longo do tempo para alertas de ensaios clínicos baseados em EHR: resultados de um estudo controlado aleatório. J Am Med Inform Assoc 2012; 19(e1): e145-148.
- Schwarz K, Allam A, Gonzalez NAP, Krauthammer M: AttentionDDI: Siamese Attention-based Deep Learning method for drug-drug interaction predictions. ArXiv. 2020; abs/2012.13248.
- Moriarty F, Hardy C, Bennett K, et al: Tendências e interacção da polifarmácia e prescrição potencialmente inadequada nos cuidados primários durante 15 anos na Irlanda: um estudo transversal repetido. BMJ Aberto 2015; 5(9): e008656.
- Rainey C, McConnell J, Hughes C, et al: Artificial intelligence for diagnosis of fractures on plain radiographs: A scoping review of current literature. Intelligence-Based Medicine 2021; 5: 100033.
- Buonsenso D, Pata D, Chiaretti A: surto de COVID-19: menos estetoscópio, mais ultra-som. Lancet Respir Med 2020; 8(5): e27.
- Liaw W, Kakadiaris IA: Primary Care Artificial Intelligence: A Branch Hiding in Plain Sight. Ann Fam Med 2020; 18(3): 194-195.
- Obermeyer Z, Powers B, Vogeli C, Mullainathan S.: Dissecação do preconceito racial num algoritmo utilizado para gerir a saúde das populações. Ciência 2019; 366(6464): 447-453.
- Sheringham J, Sequeira R, Myles J, et al: Variations in GPs’ decisions to investigate suspected lung cancer: a factorial experimentating using multimedia vignettes. BMJ Qual Saf 2017; 26(6): 449-459.
- Johnson ABL, Pollard T, Horng S, et al: MIMIC-IV (versão 1.0). PhysioNet0 2021; doi: 10.13026/s6n6-xd98.
- Kobayashi S, Kane TB, Paton C: The Privacy and Security Implications of Open Data in Healthcare. Yearb Med Inform 2018; 27(1): 41-47.
PRÁTICA DO GP 2021; 16(11): 6-10