Numa proporção considerável de doentes renais que necessitam de diálise, os níveis elevados de tensão arterial são largamente responsáveis pelo estádio avançado da doença. A terapia anti-hipertensiva pode reduzir o risco de disfunção renal em fase terminal.
A maioria das doenças renais está associada à hipertensão arterial e, inversamente, as pessoas com hipertensão têm um risco acrescido de desenvolver doenças renais. As interacções nesta estrutura são complexas e têm a ver com o controlo da pressão arterial e do equilíbrio dos fluidos através da produção hormonal e urinária do rim. Isto reflecte-se, entre outras coisas, no facto de a insuficiência renal levar a uma sobrecarga de fluidos e pressão na corrente sanguínea.
A tensão arterial elevada aumenta o risco de lesão renal terminal
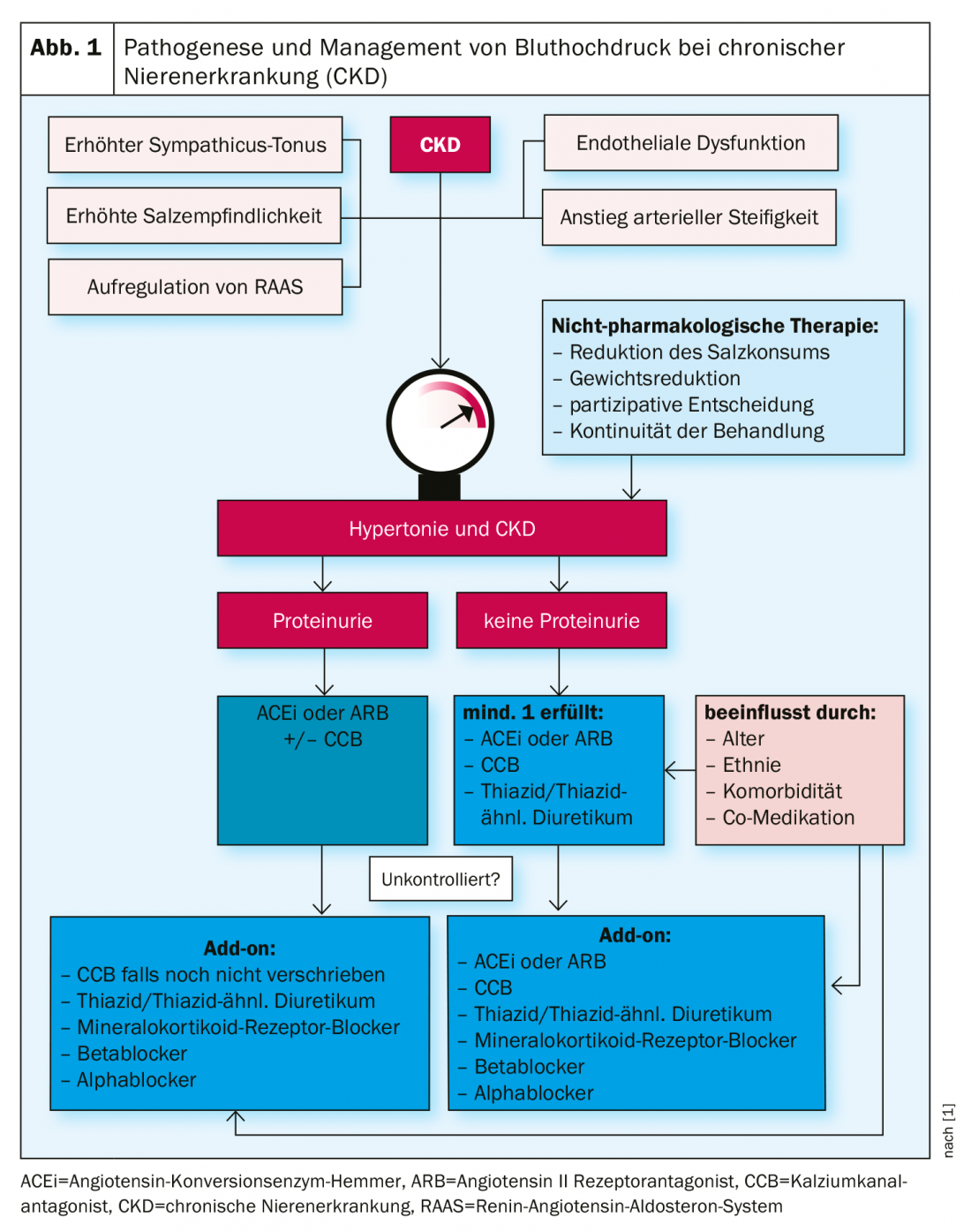
A doença renal crónica (DRC) é um problema de saúde cada vez mais comum em todo o mundo e um factor de risco significativo para as doenças cardiovasculares [1]. A tensão arterial elevada é uma causa e um efeito do CKD e afecta uma grande proporção de pessoas com doença renal crónica. A prevalência de hipertensão nos doentes europeus com CKD é até 90%, cerca de três vezes maior do que na população adulta geral [1]. Se não for tratada, a hipertensão leva à insuficiência renal e à necessidade de terapia de substituição renal em doentes com insuficiência renal. De acordo com dados epidemiológicos da Europa, valores demasiado elevados da tensão arterial são a causa de danos renais terminais em 10-19% de todos os doentes que necessitam de diálise [2]. De acordo com números do Sistema de Dados Renais dos EUA [3], a tensão arterial elevada é a segunda causa mais comum de diálise, e os danos relacionados com a tensão arterial nos rins são a principal razão para a terapia de substituição renal em quase 30% dos doentes.
A monitorização da pressão arterial é importante
A detecção precoce e o tratamento da tensão arterial elevada pode atrasar ou mesmo prevenir a doença renal terminal. As actuais directrizes da ESH recomendam medidas de estilo de vida (por exemplo, redução da ingestão de sal) para valores >130/80 mm Hg e o uso de medicação anti-hipertensiva para valores >140/90 mm Hg [4]. Os antihipertensivos devem ser receitados mais cedo em doentes com CKD porque têm um efeito protector renal. Muitos pacientes com disfunção renal ligeira não estão conscientes de que uma redução consistente da pressão sanguínea pode impedir a progressão da doença renal.
Redução da pressão sanguínea factor de influência determinante para o eGFR
Uma redução na taxa de filtração glomular estimada (eGFR) está associada a um aumento na incidência e gravidade da hipertensão [5]. Tanto as doenças renais crónicas como os níveis de tensão arterial elevada são factores de risco não afectados para as doenças cardiovasculares. Se estes dois problemas de saúde forem comorbidos, o risco de doença cardiovascular e mortalidade é aumentado [6]. De acordo com as directrizes do KDIGO (“Kidney Disease: Improving Global Outcomes”), o risco de mortalidade cardiovascular é superior ao risco de doença renal em fase terminal se o CKD for de grau 3 (eGFR 30-59 mL/min/1.73 m2) ou de grau 4 (eGFR 15-29 mL/min/1.73 m2) [7]. A diminuição da pressão arterial pode retardar o declínio do eGFR, atrasar o desenvolvimento do ESRD e reduzir o risco de eventos cardiovasculares nesta população de doentes.
Valores-alvo mais baixos associados a uma taxa MACE mais baixa
Num ensaio randomizado controlado [8] foi demonstrado que em doentes com doença renal crónica e hipertensão, um valor sistólico alvo de <120 mmHg comparado com <140 mmHg leva a uma redução dos eventos cardiovasculares e da mortalidade por todas as causas. Os sujeitos receberam terapia intensiva (n=1330; valor sistólico alvo <120 mmHg) ou terapia padrão (n=1316; valor sistólico alvo <140 mmHg). Os doentes que receberam terapia intensiva da tensão arterial tiveram um risco quase 20% menor de um evento cardiovascular adverso importante (MACE) durante um período de 3,3 anos do que os sujeitos em condições normais de tratamento.
Literatura:
- Pugh D, Gallacher PJ, Dhauncorresponding N: Management of Hypertension in Chronic Kidney Disease Drugs 2019; 79(4): 365-379.
- Registo ERA-EDTA: Relatório Anual do Registo ERA-EDTA 2017; disponível em: https://era-edta-reg.org/files/annualreports/pdf/AnnRep2017.pdf
- Saran R, et al: US Renal Data System 2014 Annual Data Report: epidemiology of kidney disease in the United States. Am J Kidney Dis 2015; 66: Svii (S1-S305).
- Hamrahian SM, Falkner B: Hipertensão Arterial na Doença Crónica dos Rins. Adv Exp Med Biol 2017; 956: 307-325. doi: 10.1007/5584_2016_84.
- Muntner P, et al: Chronic Renal Insufficiency Cohort (CRIC) Study Investigators. Consciência, tratamento e controlo da hipertensão em adultos com CKD: resultados do Estudo de Coorte Crónico de Insuficiência Renal (Chronic Renal Insufficiency Cohort – CRIC). Am J Kidney Dis 2010; 55(3): 441-451.
- Gansevoort RT, et al: doença renal crónica e risco cardiovascular: epidemiologia, mecanismos, e prevenção. Lancet 2013; 382: 339-352.
- Stevens PE, Levin A: Avaliação e gestão da doença renal crónica: sinopse da Doença Renal: Melhorar os Resultados Clínicos Globais 2012. Ann Intern Med 2013; 158: 825-830.
- Cheung AK, et al: Efeitos do controlo intensivo da BP em CKD. J Am Soc Nephrol 2017; 28: 2812-2823.
PRÁTICA DO GP 2019; 14(11): 18-19