O fungo das unhas não é apenas um problema cosmético, mas uma doença infecciosa que é contagiosa e que se pode propagar. Do avô para o neto, do pé para a cabeça. Anychomicose deve portanto ser tratada – com a terapia de três passos, que é fácil de realizar na prática do médico de clínica geral, bem tolerada e bem sucedida.
O fungo das unhas é uma doença antiga. Já em 1854, Georg Meissner, um estudante de medicina em Göttingen, conseguiu “descobrir a causa fúngica da doença”. Rudolf Virchow chamou-lhe “onicomicose”. A engenhosidade deste termo é que todos os agentes patogénicos em questão podem ser incluídos sob o mesmo: Dermatófitos, leveduras e bolores.
A sua descrição do quadro clínico foi magistral:
“Era muito claro que o fungo tinha penetrado nas bordas da frente e depois empurrado cada vez mais fundo nas fendas das formações de chifres, tanto para o centro como para trás, de modo a que finalmente, mesmo atrás, na borda da lúnula, se formou o grande ninho. Todas as manchas amarelas estavam cheias de fungos, e nas fendas havia densas pilhas de esporos. A massa cinzenta-amarelada era tão abundante que se dobrarmos a folha do prego para trás e depois a deixarmos voltar à sua posição anterior, uma fina rosa de poeira”.
O que Virchow não poderia ter previsto era a propagação da onicomicose para uma doença generalizada e que seria possível curá-la. A partir dos 65 anos, cerca de uma em cada duas pessoas sofre com isso hoje em dia. As crianças também são afectadas, o que era impensável há anos atrás. O fungo das unhas transformou-se numa doença familiar e, por esta razão, é uma das áreas de tratamento mais importantes para o médico generalista.
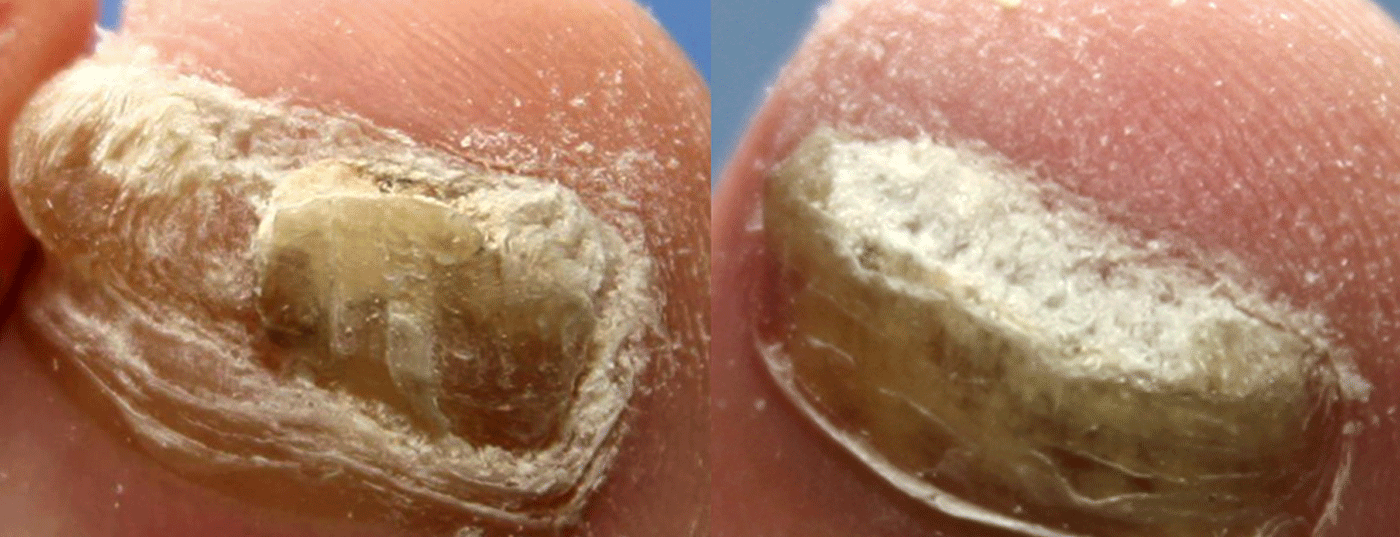
A fonte mais comum de infecção são os pais ou avós (Fig. 1). Eles não transferem apenas a disposição genética, os receptores para o acoplamento dos fungos na pele. Se não forem tratados, também transmitem o agente patogénico, a causa específica da infecção. A transmissão é importante. Porque nenhuma infecção se desenvolve sem um fungo, independentemente das circunstâncias de acompanhamento, que também desempenham um papel: pele húmida, calçado de plástico, problemas circulatórios, tabagismo, desporto.
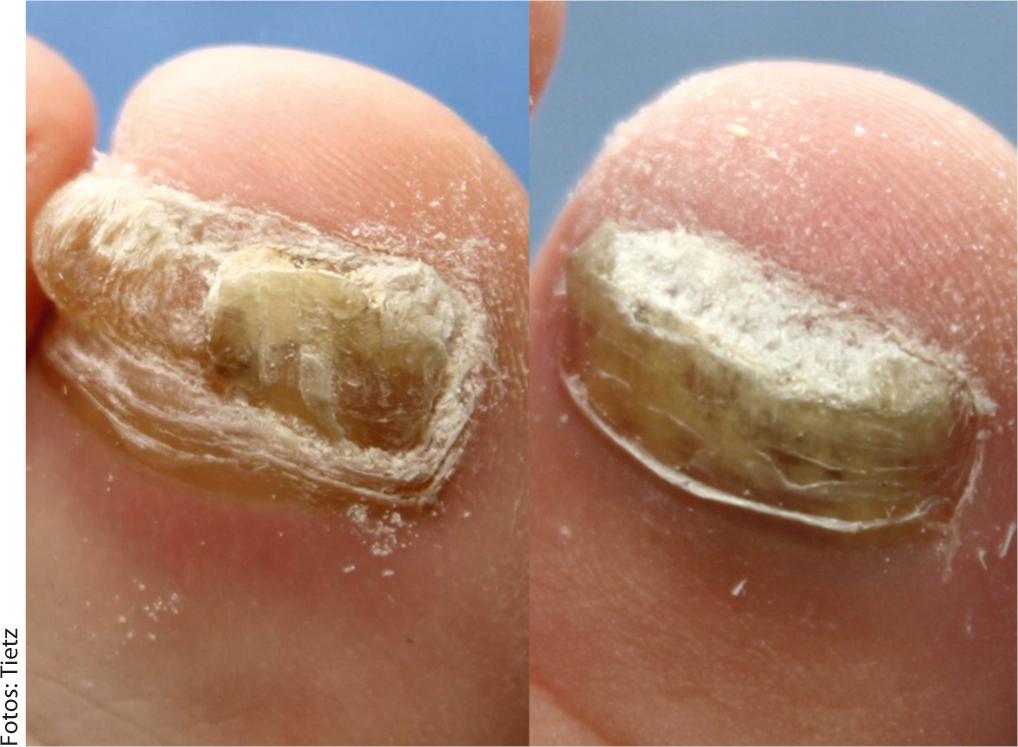
Fig. 1: Onicomicose na avó e na neta. A substância afectada pelo fungo deve ser removida. Pathogen: T. rubrum.
Material terapêutico
A necessidade da terapia resulta do carácter da infecção. Embora não seja ameaçador e não possa penetrar no interior do corpo, porque os fungos da pele podem prosperar muito lentamente e apenas de forma óptima no frio relativo de 25-28 °C. Adoras pés frios!
No entanto, a infecção pode alastrar na pele, de unha a unha, à virilha, sobre as mãos, e até ao rosto. Além disso, existe a pressão do sofrimento. Muitos pacientes sentem-se pouco atraentes, já não vão para a piscina e excluem-se a si próprios.
Um estudo de Szepietowski e Reich encontrou um grau de estigmatização igualmente elevado em doentes com fungos das unhas como naqueles com psoríase. A boa notícia é que o nível de sofrimento no grupo do fungo das unhas caiu para 40% da linha de base apenas seis meses após o início da terapia.
Anychomicose é, portanto, uma doença agradecida, porque é curável. Porque tem uma causa específica, um agente patogénico que pode e deve ser eliminado. Os pré-requisitos para o sucesso são que o diagnóstico esteja correcto e que a terapia corresponda ao grau clínico de infestação.
Clínica e diagnóstico
A onicomicose é geralmente um simples diagnóstico ocular. O prego afectado pelo fungo ou é espesso (Fig. 1) ou atrofiado (Fig. 3). As unhas individuais resistem à doença, que é muito característica das infecções fúngicas. Ao contrário da psoríase, os efeitos secundários da droga ou envenenamento das unhas por formalina, que pode estar presente nos esmaltes cosméticos. Neste caso, vários pregos são quase sempre afectados ao mesmo tempo. Se houver alguma dúvida sobre o diagnóstico clínico, deve ser colhida uma amostra. Mesmo que a terapia sistémica seja necessária. Para tal, é suficiente cortar o maior número possível de aparas finas dos pregos afectados numa folha de papel, dobrá-la e enviá-la para um laboratório por carta normal, sem desinfecção prévia.
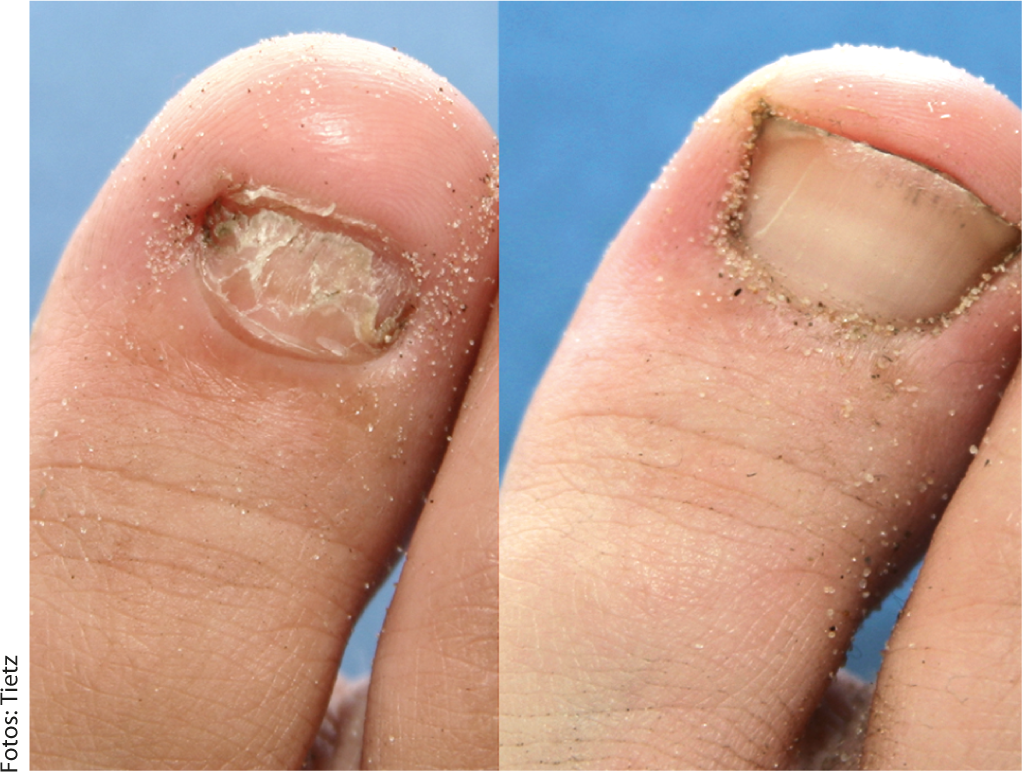
Fig. 3: rapaz de 8 anos com onicomicose antes e depois da terapia sistémica com fluconazol 150 mg, dia 1-3 diariamente, 150 mg por semana depois. Pathogen: T. rubrum.
Terapia
A chave do sucesso reside na interacção das terapias externas e internas. O tratamento é efectuado em duas ou três etapas, dependendo da extensão da doença. Se o prego for espessado (infecção tipo 1), a massa do prego infectado deve ser removida (Fig. 1). Isto não é necessário para um prego que já tenha sido decomposto pelo fungo (infecção tipo 2) (Fig. 3).
Primeiro passo: remover a massa de unhas infectadas
O primeiro passo é o mais importante. O prego afectado pelo fungo deve ser removido. A remoção é necessária porque nenhum medicamento interno é capaz de alcançar todos os agentes patogénicos a partir do interior. Os ninhos amarelos permanecem frequentemente após a terapia com comprimidos, as temidas “manchas amarelas”, que são a causa mais importante de recaída.
Várias opções podem ser consideradas para remover o material das unhas fúngicas:
- Laser
- Moagem
- Tratamento com 40 por cento de ureia.
Este último é o único método que pode ser feito com alta eficiência, sem dor e sem trauma pelo próprio paciente, normalmente mais de duas semanas até que o prego doente seja completamente removido. Se necessário, pode ser repetido com a frequência que se desejar.
O poder e efeito retumbante da ureia é mostrado na figura 2. A parte fúngica do prego é removida como um bisturi. As partes que não são afectadas permanecem saudáveis como um lancil. Não há dor no processo. Uma camada protectora das unhas permanece intacta e a pele circundante também não mostra quaisquer efeitos secundários.
As preparações de venda livre de 40% de ureia contêm ureia (Onyster®) ou ureia e a adição de bifonazol (Canesten® Extra Nagelset). Tem um amplo espectro de actividade contra todos os agentes patogénicos relevantes, o que significa que o material das unhas destacado da ureia já não é infeccioso. A ureia também actua como agente de transporte e leva o bifonazol para o leito das unhas, que também aí pode desenvolver o seu efeito.
Em comparação com os medicamentos à base de ureia, é uma ilusão acreditar que se aplicar uma vez por semana um verniz acrílico como Loceryl® ou Batrafen® na unha espessada, os ingredientes activos nele contidos chegarão ao leito da unha e a unha cicatrizará como resultado. A limagem do prego antes de tal terapia de verniz é também uma preocupação, uma vez que as limalhas de unhas limpas são infecciosas e uma fonte grave de infecção. Para além do pequeno efeito desta medida. Em alternativa, os pregos gravemente espessados podem ser esterilizados até um nível tolerável por um podologista e depois tratados posteriormente com ureia.
Igualmente crítico é o tratamento com lasers como os 3 passos, Pinpoint ou Cool Breeze, que não abrem o prego, mas apenas o atravessam e o aquecem até 60 °C. Isto deve causar a morte ou a evaporação dos fungos. Isto não é muito credível, uma vez que os esporos dos agentes patogénicos podem sobreviver até aos 80 °C e não contêm água. O tratamento é também dispendioso. Apenas os lasers que abotoam o prego (laser erbium yag) são eficazes. Contudo, ao contrário da ureia terapêutica, este tratamento é doloroso, também caro e associado a efeitos secundários. Há um risco de destruição do leito das unhas. Deve ser administrada uma anestesia de condução antes do tratamento.
A extracção cirúrgica das unhas já não está actualizada. É doloroso e cria traumas onde é incerto se o prego vai voltar a crescer ou penetrar no tecido, o que pode resultar em mais cirurgias e cicatrizes no leito do prego.
Segundo passo: Anti-micóticos tópicos
A “ferida da unha” exposta pela ureia, ou a unha já principalmente decomposta pelo fungo (infecção tipo 2), deve ser tratada consistentemente com antimicóticos tópicos. Para este fim, as preparações sem ureia com bifonazol (Canesten® Extra spray ou creme) entram em questão, que, ao contrário dos cremes com terbinafina (Lamisil®), também têm um efeito protector antibacteriano e anti-inflamatório. Uma grande vantagem do bifonazol é a sua aprovação ilimitada em crianças e mulheres grávidas.
Com verniz contra fungo das unhas
Outra opção é a terapia diária com Ciclopoli® contra o fungo das unhas. É um verniz líquido e hidrossolúvel contendo ciclopirox. Esta substância tem um efeito esporicida, que assegura que não podem ocorrer recidivas que tenham origem nos esporos fúngicos que permanecem no tecido das unhas. Em contraste com as clássicas lacas acrílicas, que são firmemente escovadas na superfície do prego, Ciclopoli tem um sistema de transporte especial que permite que a substância activa penetre mesmo em camadas mais profundas do prego. É aconselhável continuar a terapia local até a unha estar clinicamente completamente saudável para crescer. O verniz esporocida deve continuar a ser aplicado profilaticamente durante algum tempo após o fim da terapia interna (Fig. 4).

Fig. 4: Homem de 35 anos de idade com onicomicose antes e depois da terapia sistémica com terbinafina 250 mg, dia 1-14 diariamente, depois 250 mg por semana. Pathogen: T. rubrum. Mais terapia profiláctica com verniz Ciclopoli.
Tratamento de calçado
A profilaxia de recorrência inclui também a desinfecção do calçado, uma vez que os esporos fúngicos aí contidos podem sobreviver por mais de seis meses.
Terceiro passo: Terapia sistémica
A terapia interna é adicionada ao tratamento local quando um prego é afectado em mais de 50% ou mais de três pregos são afectados ao mesmo tempo. Deve ser sempre baseado num tratamento local completo, uma vez que os sucessos de cura são bastante modestos, com uma taxa de 40-70% só com a administração de comprimidos.
A terapia tópica compensa este défice e é assim o elemento básico de qualquer terapia de onicomicose. Em muitos casos, só as duas formas de terapia em combinação permitem um sucesso de cura. Se as unhas individuais forem ligeiramente afectadas, o tratamento local é geralmente suficiente.
O quadro 1 contém as informações de dosagem e indicações para a utilização das preparações sistémicas. Fluconazole (por exemplo, Diflucan®) deve ser utilizado em crianças devido à sua excelente tolerabilidade e terbinafina (por exemplo, Lamisil®) deve ser utilizado em idosos devido à sua falta de interacções. O valor do itraconazol reside na terapia de agentes patogénicos especiais, tais como o S. brevicaulis.

As lacunas na eficácia dos medicamentos individuais listados na tabela são uma razão para determinar o patogénico antes da terapia. Nas crianças, nenhuma terapia deve ser realizada sem determinar o patogénico, uma vez que as unhas das crianças também podem ser infectadas com germes de animais de estimação. Em adultos, a terapia empírica com terbinafina pode ser usada, uma vez que M. canis e C. albicans ocorrem relativamente raramente aqui.
Novas opções terapêuticas
Uma inovação significativa na terapia da onicomicose é o tratamento a longo prazo com doses baixas de 250 mg de terbinafina por semana até à cura clínica, em combinação com a terapia local. Difere fundamentalmente da terapia aprovada recomendada nas directrizes com 250 mg de terbinafina diariamente durante três meses.
Tendo em conta a alta eficácia da Terbinafina, para Trichophyton rubrum já 0,001 µg/ml são letais, uma tal terapia de alta dose já não é apropriada e, além disso, demasiado curta, uma vez que após três meses nenhuma unha completamente infectada voltou a crescer. Isto leva pelo menos um ano. Após uma curta fase de erupção diária, em crianças são apenas três dias, é suficiente tomar os antimicóticos sistémicos apenas uma vez por semana, enquanto se continua a terapia tópica até que a unha tenha crescido de forma saudável.
Uma tal terapia é quase isenta de efeitos secundários, amiga do paciente e económica. O sucesso da sinergia da terapia local e interna é demonstrado pelos processos de cura das figuras 3 e 4. Um efeito secundário da terapia interna é a cura rápida da pele dos pés, espaços interdigitais ou mãos, que também são frequentemente afectados (Fig. 5).
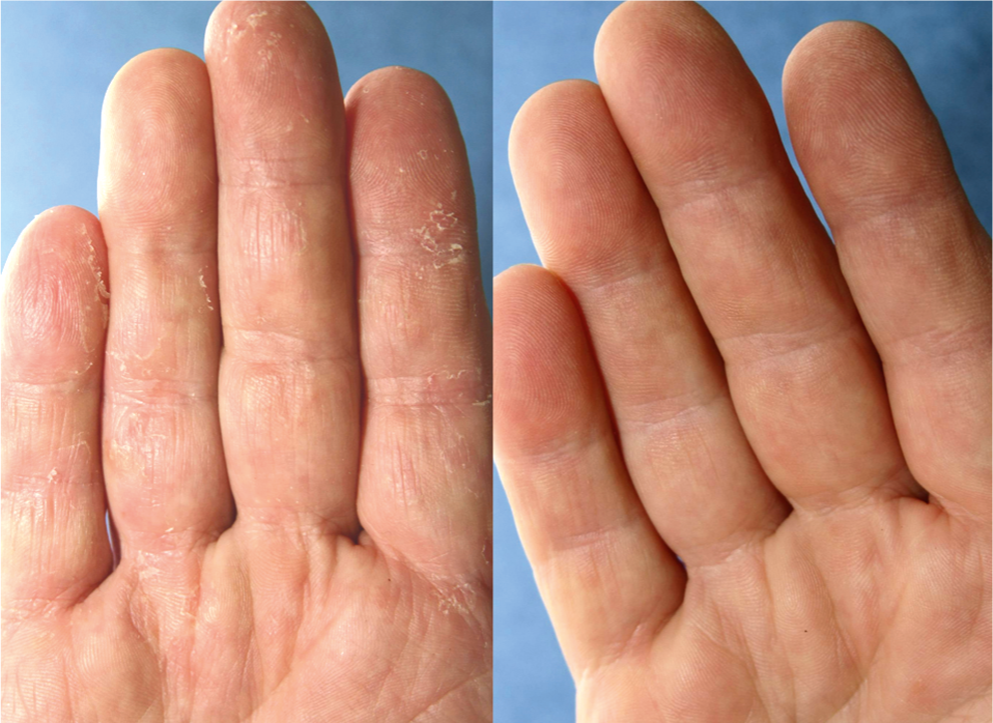
Fig. 5: O mesmo paciente que na Fig. 4. cura da pele sob terapia com terbinafina duas semanas após o início da terapia.
Isto prova que o pé do atleta e o fungo das unhas pertencem juntos, são causados pelos mesmos agentes patogénicos, são duas fases da mesma doença e o fungo das unhas é quase sempre o resultado de micose pedis maltratada. Também devido ao espectro diversificado de agentes patogénicos, as tinea pedis também devem ser tratadas com cremes que contenham substâncias com um efeito de largo espectro: Bifonazol e ciclopirox. Isto deve ser feito minuciosamente durante duas a três semanas para que o fungo do pé não se transforme em fungo das unhas.
CONCLUSÃO PARA A PRÁTICA
- A interacção das terapias externas e internas é necessária para a cura. O agente patogénico é assim atacado e eliminado por dentro e por fora.
- O diagnóstico correcto, a cooperação do paciente e a terapia bilateral consistente são decisivos para o sucesso da cura até que o prego tenha também crescido de uma forma visualmente saudável. Desta forma, qualquer onicomicose pode ser curada de forma permanente.
Prof. Dr. med. Hans-Jürgen Tietz
Possíveis conflitos de interesse: nenhum
PRÁTICA DO GP 2013; 8(3): 29-33