No decurso do seu curso, a artrite reumatóide leva à destruição das mãos e dos pés em pacientes afectados em particular. Na zona do pé, o antepé é afectado com mais frequência do que o retropé. Os actuais procedimentos medicinais básicos são agora muito eficazes na redução da actividade reumática inflamatória, mas isto significa que os doentes se apresentam frequentemente muito tarde.
No decurso do seu curso, a artrite reumatóide leva à destruição das mãos e dos pés em pacientes afectados em particular. Na zona do pé, o antepé é afectado com mais frequência do que o retropé. Os actuais procedimentos medicinais básicos são agora muito eficazes na redução da actividade reumática inflamatória, mas isto significa que os doentes se apresentam frequentemente muito tarde, mas depois com uma destruição irreversível das articulações.
As deformidades dos pés em particular levam a uma considerável restrição da mobilidade e independência do reumático. O tratamento é realizado em função da fase, tendo em conta os desejos e expectativas do paciente e, em particular, também no que diz respeito à frequente multimorbidade do paciente reumático. Para além da medicação básica, são realizadas fisioterapia e fisioterapia conservadora nas fases iniciais, bem como cuidados técnicos de calçado com palmilhas, encaixes de calçado e até sapatos ortopédicos personalizados.
Após a exaustão da terapia conservadora e deformidades já avançadas do pé, há então uma indicação para a terapia cirúrgica. Aqui, o “padrão de ouro” é ainda a artroplastia de ressecção na zona do antepé, que tem sido experimentada e testada durante décadas. A terapia cirúrgica em particular deve ser preparada com muito cuidado, uma vez que o risco é sempre aumentado com a cirurgia do pé e é novamente aumentado nos reumáticos, especialmente devido à terapia com cortisona, que muitas vezes dura anos, e às condições globais de pele e circulação frágeis.
Etologia e clínica de artrite reumatóide
A artrite reumatóide (AR) é uma doença inflamatória, frequentemente crónica e sistémica progressiva do tecido conjuntivo. Pode afectar tanto as pequenas articulações truncais como periféricas e, além disso, as bainhas sinoviais e as bursas revestidas de sinovite. No caso de um curso de longa duração, também é possível a infestação de órgãos internos. A doença pode ocorrer em qualquer idade. A idade principal de manifestação situa-se entre os 30 e 50 anos de idade, sendo as mulheres afectadas 3 vezes mais frequentemente do que os homens. O quadro clínico é muito variável. Na maioria dos casos, a doença começa gradualmente, mas não é raro (15 a 30%) que comece com episódios de febre e uma sensação pronunciada de doença. O padrão articular também pode ser muito variado e pode ser monoarticular, oligoarticular ou poliarticular. O envolvimento simétrico das articulações típico da AR está ausente nas fases iniciais em cerca de 30% dos doentes. Tal como o início da doença, o desenvolvimento da doença também pode variar muito. A manifestação real da AR é muitas vezes precedida por uma série de síndromes pródromas. Estes incluem, por exemplo, fatigabilidade, perda de apetite, perda de peso, aumento da transpiração das mãos, dores transitórias nas articulações e músculos, rigidez matinal e inchaço intermitente das articulações [1].
Estes sintomas podem desenvolver-se durante um período de tempo mais longo. Para além destes sintomas não específicos, a artrite reumatóide caracteriza-se por sintomas típicos, tais como sinovite crónica, geralmente de várias articulações. Clinicamente, as articulações inflamadas estão inchadas, sobreaquecidas, frequentemente dolorosas e dolorosas para se moverem. As articulações metacarpofalângicas (MCP) e interfalângicas proximais (PIP) dos dedos, punhos e as articulações metacarpofalângicas dos dedos dos pés são particularmente afectadas. A química laboratorial revela valores inflamatórios aumentados tais como a taxa de sedimentação de células sanguíneas (ESR) e proteína C reactiva (CRP), bem como a detecção de factores reumatóides (RF) ou anticorpos anti-cíclicos de peptídeos citrinos (anti-CCP). Radiologicamente, usurpações e erosões, deformidades articulares tais como o desvio ulnar dos dedos longos, as deformidades da botoeira ou do pescoço de cisne dos dedos e, na área do pé, ocorrem deformidades com o pé de brincadeira e os dedos das garras durante o curso da doença [4].
Patogénese do antepé reumatóide
Ao lidar com a patogénese do antepé reumatóide, não se deve ignorar as alterações na área do retropé. As alterações no retropé têm sempre influência no pé em geral e especialmente nas deformidades do antepé. Isto tem outras consequências quando se trata do tratamento cirúrgico das deformidades reumáticas dos pés dianteiros [10].
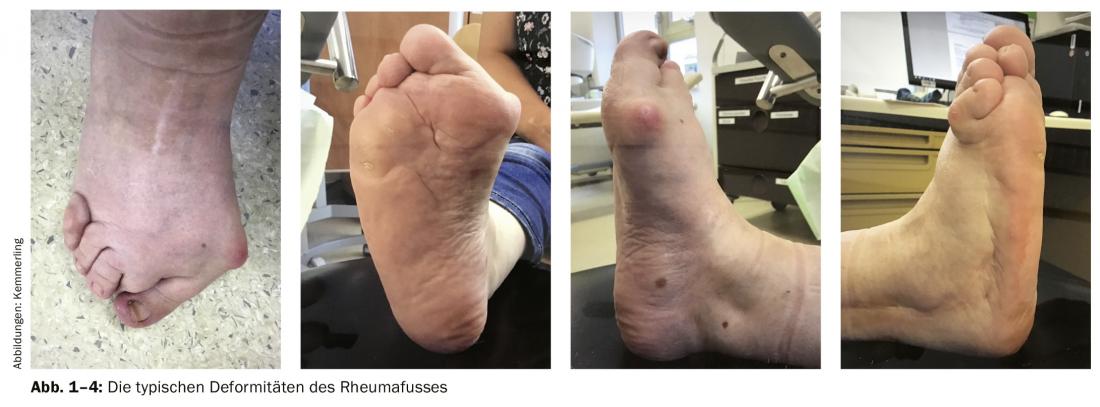
Como sempre com mudanças nas articulações reumatológicas, a sinovite está também em primeiro plano nas deformidades dos pés dianteiros. Isto é frequentemente acompanhado por tenossinovialite dos tendões flexores. A posição de propagação das articulações do MTP é iniciada pelas alterações no retropé reumático e no meio do pé. Como resultado, perde-se o arco transversal do antepé. Como resultado, as articulações do MTP sobressaem plantarmente e causam calos de pressão inflamatória dolorosos, muitas vezes pronunciados com bursa. As cabeças metatarsais avançam mais plantares, enquanto as falanges proximais subluxam dorsalmente devido ao enfraquecimento da cápsula plantar e à inserção de tendões flexores curtos. Isto leva ao aumento da tensão dos longos tendões flexores, que depois provocam a posição habitual das garras dos dedos periféricos. Como resultado, os tendões flexores longos deslocam-se interdigitalmente para a fibular dorsal. Na fase final da deformidade do antepé, a inflamação progressiva ocorre na área da cápsula articular plantar, a chamada placa plantar, devido tanto à sinovialite articular do lado dorsal como à bursite progressiva do lado plantar. Eventualmente, podem ocorrer perfurações plantares da pele com formação de fístula sinovial. As rupturas dos longos tendões flexores estão frequentemente associadas a isto. É crucial compreender a interacção entre as alterações do retropé e do meio do pé e as do antepé. Assim, as alterações do retropé podem ser consideradas a causa da deformação do antepé, mas também a sua consequência. As mesmas considerações aplicam-se, em princípio, às alterações na zona do dorso e do meio dos pés. A sinovite articular causa o afrouxamento do aparelho ligamentar capsular e a instabilidade da articulação talonavicular. O tálus move medial plantar com rotação simultânea e desvio do eixo de valgo do calcâneo. Isto desenvolve-se na malposição axial típica do retropé em valgo, em combinação com o achatamento do arco longitudinal do pé na zona do meio do pé e do antepé. A combinação das deformidades descritas leva na fase final ao “pied rond rhumatismale”. Os doentes queixam-se de dor ao rolar, por vezes também de dor em repouso à noite. A mobilidade e a qualidade de vida são cada vez mais limitadas por um padrão de marcha pequeno e incómodo [9] (Fig. 1-4).
Opções de cuidados técnicos de calçado ortopédico
A terapia conservadora com palmilhas, ajustes de sapatos ou ajuste de um sapato ortopédico feito à medida é de importância central para deformidades e queixas inflamatórias do pé reumático. Este cuidado é importante tanto para evitar medidas cirúrgicas como para manter a mobilidade do reumático, bem como no pós-operatório para estabilizar e manter os resultados da terapia a longo prazo. As deformidades dos pés inflamatórios podem ser divididas em três fases [5,6]:
Etapa I: Distúrbios funcionais com possibilidade preservada de correcção activa durante o suporte de peso em posição de pé.
Fase II: Perturbações funcionais com possibilidade de correcção passiva ou de correcção activa em alívio.
Fase III: Deformidades fixas dos pés sem possibilidades de correcção passiva ou activa.
Dependendo do princípio de acção, é feita uma distinção entre palmilhas correctivas, de apoio e de colchão. Os pacientes com reumatismo requerem geralmente uma chamada palmilha-sanduíche feita de materiais de diferentes graus de dureza, que por um lado preenchem a exigência de elementos de apoio firmes, e por outro lado permitem uma cama macia sobre áreas proeminentes e dolorosas com alterações inflamatórias. É importante advertir contra suportes metatarsais demasiado altos e demasiado duros ou demasiado distais, que muitas vezes não são aceites pelos reumáticos devido às condições sensíveis da pele.
Os acabamentos dos sapatos são recomendados principalmente na sola, na biqueira e no couro superior. Em particular, são utilizadas técnicas de enrolamento para a montagem de sapatos na sola. O ponto de rolagem normal num sapato está mesmo atrás das cabeças dos metatarsos. Quanto mais proximamente as articulações forem alteradas artronicamente, mais o ponto de rolamento do pé pode ser deslocado de volta no sentido de um rolo de meio-pé ou de um rolo de meio-pé recuado. O pré-requisito básico para isto é que haja um ligeiro aumento do levantamento do dedo do pé do sapato. O rolamento anterior do sapato alivia as articulações proximais. Para aliviar as articulações proximais, também pode ser inserido um calcanhar amortecedor como elemento de amortecimento. Para melhorar a estabilidade do paciente com reumatismo, recomenda-se uma sola contínua no sentido de um calcanhar em cunha.
O endurecimento da sola em combinação com uma ajuda de rolagem é uma ajuda importante para a destruição dolorosa do pé reumatóide. Garante que a superfície plantar do pé é essencialmente imobilizada e que a flexão dolorosa do pé é impedida durante a acção de rolamento do sapato. O rolo de borboleta generalizado não é isento de problemas no pé reumático. Por um lado, leva a uma redução significativa da dor sobre as áreas aliviadas; por outro lado, envolve o risco de que, no caso de deformidade flexível, as cabeças metatarsais afectadas mergulhem na área macia do rolo da borboleta, aumentando assim a deformidade. No caso de uma deformidade do antepé reumático puramente flexível, um rolo de borboleta é bastante contra-indicado [2].
No caso de deformidades reumáticas complexas dos pés na fase final, que já não podem ser adequadamente tratadas por palmilhas e sapatos, é então indicado um sapato ortopédico feito à medida. Para todos os acessórios técnicos de calçado, é preciso lembrar que os reumáticos também têm deficiências nas extremidades superiores, especialmente na zona das mãos, o que os impede de atarem os sapatos independentemente. Por conseguinte, os sapatos apropriados devem ser equipados com fechos de velcro ou fechos de aperto rápido.
Procedimentos cirúrgicos do antepé reumático
Após esgotar todas as medidas conservadoras, especialmente terapia médica básica, fisioterapia e fisioterapia, técnicas de infiltração e ajuste de calçado ortopédico, a indicação para cirurgia deve ser considerada se persistirem restrições funcionais dolorosas e malposições. Os objectivos cirúrgicos são a marcha sem dor e a capacidade de calçar os pés, se possível também a restauração da função de andar e rolar [3].
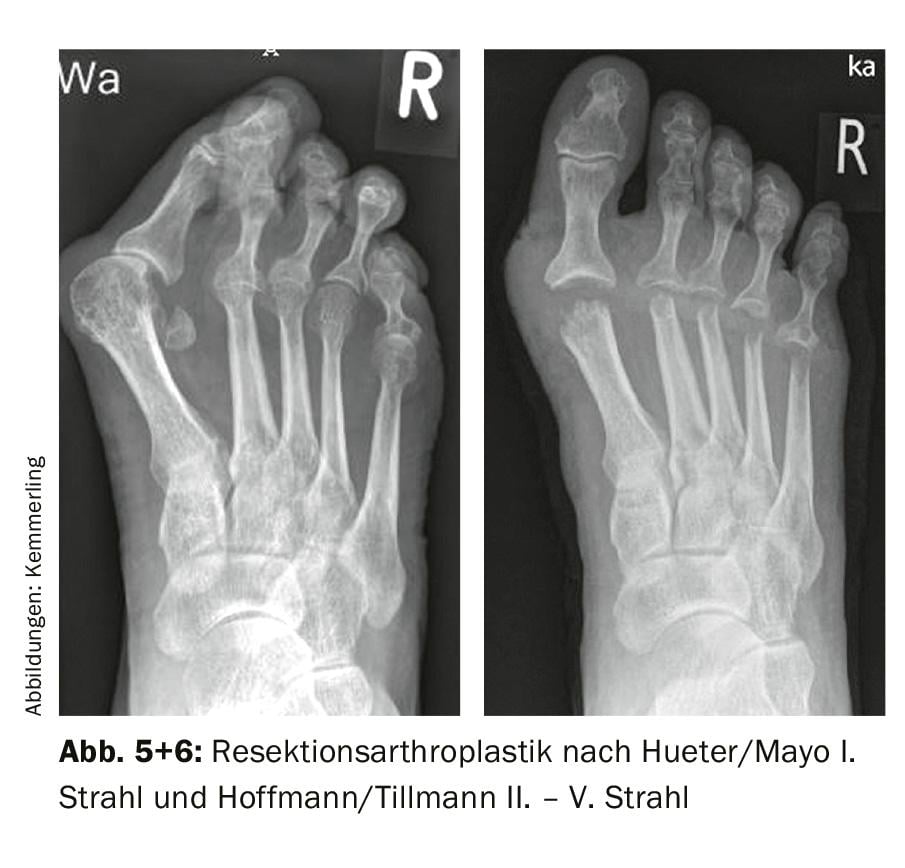
A preparação para a cirurgia deve ser sempre feita com contenção, também no que diz respeito à multimorbilidade do paciente reumático. A medicação básica a ser pausada perioperatoriamente também deve ser discutida com o reumatologista interno. As contra-indicações para intervenções cirúrgicas no antepé reumatóide são infecções, distúrbios circulatórios, um mau estado geral com co-morbilidades graves como a diabetes mellitus e quando os aspectos cosméticos do paciente são, por si só, primordiais. Além disso, as deformidades do retropé também devem ser tidas em conta, que normalmente têm de ser tratadas cirurgicamente antes das deformidades do antepé através de uma artrodese estabilizadora ou de uma endoprótese funcional da articulação do tornozelo. Antes de uma intervenção cirúrgica planeada electivamente, deve ser realizado um exame radiológico com raios X convencionais, para além do exame clínico. Isto revela as típicas alterações radiológicas com estreitamento do espaço articular, desmineralização próxima da articulação e erosões articulares, que são documentadas nas cinco diferentes fases de acordo com Larsen, Dale e Eck (LDE). A operação é realizada na posição supina sobre a mesa de operação. Com o envolvimento múltiplo do paciente reumático e as funções e contraturas possivelmente limitadas das outras extremidades, deve ser dada especial atenção ao posicionamento. Além disso, a pele do reumático está particularmente em risco devido a anos de utilização de cortisona no que diz respeito à aplicação de algemas esvaziadoras de sangue e à aplicação ou remoção de folhas adesivas. Procedimentos cirúrgicos isolados, tais como sinovialectomia apenas das articulações do dedo do pé ou tenossinovialectomias dos tendões flexores e extensores, são indicados muito raramente. Do mesmo modo, bursite isolada no 1º raio e plantar sobre as cabeças metatarso II a V são frequentemente combinadas com outras intervenções. Nódulos reumáticos ocorrem com muito menos frequência nos pés do que nas extremidades superiores. A excisão de nódulos reumatóides só deve ser realizada em caso de nódulos mecanicamente perturbadores, uma vez que as recidivas podem frequentemente ocorrer. Devido à melhoria significativa na terapia médica básica ao longo dos últimos anos, os cuidados com sapatos e a compreensivelmente relutante vontade do paciente em submeter-se à cirurgia, múltiplas destruições avançadas das articulações com malposições na área do antepé tornam-se frequentemente visíveis como resultado, o que requer uma terapia cirúrgica complexa. A artroplastia de ressecção das articulações MTP de acordo com Hoffmann/Tillmann (MT II a V) e Hueter/Mayo (MT I) tem sido o método de escolha durante muitas décadas e pode ser descrito como o “padrão de ouro” na cirurgia do reumatismo. [7,8] (Figs. 5 e 6). A destruição do antepé provoca a protuberância plantar das cabeças dos metatarsos e leva ao esgotamento completo da almofada de gordura. No método original de acordo com Hoffmann/Tillmann e Hueter/Mayo, todas as cabeças MT são ressecadas de modo a que o rolamento do pé seja novamente possível sem dor.
No caso de ressecção de subcapital de todos os chefes MT do 1. a 5. viga, deve ser assegurado que a capacidade de suporte de carga da O 1º feixe é preservado. Caso contrário, se a ressecção for demasiado extensa, o procedimento leva a uma amputação funcional do antepé. Uma vez que a capacidade de carga do O 1º feixe é de importância decisiva, a técnica idêntica segundo Hoffmann/Tillmann é entretanto utilizada no 2º a 5º raio combinado com artrodese da articulação metatarsofalângica do dedo grande do pé (Fig. 7).
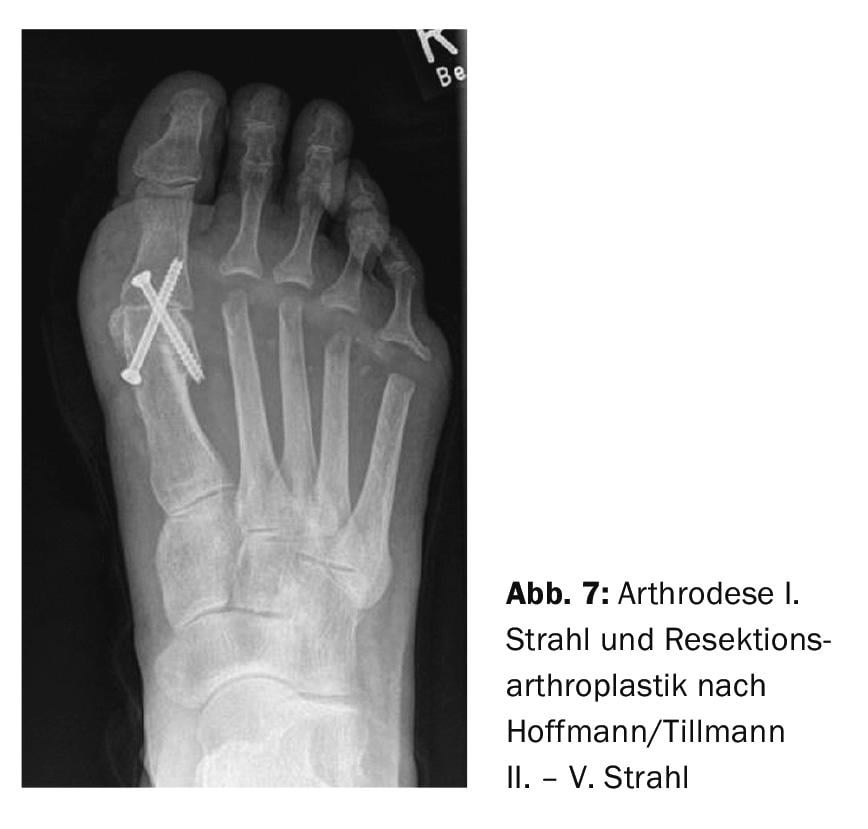
A artrodese conduz a um alinhamento seguro do 1º raio com bom contacto com o solo e melhora assim a capacidade de suporte de carga, o que é importante para o comportamento de rolamento. Uma alternativa à artrodese articular metatarsofalângica é o implante de endopróteses usando Espaçadores Silásticos Swanson. Isto evita o encurtamento do 1º raio e mesmo que o espaçador falhe, a estabilização da cápsula fibrinosa ocorre normalmente. Uma alternativa com um princípio semelhante são os espaçadores de polilactida do andaime desenvolvidos nos últimos anos. Por outro lado, as metatarsopróteses de dedos grandes feitas de metal ou cerâmica não são utilizadas em pés reumatóides devido às condições osteoporóticas que estão frequentemente próximas da articulação.
As terapias medicamentosas modernas (biológicas) parecem melhorar o curso da doença com menos destruição, de modo que as técnicas de preservação das articulações são também cada vez mais utilizadas na cirurgia do reumatismo. Assim, a osteotomia do lenço e do chevron no dedo grande do pé, que foram experimentados e testados na cirurgia de hallux valgus, bem como a osteotomia de Weil na 2ª a 5ª articulação metatarsofalângica, são agora também realizadas (Figs 8 e 9).
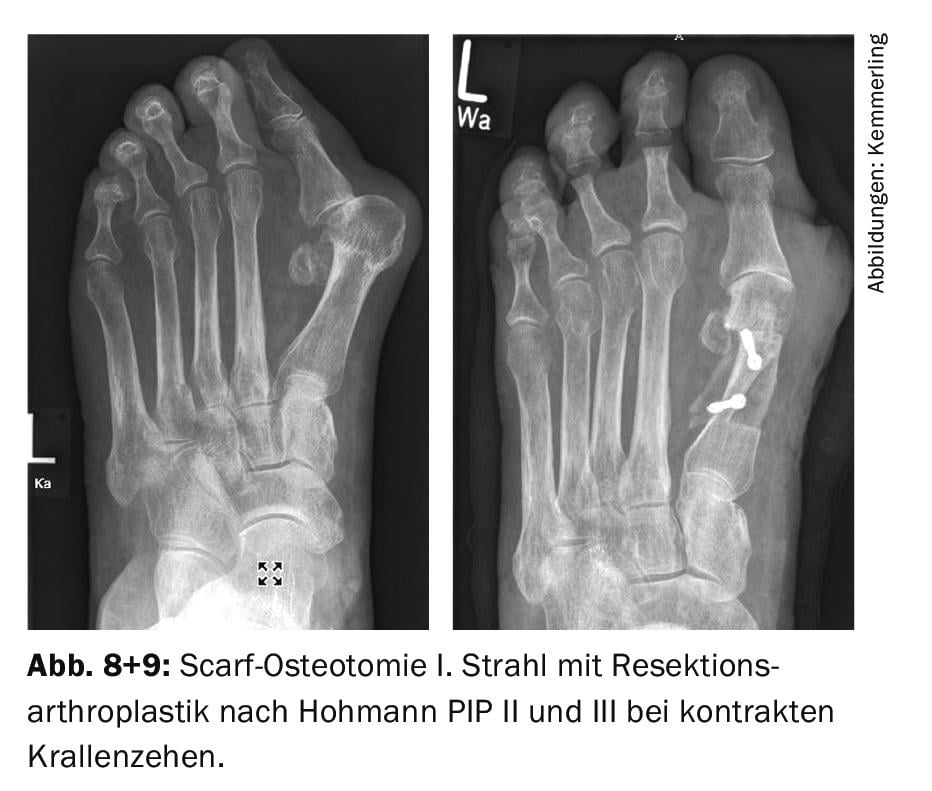
É sempre importante combinar a cirurgia de preservação das articulações com uma sinovialectomia articular, se necessário. também com extensão do tendão extensor para a plantarização do 2º ao 5º dedo do pé, que é frequentemente fixado dorsalmente. A fim de estabilizar o posicionamento e o alinhamento axial dos dedos dos pés, pode ser necessário utilizar a caixa do dedo do pé. A fixação axial temporária do fio de Kirschner também é útil. O paciente deve ser informado de que – devido à doença sistémica e à progressão da destruição das articulações – as intervenções de preservação das articulações requerem frequentemente uma revisão e uma artroplastia de ressecção em anos posteriores.
Outro procedimento pouco conhecido na cirurgia reumática do antepé é a artroplastia de ressecção em MTP II a V, de acordo com Stainsby. Em contraste com a artroplastia de ressecção Hoffmann/Tillmann, as cabeças metatarsais são preservadas e em vez disso a base da falange proximal é ressecada com sinovectomia articular e transposição do tendão extensor proximalmente separado para a placa plantar ou para o tendão flexor ao nível do espaço articular. Ainda não há experiência suficiente com esta técnica cirúrgica para o pé reumatóide. A desvantagem, contudo, é certamente, por um lado, a retenção das cabeças metatarsais à medida que a doença progride e, por outro lado, o corte dos tendões extensores, que já não permitem que os dedos dos pés sejam activamente levantados.
Após a aplicação de correcções nos pés, todas as correcções dos pés anteriores são seguidas pela aplicação de uma ligadura de compressão reparadora durante 2 a 3 dias com medidas descongestionantes e elevação do pé. Seguem-se os curativos de reparação até à remoção da sutura. Os fios Kirschner temporários inseridos para alinhamento axial dos dedos dos pés são removidos após 6 semanas. Durante este tempo, o paciente é mobilizado com a ajuda de um sapato de ligadura ou de um sapato em relevo para os pés. Globalmente, uma tala ou ligadura deve ser usada durante 3 meses para estabilizar as correcções do antepé.
Conclusão
Embora a artrite reumatóide possa ser tratada eficazmente numa fase inicial com um tratamento médico básico moderno e eficaz, ainda há uma destruição considerável de certas articulações no decurso da doença. O antepé é particularmente frequentemente afectado. Após esgotar todos os tratamentos conservadores, especialmente os relacionados com calçado, devem ser consideradas medidas cirúrgicas diferenciadas. Não existem padrões uniformes para o tratamento cirúrgico do antepé reumatóide, devido aos diferentes padrões de afecto. Com base em muitos anos de experiência, a combinação entre o 1º raio estável com a artrodese da articulação metatarsofalângica do dedo grande do pé e a artroplastia de ressecção suave das outras articulações metatarsofalângicas ainda parece ser o “padrão de ouro”. Se o padrão de envolvimento for apenas ligeiro, mas especialmente em pacientes mais jovens, são recomendadas técnicas de cirurgia geral do pé que preservem as articulações.
O objectivo final de todas as medidas terapêuticas é a satisfação do paciente reumático com a preservação da mobilidade e da qualidade de vida.
Mensagens Take-Home
- Pense no reumatismo se houver várias articulações dolorosas inchadas nas mãos e pés com rigidez matinal durante semanas e meses com elevados níveis de inflamação, ESR e CRP.
- Tratamento precoce do pé reumatóide com palmilhas e sapatos em cooperação com um sapateiro ortopédico, a fim de manter a mobilidade do paciente e evitar operações.
- Controlos clínicos e radiológicos regulares das articulações a fim de detectar alterações progressivas e realizar cirurgias numa fase precoce, se necessário. intervir de forma concertada e conservadora.
- No caso de múltiplas próteses articulares, a estratégia é geralmente desde o tronco (ombro, anca) até à periferia (cotovelo, mão/joelho, pé).
Literatura:
- Droste U: Differentialdiagnosis und Klinik rheumatoider Arthritiden, Praktische Rheumaorthopädie, ed. Thabe H. Chapmann & Hall 1997; 13-15.
- Greitemann B, Kemmerling M: Orthopädietechnik und orthopädietechnische Versorgung, Orthopädische Rheumatologie, ed. Rehart S. S. Sell, S. Thieme 2016; 123-125.
- Henniger M, Rehart S: Pés antebraços. Reumatologia Ortopédica, ed. Rehart S, Sell S. Thieme 2016; 325-334.
- Kuipers JG, Köhler L: Rheumatoide Arthritis-Symptome und Differentialdiagnostik, Orthopädische Rheumatologie, ed. Rehart S, Sell S. Thieme 2016; 20-22.
- Nawaczenski DA, Saltzman CL, Cook TM: O efeito da estrutura do pé no comportamento de acoplamento cinemático tri-dimensonal da perna e pé traseiro . Física. Ther 1998; 78 (4): 404-416.
- Stinus H: Estratégias de cuidados ortopédicos para o pé reumático, Pé e tornozelo 2012; 10: 242-246.
- Tillmann K. Der rheumatische Fuss und seine Behandlung, Enke 1977.
- Tillmann K: Forefoot correction, Orthopaedics 1973; 2: 99-100.
- Wolfram U: The Ankle Joints – Pathophysiology, Pract. Rheumatismo Ortopédico, ed. Thabe H. Chapmann & Hall, 264-265.
- Wolfram U: The forefoot – pathophysiology, Clin. Imagem, Pract. Rheumatismo Ortopédico, ed. Thabe H. Chapmann & Hall, 280-283.
InFo DOR & GERIATURA 2019; 1(1): 16-20











