O prurido crónico é um sintoma de ponta multidisciplinar que está associado a uma elevada carga de doença e grande sofrimento. A directriz S2k actualizada fornece recomendações terapêuticas detalhadas para formas e manifestações específicas de prurido e sublinha a importância de avaliar a angústia subjectiva das pessoas afectadas e de a incluir na avaliação e terapia do curso.
Não só as dermatoses estão associadas ao prurido crónico: “Algumas pessoas pensarão imediatamente na pele, neurodermatite ou psoríase quando pensam em comichão. No entanto, o prurido é um sintoma multidisciplinar de numerosas doenças”, explica o Prof. Dr. med. Dr. h. c. Sonja Ständer, chefe do “Centro de Competência Prurido Crônico” no Departamento de Dermatologia do Hospital Universitário de Münster [1]. Prurido crónico – ou seja, ao longo de pelo menos um ano. 6 semanas de comichão persistente – pode ocorrer no contexto de diabetes ou doença renal crónica, mas também como sintoma acompanhante de anemia por deficiência de ferro ou infecções como o HIV ou herpes zoster, bem como muitas outras doenças.
A abordagem interdisciplinar é propagada
“Recomendamos que as pessoas afectadas mantenham um diário de sintomas. Isto está agora também disponível em forma de apêndice. A informação recolhida desta forma facilita então a tomada de decisões terapêuticas correctas quando se fala com o médico, e é óptima para avaliar o curso da doença”, acrescenta a Profª. Dra. Silke Hofmann, médica chefe do Centro de Dermatologia, Alergologia e Dermatocirurgia do Hospital Universitário Helios Wuppertal (D) [1]. “O prurido é um desafio interdisciplinar de diagnóstico e terapêutico e, portanto, faz sentido concentrar-se no sintoma do prurido crónico, independentemente da doença subjacente”, sublinha o Prof. A fim de melhorar o tratamento de pacientes com prurido crónico, foi actualizada a directriz que existe desde 2005 [2]. No total, estiveram envolvidas 17 sociedades e organizações profissionais. Os doentes foram envolvidos através de grupos focais [1]. “A implementação das recomendações conduzirá a uma melhoria da qualidade de vida dos pacientes. Acima de tudo, a abordagem multidisciplinar e a colaboração de especialistas de outras sociedades profissionais ajudará a divulgar amplamente estes importantes conteúdos”, diz o Prof. Hofmann [1].
Terapia orientada para os sintomas: uma visão geral dos pontos mais importantes
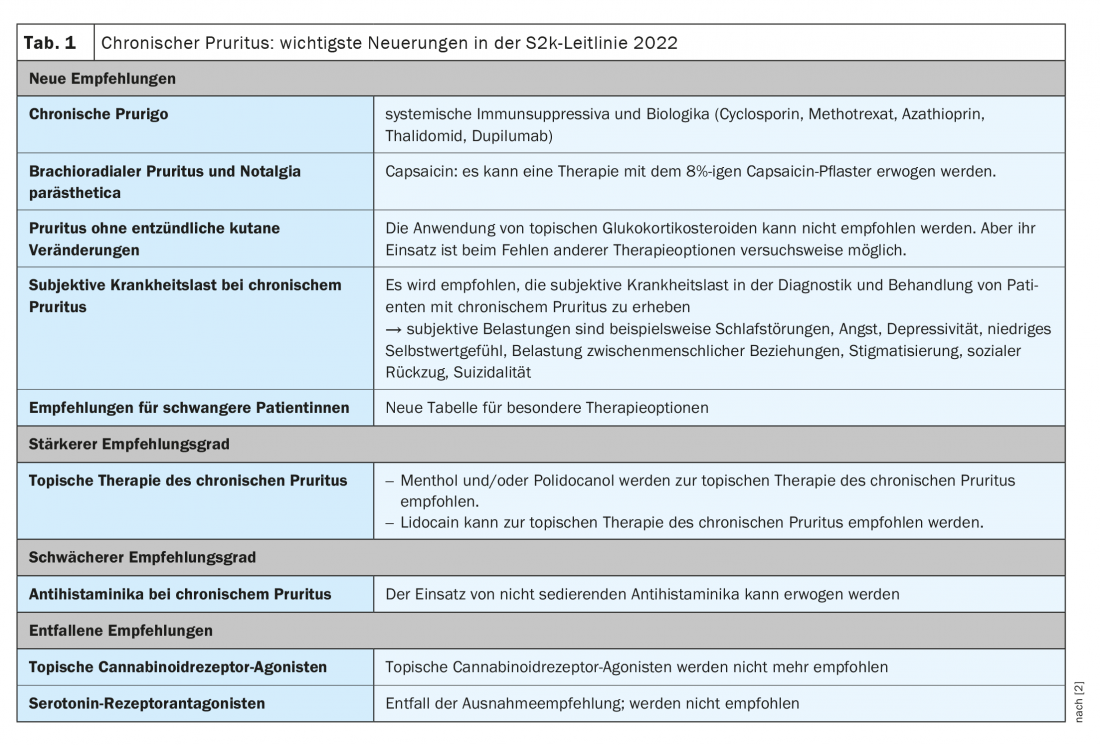
A directriz fornece uma visão abrangente das recomendações de tratamento sintomático baseadas em evidências que consistem em fototerapia, medicamentos tópicos e sistémicos. O Quadro 1 resume as alterações mais importantes nas recomendações de tratamento em comparação com a directriz anterior [2]. Com base em relatórios de casos e estudos em prurigo nodularis, uma condição de pele caracterizada por nódulos cutâneos com prurido que ocorrem especialmente nas extremidades, o grupo de peritos chega a algumas novas recomendações. Como imunossupressor sistémico, a ciclosporina A pode ser recomendada para terapia em prurigo nodular crónico, e o metotrexato e azatioprina podem ser considerados como terapia. A talidomida/lenalidomida, por outro lado, não é recomendada. O Dupilumab biológico também pode ser considerado para o tratamento do prurigo nodular crónico (actualmente ainda não classificado).
É importante notar que os planos terapêuticos devem ser adaptados individualmente ao respectivo problema. “Não existe uma terapia universal e uniforme para o prurido crónico, uma vez que existe uma grande diversidade de possíveis causas subjacentes e diferentes colectivos de doentes”, diz o Prof.
Isto também se aplica às estratégias recomendadas pela directriz para quebrar o ciclo de coceira-coceira comum em doentes com prurido crónico [2]:
- Ao fazer comichão, aplicar sempre primeiro loções, cremes ou pomadas que aliviam a comichão e o arrefecimento da pele em vez de a coçar.
- Redireccionar a necessidade de riscar: Em vez de coçar a pele, “maltratar” a colcha, almofada ou sofá.
- Relaxar corpo e alma através de treino autogéneo, relaxamento muscular progressivo ou acupunctura.
A perspectiva subjetiva do paciente é mais fortemente ponderada
“Sabe-se por numerosos estudos que o prurido crónico está associado a um sofrimento subjectivo considerável”, sublinha o Prof. Ständer [1]. Para muitas pessoas, o ciclo de coceira-riscos é um círculo vicioso que perpetua a inflamação, leva a hemorragias, crostas e cicatrizes uma e outra vez. O fardo da doença para os afectados manifesta-se em distúrbios do sono, ansiedade, depressão, baixa auto-estima e a experiência de estigmatização. As consequências podem ser a retirada social, a depressão ou mesmo as tendências suicidas. “A directriz recomenda explicitamente que a carga subjectiva e os efeitos psicológicos dos pacientes sejam pesquisados para diagnóstico e terapia”, diz o Prof. Além disso, há numerosos questionários estruturados que são adequados para avaliar os resultados e o curso das queixas subjectivas.
Quais os instrumentos de inquérito a utilizar?
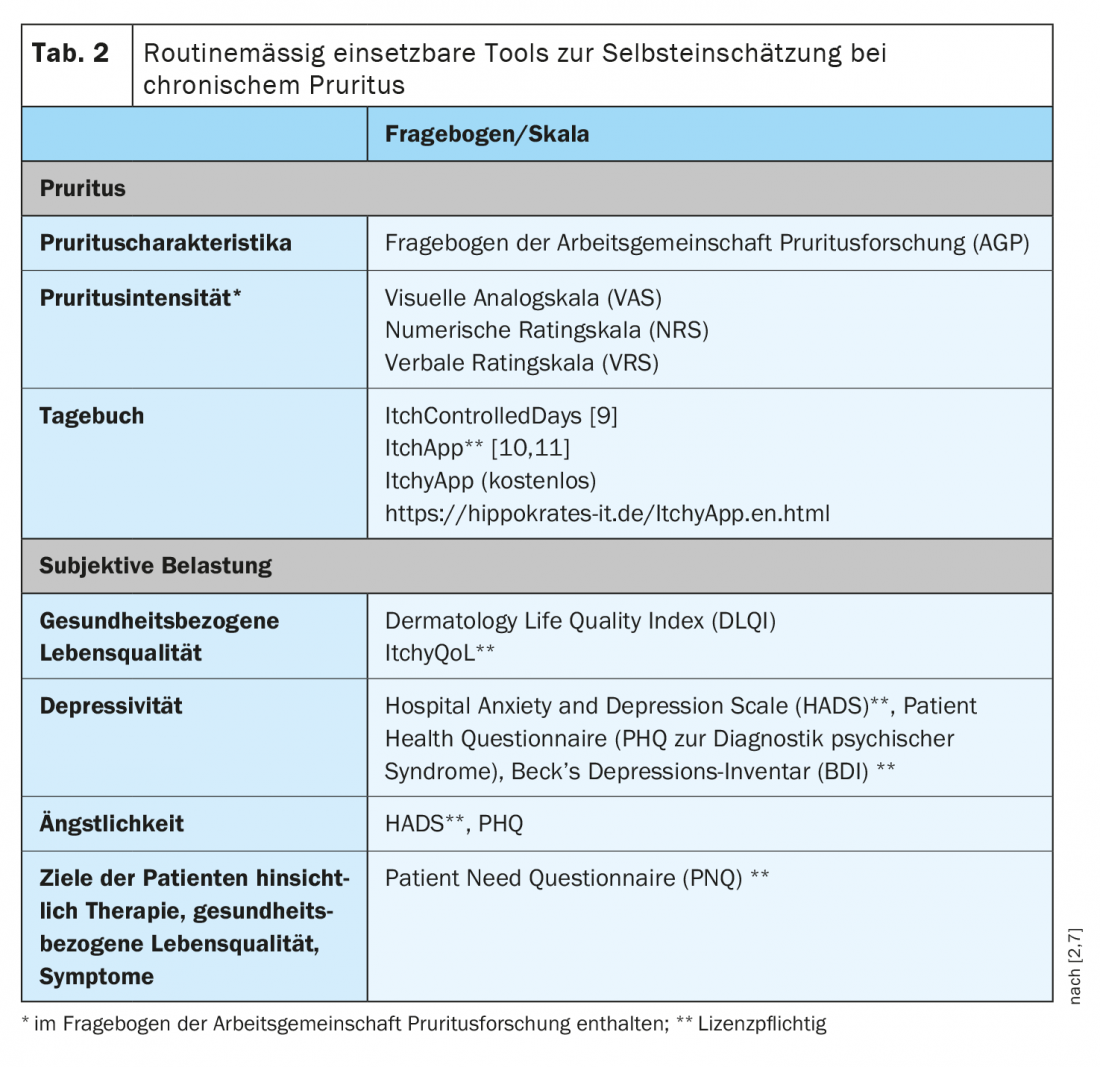
Os instrumentos de inquérito recomendados pela directriz estão resumidos no Quadro 2 [2,3]. Na prática, o registo da intensidade do prurido subjectivo provou ser útil para a avaliação da progressão; recomenda-se uma escala analógica visual (VAS), uma escala de classificação numérica (NRS) ou uma escala de classificação verbal (VRS) para o registo regular do sintoma [7]. O período de lembrete normalmente solicitado é de 24 horas. Além disso, torna-se difícil para os doentes fazer uma avaliação fiável. O prurido médio e/ou mais severo dentro deste tempo pode ser questionado. A avaliação da qualidade de vida relacionada com a saúde utilizando o Índice de Qualidade de Vida em Dermatologia (DLQI) para dermatoses ou a versão alemã do ItchyQoL para prurido crónico de qualquer causa pode ser recomendada para utilização na rotina diária [4,5]. Existe uma recomendação para a Escala de Ansiedade e Depressão Hospitalar (HADS) para avaliar a presença de ansiedade e depressão [6,7]. Este questionário fornece informação sobre a auto-avaliação dos pacientes sem pretender captar indicações etiológicas ou terapêuticas [7]. O questionário do Índice de Benefício do Paciente para Pruritus (PBI-P) é predominantemente um instrumento de ensaio clínico [7]. A primeira das duas páginas, o chamado Questionário de Necessidades do Doente (PNQ), regista os objectivos do paciente. A utilização do PNQ na prática pode ser considerada para documentar e registar os objectivos do paciente antes da consulta inicial de definição de objectivos terapêuticos. A Actividade Prurigo e a Pontuação de Gravidade (PAS) é utilizada para documentar objectivamente a gravidade e extensão do prurigo crónico. Este é um questionário médico que inclui uma avaliação da propagação, gravidade, número, actividade e cura das lesões [8].
Dependendo dos efeitos psicológicos do prurido sobre a condição subjectiva, pode ser considerado o encaminhamento de pacientes para diagnósticos ou tratamentos especializados adicionais. Para além das ofertas no âmbito de cuidados psicossomáticos básicos ou programas especiais de formação, podem ser consideradas para este fim instalações de ambulatório e de internamento que oferecem cuidados psicossomáticos ou psiquiátricos. As comorbilidades mentais existentes e o seu (pré-)tratamento devem ser sempre tidos em conta.
Literatura:
- “Quando a comichão se torna crónica, o corpo e a alma sofrem: S2k guideeline on the diagnosis and therapy of chronic pruritus”, Deutsche Dermatologische Gesellschaft, 02.05.2022
- Ständer S, et al.: S2k-Leitlinie zur Diagnostik und Therapie des chronischen Pruritus, 2022, AWMF-Register-Nr.: 013-048
- Pereira MP, Ständer S: Allergology international: revista oficial da Sociedade Japonesa de Alergologia 2017; 66 (1): 3-7.
- Finlay AY, Khan GK: dermatologia clínica e experimental 1994; 19 (3): 210-216.
- Krause K, et al: Acta dermato-venereologica 2013; 93 (5): 562-568.
- Snaith RP: Saúde e qualidade de vida resultados 2003(1): 29. DOI: 10.1186/1477-7525-1-29
- Ständer S, et al: Der Hautarzt; Zeitschrift fur Dermatologie, Venerologie, und verwandte Gebiete 2012; 63(7): 521-522; 524-531.
- Pölking J, et al: Journal of the European Academy of Dermatology and Venereology 2018; 32(10): 1754-1760.
- Steinke S, et al: Journal of the American Academy of Dermatology 2018; 79(3): 457-463.e5.
- Gernart M, et al: Acta dermato-venereologica 2017; 97(5): 601-606.
- Schnitzler C, et al: Journal of the European Academy of Dermatology and Venereology 2019; 33(2): 398-404.
PRÁTICA DA DERMATOLOGIA 2022; 32(3): 40-42